Złożone pęknięcie przyśrodkowej łąkotki. Charakterystyczną cechą pęknięcia tylnego rogu łąkotki przyśrodkowej
Łzy łąkotki są jednym z najczęstszych urazów. staw kolanowy. Zasadniczo łzy łąkotki są traumatyczne, które powstają w wyniku samego urazu, i zwyrodnieniowe, które mogą wystąpić bez urazu na tle zmian zwyrodnieniowych łąkotki (artroza stawu kolanowego). Niektóre łzy łąkotki można leczyć bez operacji, ale wiele z nich najlepiej operować. Teraz operację można wykonać artroskopowo, tj. bez cięcia.
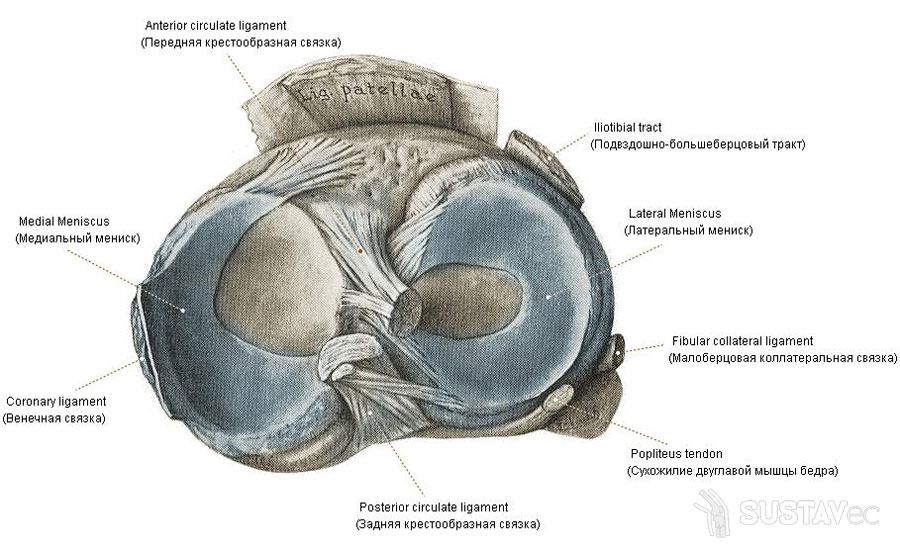
Łękotki to chrząstkowe warstwy wewnątrz stawu kolanowego, które pełnią głównie funkcje amortyzujące i stabilizujące. Istnieją dwie łąkotki stawu kolanowego: wewnętrzny (przyśrodkowy) i zewnętrzny (boczny)
Łzy łąkotki są najczęstszym problemem kolan. Zasadniczo łzy łąkotki są traumatyczne, które częściej występują w wyniku urazu u młodych ludzi i zwyrodnieniowe, które występują częściej u osób starszych i mogą wystąpić bez urazu na tle zmian zwyrodnieniowych łąkotki, które są wariantem artrozy stawu kolanowego. Jeśli nie leczysz traumatycznego pęknięcia, wówczas stanie się ono zwyrodnieniowe.
Lekarz może zdiagnozować pęknięcie łąkotki. Aby potwierdzić diagnozę pęknięcia łąkotki, konieczne może być obrazowanie rezonansu magnetycznego (MRI). Rzadziej do potwierdzenia diagnozy można zastosować badanie ultrasonograficzne.
Łzy łąkotki występują w rogu, w ciele i przednim rogu łąkotki.
Pęknięcie menisku może prowadzić do tego, że jego oderwana i zwisająca część będzie służyć jako mechaniczna przeszkoda w ruchu, powodować ból i ewentualnie blokować staw, ograniczać ruch. Ponadto zwisająca część łąkotki niszczy sąsiadującą chrząstkę pokrywającą kość udową i piszczelową.
Główną metodą leczenia rozdartej łąkotki stawu kolanowego jest chirurgia. Ale to nie znaczy, że operację należy zawsze wykonać, jeśli pęknięcie łąkotki zostanie wykryte w MRI. Operowane są tylko te szczeliny, które powodują ból i mechaniczną niedrożność ruchów w stawie kolanowym.
Obecnie „złotym standardem” w leczeniu rozerwania łąkotki stawu kolanowego jest artroskopia, małoinwazyjna operacja wykonywana przez dwa nacięcia o długości jednego centymetra. Istnieją inne metody (szew menisku, przeszczep menisku), ale dają mniej wiarygodne wyniki.
Podczas artroskopii zwisającą i podartą część łąkotki usuwa się, a wewnętrzną krawędź łąkotki wyrównuje się specjalnymi narzędziami chirurgicznymi. Zauważ, że tylko część menisku jest usuwana, a nie cały menisk. Rozdarta część menisku nie spełnia już swojej funkcji, więc nie ma szczególnego powodu, aby go uratować.
Po operacji artroskopowej możesz chodzić tego samego dnia, ale dla pełnego wyzdrowienia może to potrwać od kilku dni do kilku tygodni.
Anatomia
W stawie kolanowym między kością udową a piszczelową znajdują się warstwy łąkotki - chrząstki o kształcie księżycowym, które zwiększają stabilność stawu, zwiększając powierzchnię styku kości.
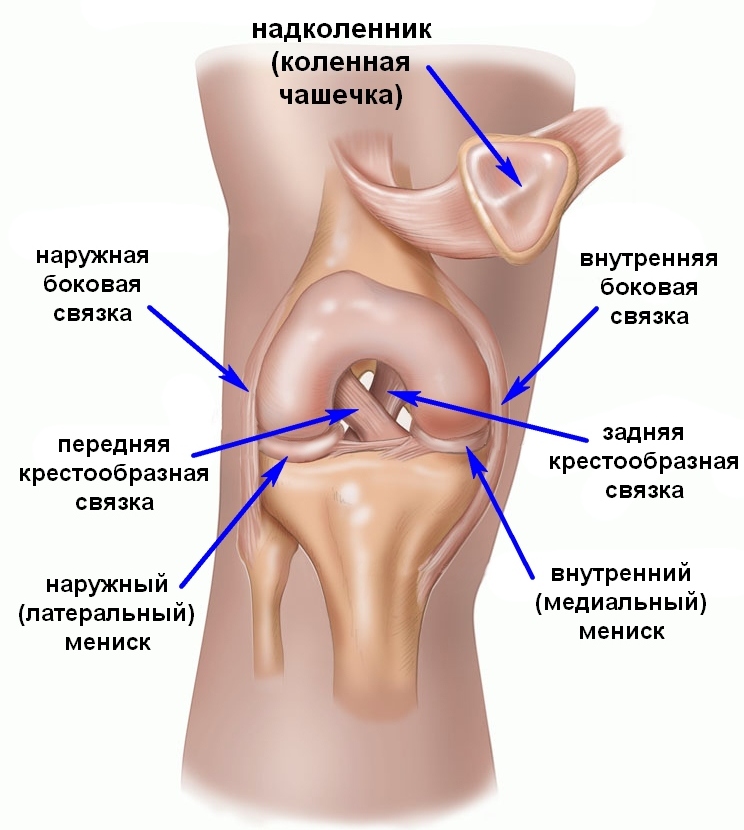
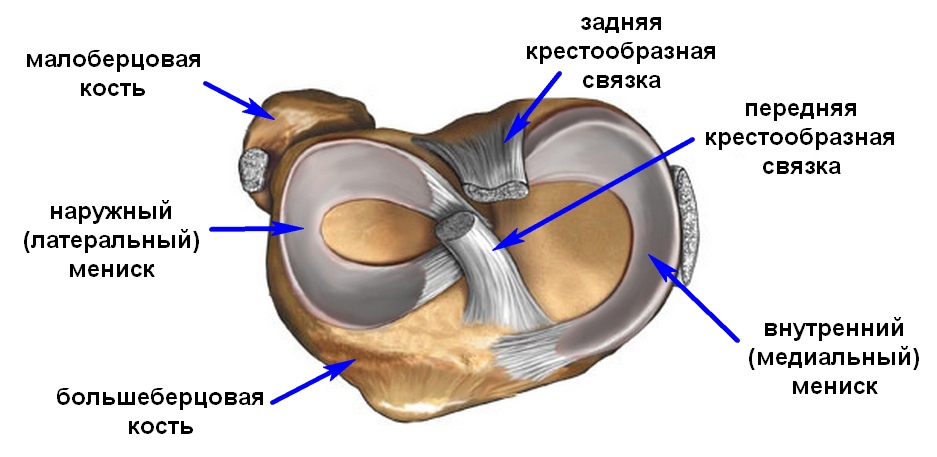
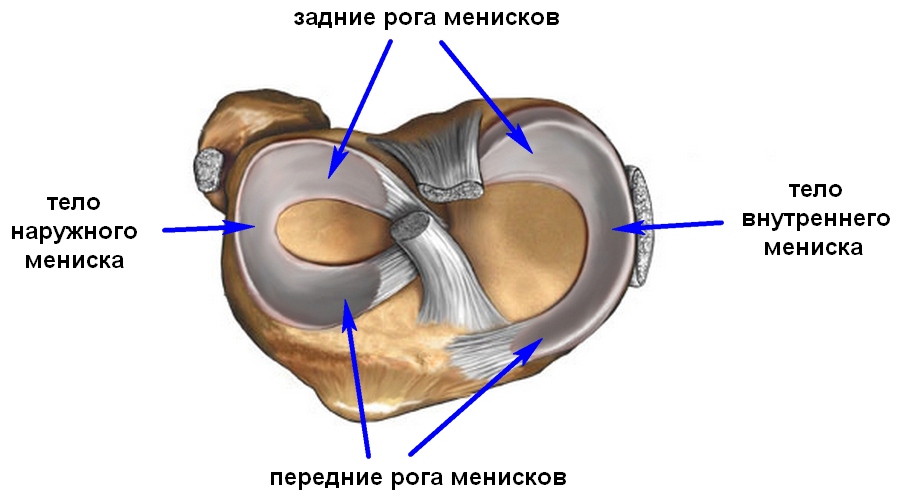
Zarówno zewnętrzny (boczny), jak i wewnętrzny (środkowy) menisk są tradycyjnie podzielone na trzy części: tylną (róg rogu), środkową (ciało) i przednią (róg przedni).
W kształcie, wewnętrzna (środkowa) łąkotka stawu kolanowego zwykle przypomina literę „C”, a zewnętrzna (boczna) łąkotka ma prawidłowy półkole. Oba łąkotki są utworzone z włóknistej chrząstki i są przymocowane z przodu iz tyłu do piszczeli. Przyśrodkowy menisk jest ponadto przymocowany wzdłuż zewnętrznej krawędzi do torebki stawu kolanowego tak zwanego więzadła wieńcowego. Pogrubienie kapsułki w środkowej części łąkotki tworzy więzadło poboczne kości piszczelowej. Przymocowanie łąkotki przyśrodkowej zarówno do kapsułki, jak i piszczeli powoduje, że jest ona mniej ruchoma w porównaniu do łąkotki bocznej. Ta mniejsza mobilność wewnętrznego menisku prowadzi do tego, że jego łzy występują częściej niż łzy zewnętrznego menisku. Boczny menisk pokrywa większość górnej bocznej powierzchni stawowej kości piszczelowej i, w przeciwieństwie do menisku środkowego, ma kształt prawie regularnego półkola. Z powodu bardziej zaokrąglonego kształtu łąkotki bocznej, przednie i tylne punkty jego przyczepienia do piszczeli leżą bliżej siebie. Nieco do środka od przedniego rogu łąkotki bocznej znajduje się miejsce przyczepienia więzadła krzyżowego przedniego. Przednie i tylne więzadła łąkotki i kości udowej, łącząc tylny róg bocznej łąkotki z przyśrodkowym kłykciem kości udowej, rozciągają się przednie i tylne do więzadła krzyżowego tylnego i są również nazywane odpowiednio więzadłem Humphrey'a i więzadłem Wriesberga. Boczne łąkotki, rozciągające się na powierzchnię stawową bardziej niż normalnie, nazywane są tarczowatymi; według raportów występują u 3,5–5% osób. Krótko mówiąc, tarczowy boczny menisk oznacza, że \u200b\u200bjest szerszy niż zwykły zewnętrzny menisk stawu kolanowego. Wśród łąkotek w kształcie dysku można wyróżnić tak zwane łąkotki w kształcie dysku twardego (całkowicie pokrywające zewnętrzny kłykcinę kości piszczelowej), w kształcie półkolistym i warianty Vrisberga. W tym ostatnim tylny róg jest przymocowany do kości tylko za pomocą więzadła Vriesberga.
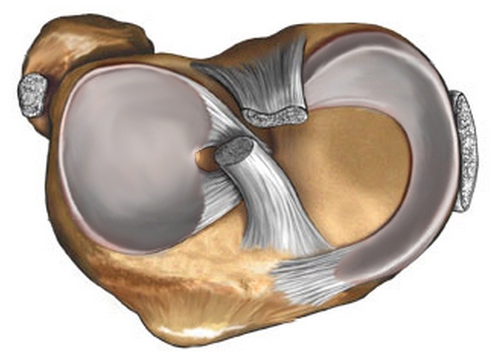
Na tylnej powierzchni stawu, przez szczelinę między torebką a łąkotką boczną, ścięgno mięśnia podkolanowego wnika do jamy stawowej. Jest on przymocowany do menisku cienkimi wiązkami, najwyraźniej pełniąc funkcję stabilizującą. Do torebki stawu łąkotka boczna jest przymocowana znacznie słabiej niż przyśrodkowa i dlatego porusza się łatwiej. Mikrostruktura łąkotki jest zwykle reprezentowana przez włókna specjalnego białka - kolagenu. Włókna te są zorientowane głównie kołowo, tj. wzdłuż menisku. Mniejsza część włókien kolagenu łąkotki jest zorientowana promieniowo, tj. od krawędzi do centrum. Istnieje inna wersja włókien - perforowana. Są najmniejsze, idą „losowo”, łącząc włókna okrągłe i promieniowe.
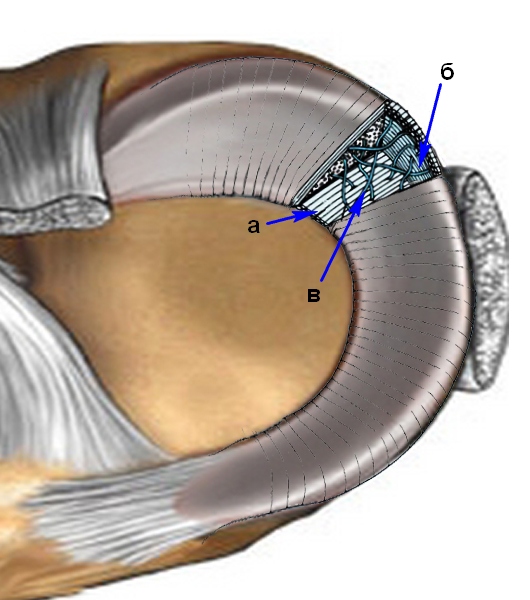
a - włókna promieniowe, b - włókna okrągłe (większość z nich), c - włókna perforujące lub „losowe”. Promieniowo włókna są zorientowane głównie na powierzchni łąkotki; krzyżując się, tworzą one sieć, która, jak się uważa, zapewnia stabilność powierzchni łąkotki podczas ścinania. Okrągłe włókna stanowią większość rdzenia łąkotki; taki układ włókien zapewnia rozkład obciążenia wzdłużnego stawu kolanowego. Pod względem suchej masy łąkotka składa się z około 60–70% kolagenu, 8–13% pozakomórkowych białek macierzy i 0,6% elastyny. Kolagen jest głównie reprezentowany przez typ I oraz w niewielkiej ilości typów II, III, V i VI. U noworodków cała tkanka łąkotki jest przekłuta naczyniami krwionośnymi, ale w wieku 9 miesięcy naczynia całkowicie znikają z wewnętrznej jednej trzeciej łąkotki. U dorosłych układ naczyniowy występuje tylko w najbardziej zewnętrznej części łąkotki (10-30% zewnętrznej krawędzi), a wraz z rosnącym dopływem krwi do łąkotki tylko się pogarsza. Warto zauważyć, że wraz z wiekiem pogarsza się dopływ krwi do łąkotki. Pod względem dopływu krwi menisk dzieli się na dwie strefy: czerwoną i białą.

Przekrój menisku stawu kolanowego (w przekroju ma kształt trójkąta). Naczynia krwionośne wchodzą do łąkotki od zewnątrz. U dzieci przenikają przez cały łąkot, ale wraz z wiekiem naczynia krwionośne stają się mniejsze, au dorosłych tylko 10-30% zewnętrznej części łąkotki sąsiadującej z torebką stawu ma naczynia krwionośne. Pierwsza strefa to granica między torebką stawową a łąkotką (strefa czerwono-czerwona lub R-R). Druga strefa to granica między czerwoną i białą strefą łąkotki (strefa czerwono-biała lub strefa R-W). Trzecia strefa jest biało-biała (W-W), tj. gdzie nie ma naczyń krwionośnych. Część łąkotki bocznej, w pobliżu której ścięgno mięśnia podkolanowego wnika do stawu kolanowego, jest stosunkowo uboga w naczynia krwionośne. Substancje odżywcze dostają się do komórek wewnętrznych dwóch trzecich łąkotki poprzez dyfuzję i aktywny transport z płynu maziowego.
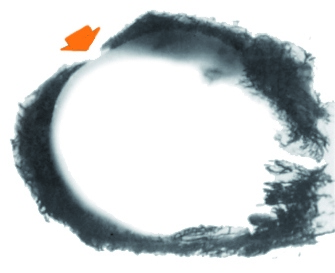
Zdjęcie naczyń krwionośnych łąkotki bocznej (środek kontrastowy został wstrzyknięty do krwioobiegu). Zwróć uwagę na brak naczyń krwionośnych w miejscu, w którym przechodzi ścięgno mięśnia podkolanowego (czerwona strzałka). Przednie i tylne rogi łąkotki, a także jej część obwodowa, zawierają włókna nerwowe i receptory, które prawdopodobnie biorą udział w proprioceptywnym aferentacji podczas ruchów w stawie kolanowym, tj. zasygnalizuj naszemu mózgowi pozycję stawu kolanowego.
Dlaczego potrzebne są menisci?
Pod koniec XIX wieku łąkotki uznano za „niedziałające pozostałości” mięśni. Jednak gdy tylko ujawniło się znaczenie funkcji pełnionej przez menisku, zaczęto je aktywnie badać. Menisci pełnią różne funkcje: rozkładają obciążenie, absorbują wstrząsy, zmniejszają naprężenia kontaktowe, działają jako stabilizatory, ograniczają amplitudę ruchów, uczestniczą w aferentnej propriocepcji podczas ruchów w stawie kolanowym, tj. zasygnalizuj naszemu mózgowi pozycję stawu kolanowego. Pierwsze cztery są uważane za główne spośród tych funkcji - rozkład obciążenia, amortyzacja, rozkład napięcia styku i stabilizacja. Podczas zginania i rozpinania nóg w kolanie o 90 stopni, łąkotki stanowią odpowiednio około 85% i 50–70% obciążenia. Po usunięciu całego łąkotki przyśrodkowej obszar kontaktu powierzchni stawowych zmniejsza się o 50–70%, a naprężenie na styku wzrasta o 100%. Całkowite usunięcie łąkotki bocznej zmniejsza powierzchnię kontaktu powierzchni stawowych o 40-50% i zwiększa naprężenie kontaktowe o 200-300%. Zmiany te, spowodowane przez meniskektomię (tj. Operację, w której menisk jest całkowicie usunięty), często prowadzą do zwężenia szczeliny stawowej, tworzenia osteofitów (skoki kości, wzrosty) i transformacji kłykci kości udowej z okrągłej na kątową, co jest wyraźnie widoczne na zdjęciach radiograficznych. Meniskektomia wpływa również na funkcję chrząstki stawowej. Menisci są o 50% bardziej elastyczne niż chrząstki i dlatego odgrywają rolę niezawodnych amortyzatorów wstrząsów. W przypadku braku menisku cały ładunek uderzeń bez amortyzacji spada na chrząstkę. Wreszcie, menisk środkowy zapobiega przemieszczaniu się piszczeli w stosunku do kości udowej, gdy uszkodzone jest więzadło krzyżowe przednie. Przy nienaruszonym więzadle krzyżowym przednim utrata łąkotki przyśrodkowej ma niewielki wpływ na przemieszczenie przednio-tylne piszczeli podczas zgięcia i wyprostu nogi w kolanie. Ale w przypadku uszkodzenia więzadła krzyżowego przedniego utrata środkowej łąkotki o ponad 50% zwiększa przemieszczenie piszczeli do przodu podczas zginania nogi w kolanie o 90 °. Zasadniczo wewnętrzne dwie trzecie łąkotek są ważne dla zwiększenia obszaru kontaktu powierzchni stawowych i pochłaniania wstrząsów, a zewnętrzna trzecia jest dla rozkładu obciążenia i stabilizacji stawu. Jak często łzy kolana łąkotki?
Jak często łzy kolana łąkotki?
Łzy łąkotki występują z częstotliwością 60–70 przypadków na 100 000 populacji rocznie. U mężczyzn łzy łąkotki występują 2,5–4 razy częściej, a traumatyczne pęknięcia przeważają między 20 a 30 rokiem życia, a łzy spowodowane przewlekłymi zmianami zwyrodnieniowymi łąkotki w wieku 40 lat. Zdarza się, że pęknięcie łąkotki występuje w wieku 80-90 lat. Ogólnie rzecz biorąc, wewnętrzna (środkowa) łąkotka stawu kolanowego jest częściej uszkodzona.
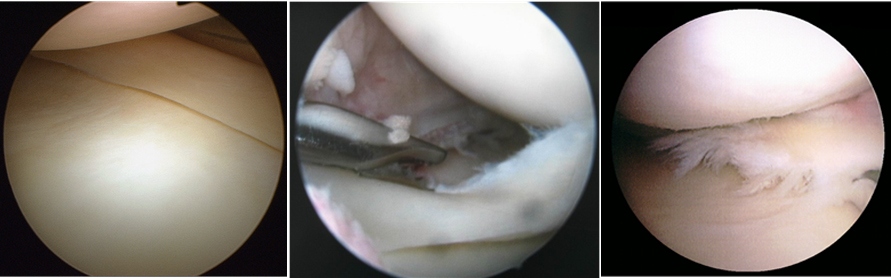
Zdjęcia wykonane artroskopią stawu kolanowego: kamera wideo (artroskop) została wprowadzona do jamy stawu poprzez nacięcie o długości 1 centymetra, co pozwala zbadać staw od wewnątrz i zobaczyć wszystkie uszkodzenia. Po lewej stronie znajduje się normalny menisk (nie ma razvolokaniya, elastyczny, równa krawędź, biały kolor), w środku znajduje się traumatyczne pęknięcie menisku (krawędzie menisku są równe, menisk nie jest razvolneno). Po prawej - pęknięcie zwyrodnieniowe łąkotki (poszarpane brzegi łąkotki)
W młodym wieku częściej pojawiają się ostre, traumatyczne łzy łąkotki. Może wystąpić izolowane pęknięcie łąkotki, jednak możliwe jest łączne uszkodzenie struktur śródstawowych, gdy na przykład jednocześnie uszkadzane jest więzadło i łąkotka. Jednym z tych połączonych urazów jest zerwanie więzadła krzyżowego przedniego, któremu w około co trzecim przypadku towarzyszy pęknięcie łąkotki. Jednocześnie boczny menisk, który jest bardziej ruchomy, podobnie jak cała zewnętrzna połowa stawu kolanowego, łzy około cztery razy częściej. Środkowy menisk, który staje się ogranicznikiem przedniego przemieszczenia kości piszczelowej, gdy uszkodzone jest więzadło krzyżowe przednie, często łzy, gdy więzadło krzyżowe przednie jest już uszkodzone wcześniej. Łzy łąkotki towarzyszą do 47% złamań kłykcia kości piszczelowej i często obserwuje się je w złamaniach trzonu kości udowej z jednoczesnym wysiękiem do jamy stawowej.
Objawy
Traumatyczne przerwy. W młodym wieku łzy łąkotki występują częściej w wyniku urazu. Z reguły pęknięcie ma miejsce podczas skręcania na jednej nodze, tj. z obciążeniem osiowym w połączeniu z obrotem dolnej nogi. Na przykład takie obrażenia mogą wystąpić podczas biegu, gdy jedna noga nagle unosi się na nierównej powierzchni, gdy ląduje na jednej nodze ze skrętem ciała, jednak łąkotka może pęknąć z innym mechanizmem urazu.
Zwykle natychmiast po zerwaniu pojawia się ból w stawie, kolano puchnie. Jeśli pęknięcie łąkotki wpływa na czerwoną strefę, tj. miejsce, w którym znajdują się naczynia krwionośne w menisku hemartroza - gromadzenie się krwi w stawie. Przejawia się to wybrzuszeniem, obrzękiem nad rzepką (rzepką).
Kiedy menisk pęka, odłączona i zwisająca część menisku zaczyna zakłócać ruchy w stawie kolanowym. Małe łzy mogą powodować bolesne kliknięcia lub uczucie utrudnionego ruchu. Przy dużych pęknięciach możliwe jest zablokowanie stawu ze względu na fakt, że stosunkowo duży rozmiar rozdartego i zwisającego fragmentu łąkotki przesuwa się do środka stawu i uniemożliwia niektóre ruchy, tj. wspólne „kliny”. W przypadku pęknięcia tylnego rogu łąkotki zgięcie jest częściej ograniczone; w przypadku pęknięcia korpusu łąkotki i jego przedniego rogu cierpi przedłużenie stawu kolanowego.
Ból podczas pęknięcia łąkotki może być tak silny, że nie można nadepnąć na stopę, a czasami pęknięcie łąkotki objawia się jedynie bólem podczas niektórych ruchów, na przykład podczas schodzenia z drabiny. Jednocześnie wchodzenie po schodach może być całkowicie bezbolesne.
Warto zauważyć, że blokada stawu kolanowego może być spowodowana nie tylko zerwaniem łąkotki, ale także z innych powodów, na przykład zerwania więzadła krzyżowego przedniego, wolnego ciała śródstawowego, w tym splecionego fragmentu chrząstki w chorobie Koeniga, zespołu płytki stawu kolanowego, złamań kostno-chrzęstnych złamania kłykci kości piszczelowej i wiele innych przyczyn.
W ostrym zerwaniu w połączeniu z uszkodzeniem więzadła krzyżowego przedniego obrzęk może rozwijać się szybciej i być bardziej wyraźny. Uszkodzeniu przedniego więzadła krzyżowego często towarzyszy pęknięcie łąkotki bocznej. Wynika to z faktu, że po zerwaniu więzadła zewnętrzna część kości piszczelowej przemieszcza się do przodu, a łąkotka boczna zostaje naruszona między kością udową a kością piszczelową.
Przewlekłe lub zwyrodnieniowe łzy częściej u osób po 40. roku życia; ból i obrzęk w tym przypadku rozwijają się stopniowo i nie zawsze można wykryć ich gwałtowny wzrost. Często wykrywa się historię niewykrycia urazu lub wykrywa się jedynie bardzo niewielki efekt, taki jak zginanie nóg, przysiady, a nawet łzawienie, które może pojawić się po prostu podczas wstawania z krzesła. W takim przypadku może również wystąpić blokada stawów, jednak złamania zwyrodnieniowe częściej powodują tylko ból. Warto zauważyć, że przy zwyrodnieniowym pęknięciu łąkotki sąsiednia chrząstka pokrywająca kość udową lub częściej kości piszczelowej jest często uszkadzana.
Podobnie jak ostre łzy łąkotki, łzy zwyrodnieniowe mogą powodować różne nasilenie objawów: czasami ból uniemożliwia nadepnięcie lub nawet nieznaczne przesunięcie stopy, a czasem ból pojawia się tylko podczas schodzenia po schodach, przysiadów.
Diagnoza
Głównym objawem pęknięcia łąkotki jest ból w stawie kolanowym, który występuje lub nasila się po pewnym ruchu. Nasilenie bólu zależy od miejsca pęknięcia łąkotki (ciało, róg, przedni róg łąkotki), wielkości szczeliny, czasu, który upłynął od urazu.
Po raz kolejny zauważamy, że pęknięcie menisku może nastąpić nagle, bez żadnych obrażeń. Na przykład zwyrodnieniowe pęknięcie może wystąpić w nocy, gdy dana osoba śpi, i objawia się bólem rano, gdy wstaje z łóżka. Często dochodzi do zwyrodnieniowych przerw podczas wstawania z niskiego krzesła.
Na intensywność bólu wpływa zarówno indywidualna wrażliwość, jak i obecność współistniejące choroby i urazy stawu kolanowego (artroza stawu kolanowego, zerwanie więzadła krzyżowego przedniego, zerwanie więzadeł bocznych stawu kolanowego, złamania kłykcia i inne stany, które same w sobie mogą powodować ból w stawie kolanowym).
Tak więc ból, gdy pęknięcie łąkotki może być różny: od słabego, pojawiającego się tylko sporadycznie, do silnego, uniemożliwiającego ruchy w stawie kolanowym. Czasami nawet niemożliwe jest nadepnięcie na stopę z bólu.
Jeśli ból pojawi się podczas schodzenia po schodach, najprawdopodobniej nastąpi pęknięcie rogu łąkotki. Jeśli nastąpi pęknięcie ciała łąkotki, wówczas ból nasila się wraz z przedłużeniem stawu kolanowego.
Jeśli staw kolanowy jest „zakleszczony”, tj. wystąpiła tak zwana blokada stawu, wówczas najprawdopodobniej doszło do pęknięcia łąkotki, a blokada wynika z faktu, że podarta część łąkotki właśnie blokowała ruch w stawie. Jednak blokada występuje nie tylko w momencie pęknięcia menisku. Na przykład staw może „zaklinować się” podczas zerwania więzadła krzyżowego przedniego, naruszenia fałdów maziowych (zespół „płytki”) i zaostrzenia artrozy stawu kolanowego.
Diagnozy pęknięcia łąkotki nie można postawić niezależnie - należy skontaktować się z traumatologiem ortopedą. Wskazane jest skontaktowanie się ze specjalistą bezpośrednio zaangażowanym w leczenie pacjentów z urazami i chorobami stawu kolanowego.
Najpierw lekarz zapyta cię, jak wyglądał ból możliwe powody jej wygląd. Następnie przechodzi do kontroli. Lekarz dokładnie bada nie tylko staw kolanowy, ale także całą nogę. Po pierwsze, ocenia się amplitudę i ból ruchów w stawach biodrowych i kolanowych, ponieważ część bólu w staw biodrowy daje staw kolanowy. Następnie lekarz bada udo pod kątem zaniku mięśni. Następnie badają sam staw kolanowy: po pierwsze ocenia się, czy w stawie kolanowym występuje wysięk, którym może być zapalenie błony maziowej lub hemartroza.
Z reguły wysięk, tj. gromadzenie się płynu w stawie kolanowym, objawiające się widocznym obrzękiem powyżej rzepki (rzepki). W takim przypadku płynem w stawie kolanowym może być krew hemartroza kolana, co dosłownie w tłumaczeniu z łaciny oznacza „krew w stawie”. Hemartroza występuje ze świeżymi łzami łąkotki.
Jeśli pęknięcie nastąpiło dawno temu, wysięk jest również możliwy w stawie, ale nie jest to hemartroza, ale zapalenie błony maziowejtj. nadmierne gromadzenie się mazi stawowej, która smaruje staw i odżywia chrząstkę.
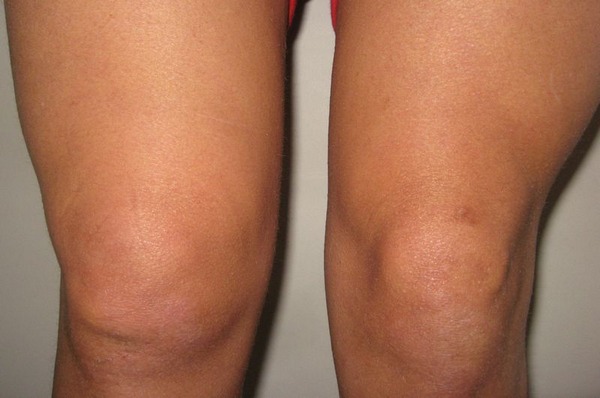
Obrzęk prawego stawu kolanowego. Należy pamiętać, że obrzęk znajduje się powyżej rzepki (rzepki), tj. płyn gromadzi się w woreczku nadnaczyniowym (górna inwersja stawu kolanowego). Dla porównania pokazano lewe, normalne kolano.
Pęknięcie łąkotki często objawia się niezdolnością do pełnego zgięcia lub zgięcia nogi w stawie kolanowym.
Jak już zauważyliśmy, głównym objawem pęknięcia łąkotki jest ból w stawie kolanowym, który występuje lub nasila się po pewnym ruchu. Jeśli lekarz podejrzewa pęknięcie łąkotki, próbuje sprowokować ten ból w określonej pozycji i pewnym ruchu. Z reguły lekarz naciska palec w rzucie przestrzeni stawowej stawu kolanowego, tj. tuż poniżej i na bok (na zewnątrz i wewnątrz) rzepki oraz zgina się i rozciąga nogę w kolanie. Jeśli powoduje to ból, najprawdopodobniej występuje łza łąkotki. Istnieją inne specjalne testy do diagnozowania pęknięcia łąkotki.
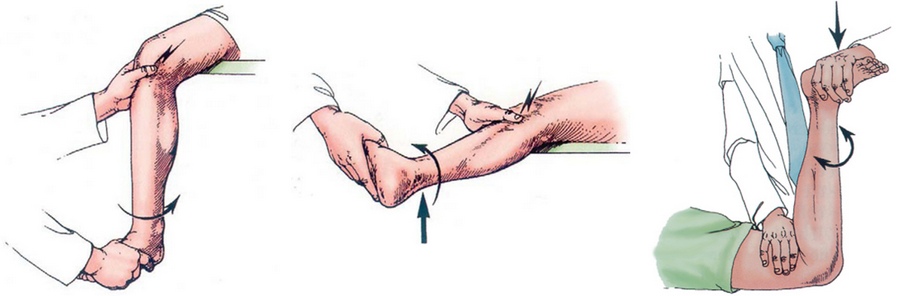
Główne testy, które wykonuje lekarz w celu zdiagnozowania pęknięcia łąkotki stawu kolanowego.
Lekarz musi wykonać nie tylko te testy, ale także inne, które pozwalają podejrzewać i diagnozować problemy z więzadłami krzyżowymi, rzepką i wieloma innymi sytuacjami.
Zasadniczo, jeśli lekarz oceni staw kolanowy za pomocą zestawu testów, a nie żadnego z objawów, pęknięcie łąkotki wewnętrznej można zdiagnozować w 95% przypadków, a zewnętrzne - w 88% przypadków. Wskaźniki te są bardzo wysokie i w rzeczywistości często kompetentny traumatolog może dokładnie zdiagnozować pęknięcie łąkotki bez żadnych dodatkowych metod badania (radiografia, rezonans magnetyczny, ultradźwięki). Będzie to jednak bardzo nieprzyjemne, jeśli pacjent wpadnie w te 5-12% przypadków, w których pęknięcie łąkotki nie zostanie zdiagnozowane pomimo faktu, że jest on lub jest diagnozowany nieprawidłowo, dlatego w naszej praktyce często staramy się stosować dodatkowe metody badawcze, które potwierdzają lub zaprzeczają sugestia lekarza.
Roentgenografia. Rentgen stawu kolanowego można uznać za obowiązkowy w przypadku każdego bólu w stawie kolanowym. Czasami istnieje potrzeba natychmiastowego wykonania rezonansu magnetycznego (MRI), który „pokaże więcej niż promienie rentgenowskie”. Ale to źle: w niektórych przypadkach prześwietlenie ułatwia, szybciej i taniej ustalić prawidłową diagnozę. Dlatego nie powinieneś samodzielnie przypisywać sobie studiów, które mogą okazać się stratą czasu i pieniędzy.
Radiografia jest wykonywana w następujących rzutach: 1) w projekcji bezpośredniej w pozycji stojącej, w tym podczas zginania nóg w kolanach o 45 ° (według Rosenberga), 2) w projekcji bocznej i 3) w projekcji osiowej. Tylne powierzchnie kłykci kości udowej z artrozą stawu kolanowego zwykle zużywają się wcześniej, a gdy nogi są zgięte o 45 ° w pozycji stojącej, można zauważyć odpowiednie zwężenie przestrzeni stawowej. W każdej innej pozycji zmiany te najprawdopodobniej będą niewidoczne, dlatego inne pozycje radiograficzne nie są istotne dla badania bólu stawu kolanowego. Jeśli pacjent z dolegliwościami stawu kolanowego radiologicznie ujawnił znaczące zwężenie szczeliny stawowej, bardzo prawdopodobne jest rozległe uszkodzenie łąkotki i chrząstki, w których artroskopowa resekcja łąkotki (niepełna lub częściowa meniskektomia) jest bezużyteczna, co omówimy poniżej. Aby wykluczyć taką przyczynę bólu, jak chondromalacja rzepki, konieczna jest radiografia w specjalnym rzucie osiowym (dla rzepki). Badanie radiograficzne, które w żaden sposób nie ułatwia diagnozy pęknięcia łąkotki, eliminuje jednak towarzyszące jej zaburzenia, takie jak rozwarstwienie zapalenia kości i szpiku (choroba Koeniga), złamanie, przechylenie lub podwichnięcie rzepki i myszy stawowych (wolne ciała śródstawowe).
MRI (rezonans magnetyczny) znacznie zwiększyło dokładność diagnozy łez łąkotki. Jego zalety to możliwość uzyskania obrazu menisku w kilku płaszczyznach oraz brak promieniowania jonizującego. Ponadto MRI pozwala ocenić stan innych formacji stawowych i okołostawowych, co jest szczególnie ważne, gdy lekarz ma poważne wątpliwości co do diagnozy, a także jeśli występują współistniejące urazy, które utrudniają wykonywanie testów diagnostycznych. Wady MRI obejmują wysoki koszt i możliwość błędnej interpretacji zmian w wynikowych dodatkowych badaniach. Normalny menisk ze wszystkimi sekwencjami impulsów daje słaby jednolity sygnał. U dzieci sygnał może zostać wzmocniony z powodu bardziej obfitego dopływu krwi do łąkotki. Wzmocnienie sygnału u osób starszych może być oznaką zwyrodnienia.
Według MRI wyróżnia się cztery stopnie zmian menisku (klasyfikacja Stollera). Stopień 0 to normalny menisk. Stopień I to pojawienie się w grubości łąkotki ogniskowego sygnału o zwiększonej intensywności (nie docierającego do powierzchni łąkotki). Stopień II - pojawienie się w grubości łąkotki liniowego sygnału o zwiększonej intensywności (nieosiągającego powierzchni łąkotki). Stopień III - sygnał o zwiększonej intensywności, docierający do powierzchni łąkotki. Prawdziwe pęknięcie łąkotki uważa się jedynie za zmiany III stopnia.
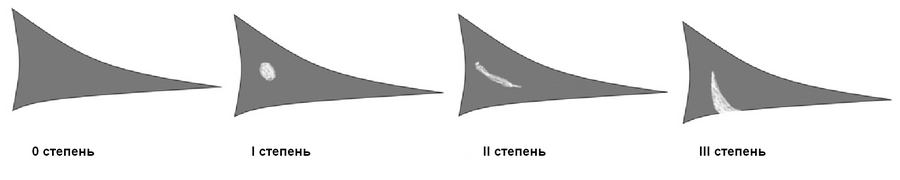
0 stopni (norma), menisk bez zmian.
I stopień - sferyczny wzrost intensywności sygnału, niezwiązany z powierzchnią łąkotki.
II stopień - liniowy wzrost intensywności sygnału, niezwiązany z powierzchnią łąkotki.
III stopień (przerwa) - wzrost intensywności sygnału w kontakcie z powierzchnią łąkotki.
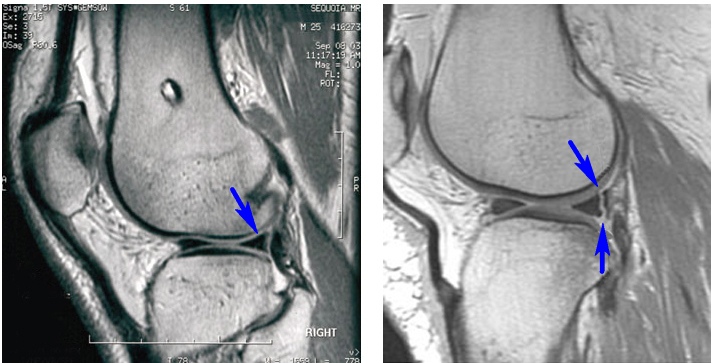
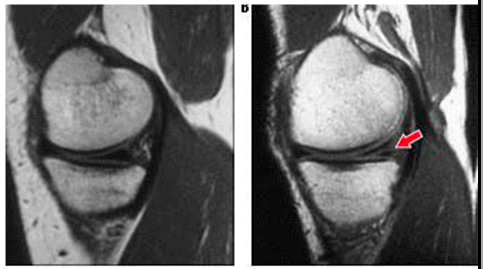
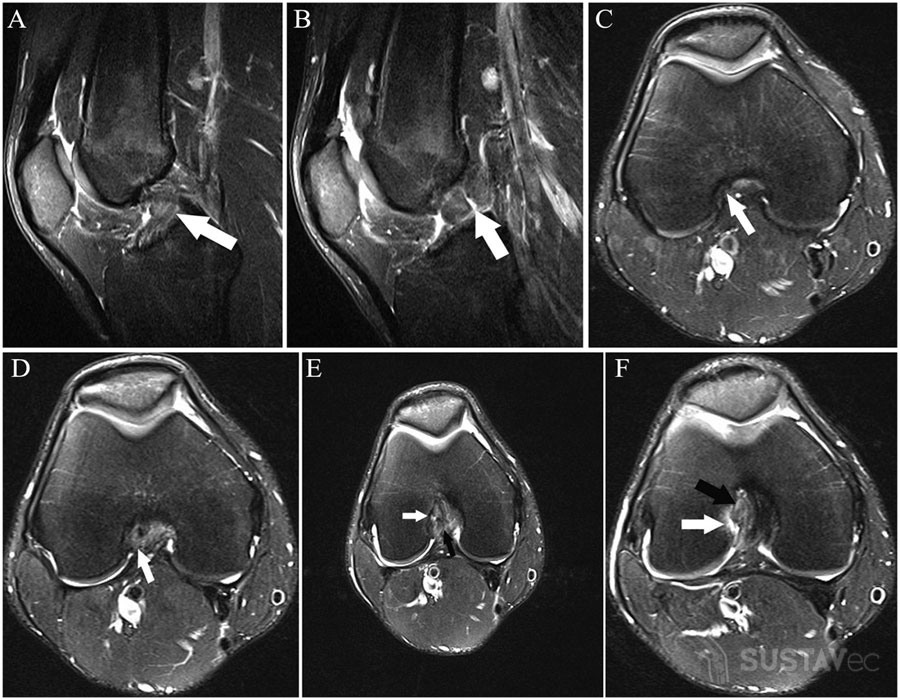
Rezonans magnetyczny. Po lewej stronie znajduje się normalny, nieuszkodzony menisk (niebieska strzałka). Po prawej stronie jest pęknięcie rogu łąkotki (dwie niebieskie strzałki)
Dokładność MRI w diagnozie pęknięcia łąkotki wynosi około 90-95%, szczególnie jeśli sygnał o zwiększonej intensywności jest wychwytywany dwa razy z rzędu (tj. W dwóch sąsiednich przekrojach), przechwytując powierzchnię łąkotki. Aby zdiagnozować lukę, możesz skupić się na kształcie menisku. Zwykle na zdjęciach w płaszczyźnie strzałkowej menisk ma kształt motyla. Każda inna forma może oznaczać przerwę. Objawem przerwy jest objaw „podwójnego więzadła krzyżowego tylnego” (lub „trzeciego więzadła krzyżowego”), gdy w wyniku przemieszczenia łąkotka znajduje się w dole międzykostkowym kości udowej i przylega do więzadła krzyżowego tylnego.
Pęknięcie łąkotki można wykryć za pomocą MRI i przy braku skarg od pacjenta, a częstotliwość takich przypadków rośnie z wiekiem. Wskazuje to na znaczenie badania wszystkich danych klinicznych i radiologicznych. W ostatnim badaniu łzy łąkotki, które nie powodowały żadnych dolegliwości ani objawów fizycznych (tj. Dodatnich wyników testu, gdy badano je rękami lekarza), wykryto za pomocą MRI u 5,6% pacjentów w wieku od 18 do 39 lat. Według innego badania, 13% pacjentów w wieku poniżej 45 lat i 36% pacjentów w wieku powyżej 45 lat miało oznaki łez menisku za pomocą MRI przy braku dolegliwości i oznak fizycznych.
Jakie są rozdarte łąkotki kolana?
Łzy łąkotki można klasyfikować w zależności od przyczyny i charakteru zmian wykrytych podczas badania (MRI) lub podczas operacji (artroskopia stawu kolanowego).
Jak już zauważyliśmy, łzy mogą być traumatyczne (nadmierne obciążenie niezmienionej łąkotki) i zwyrodnieniowe (normalne obciążenie łąkotki modyfikowane procesami zwyrodnieniowymi).
W miejscu, w którym nastąpiła przerwa, rozróżnia się łzy rogu, ciała i przedniego rogu łąkotki.
Ponieważ menisk jest nierównomiernie zaopatrzony w krew, wyróżnia się w nim trzy strefy: obwodową (czerwoną) - w obszarze łąkotki do kapsułki, pośrednią (czerwono-białą) i środkową - białą lub nie-naczyniową. Im szczelina znajduje się bliżej wewnętrznej krawędzi łąkotki, tym mniej naczyń przechodzi w jej pobliżu i tym mniejsze jest prawdopodobieństwo jej wyleczenia.
Luki dzielą się na podłużne, poziome, ukośne i promieniowe (poprzeczne). Można je łączyć w postaci luk. Ponadto wyróżnia się specjalny wariant kształtu pęknięcia łąkotki: „konewka do podlewania” („rączka do kosza”).

Klasyfikacja łez łąkotki według H. Shahriaree: I - łza podłużna, II - łza pozioma, III - łza ukośna, IV - łza promieniowa
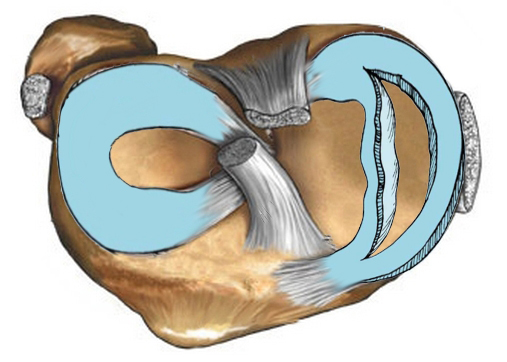
Specjalny wariant kształtu łzy łąkotki: „uchwyt do konewki” („uchwyt do kosza”)
Ostre traumatyczne pęknięcia, które występują w młodym wieku, idą pionowo w kierunku podłużnym lub ukośnym; u osób starszych często występują przerwy łączone i zwyrodnieniowe. Pionowe podłużne szczeliny lub szczeliny w kształcie rączki konewki są kompletne i niekompletne i zwykle zaczynają się od rogu łąkotki. Przy długich przerwach możliwa jest znaczna ruchliwość rozdartej części, pozwalając jej na przejście do dołu międzykręgowego kości udowej i zablokowanie stawu kolanowego. Jest to szczególnie prawdziwe w przypadku pęknięcia przyśrodkowej łąkotki, prawdopodobnie z powodu jej mniejszej ruchliwości, która zwiększa siłę ścinającą działającą na łąkotkę. Skośne łzy zwykle występują na granicy między środkową a tylną trzecią częścią łąkotki. Najczęściej są to małe łzy, ale ich wolna krawędź może spaść między powierzchniami stawowymi i powodować uczucie toczenia lub klikania. Połączone łzy występują w kilku płaszczyznach jednocześnie, często zlokalizowane w rogu lub w jego pobliżu i zwykle występują u osób starszych ze zmianami zwyrodnieniowymi łąkotki. Poziome luki podłużne są często związane z torbielowatą regeneracją łąkotek. Łzy te zwykle zaczynają się na wewnętrznej krawędzi łąkotki i przechodzą do połączenia łąkotki z kapsułką. Uważa się, że powstają one pod działaniem ścinania i, gdy są związane z torbielowatą degeneracją łąkotki, powstają w wewnętrznej łąkotki przyśrodkowej i powodują miejscowy obrzęk (wybrzuszenie) wzdłuż przestrzeni stawowej.
Jak leczyć pęknięcie łąkotki stawu kolanowego?
Leczenie pęknięć łąkotki może być zachowawcze (tj. Niechirurgiczne) i chirurgiczne (meniscektomia, tj. Usunięcie łąkotki, które może być całkowite lub niepełne (częściowe)).
Opcje specjalne leczenie chirurgiczne pęknięcia łąkotki to przeszczep szwów i łąkotek, ale te techniki nie zawsze są możliwe i czasami nie dają bardzo wiarygodnych wyników.
Konserwatywne (niechirurgiczne) leczenie rozdartej łąkotki stawu kolanowego. Leczenie zachowawcze jest zwykle zalecane w przypadku małych pęknięć tylnego rogu łąkotki lub małych pęknięć promieniowych. Łzom tym może towarzyszyć ból, ale nie prowadzą one do zaciśnięcia łąkotki między powierzchniami stawowymi i nie powodują ani kliknięć, ani uczucia toczenia. Takie łzy zwykle występują w stabilnych stawach.
Leczenie polega na tymczasowym zmniejszeniu stresu. Niestety często zdarza się sytuacja, w której w naszym kraju gips umieszcza się w miejscu pęknięcia łąkotki, co całkowicie wyklucza ruchy w stawie kolanowym. Jeśli nie ma żadnych innych urazów w stawie kolanowym (złamania, łzy więzadeł), ale tylko pęknięcie łąkotki, wówczas leczenie to jest zasadniczo niewłaściwe i można je nawet nazwać kaleką. Faktem jest, że duże łzy łąkotki nadal nie rosną razem, pomimo gipsu i całkowitego unieruchomienia stawu kolanowego. A drobne łzy łąkotki można leczyć łagodniejszymi metodami. Całkowite unieruchomienie stawu kolanowego za pomocą ciężkiego gipsu jest nie tylko bolesne dla osoby (niemożliwe jest normalne mycie, odleżyny mogą wystąpić pod gipsem), ale ma szkodliwy wpływ na sam staw kolanowy. Faktem jest, że całkowite unieruchomienie może prowadzić do wspólnego przykurczu, tj. utrzymujące się ograniczenie zakresu ruchu ze względu na fakt, że nieruchome chrząstki sklejają się ze sobą, i niestety ruchy w kolanie po takim leczeniu nie zawsze mogą zostać przywrócone. Jest podwójnie smutny, gdy stosuje się leczenie gipsowe w przypadkach, gdy szczelina jest wystarczająco duża, a po kilku tygodniach udręki w gipsie nadal trzeba poddać się operacji. Dlatego tak ważne jest, aby natychmiast skontaktować się ze specjalistą, który dobrze zna się na leczeniu rozdartych łąkotek i więzadeł stawu kolanowego z urazem kolana.
Jeśli pacjent zajmuje się sportem, a następnie zachowawczo, należy wykluczyć sytuacje, które mogą dodatkowo zranić staw. Na przykład chwilowo przestają ćwiczyć sporty, w których potrzebne są szybkie szarpnięcia, szczególnie przy zwrotach i ruchach, w których jedna noga pozostaje na miejscu - mogą pogorszyć stan.
Ponadto potrzebne są ćwiczenia, które wzmacniają mięsień czworogłowy uda i tylne mięśnie uda. Faktem jest, że silne mięśnie dodatkowo stabilizują staw kolanowy, co zmniejsza prawdopodobieństwo takich przesunięć kości udowej i piszczeli względem siebie, które powodują uszkodzenie łąkotki.
Często leczenie zachowawcze jest bardziej skuteczne u osób starszych, ponieważ w nich przyczyną opisanych objawów jest częściej artroza niż pęknięcie łąkotki. Małe (mniej niż 10 mm) stabilne pęknięcia wzdłużne, łzy górnej lub dolnej powierzchni, które nie penetrują całej grubości łąkotki, a także małe (mniejsze niż 3 mm) poprzeczne pęknięcia mogą się zagoić niezależnie lub wcale nie pojawiają się.
W przypadkach, gdy pęknięcie łąkotki łączy się z pęknięciem więzadła krzyżowego przedniego, zwykle najpierw stosuje się leczenie zachowawcze.
Leczenie chirurgiczne rozdartej łąkotki stawu kolanowego. Wskazaniami do zabiegu artroskopowego są znaczne rozmiary szczeliny, powodujące objawy mechaniczne (ból, kliknięcia, blokada, ograniczenie ruchu), uporczywy wysięk w stawie, a także przypadki nieskutecznego leczenia zachowawczego. Po raz kolejny zauważamy, że sam fakt istnienia możliwości leczenia zachowawczego nie oznacza, że \u200b\u200bwszystkie łzy łąkotki należy najpierw leczyć zachowawczo, a jeśli już, jeśli nie powiodą się, uciekaj się do „co najmniej operacji”. Faktem jest, że często wystarczająca liczba łez łąkotki ma taki charakter, że są bardziej niezawodne i wydajne do natychmiastowego działania, a leczenie sekwencyjne („najpierw konserwatywne, a następnie, jeśli to nie pomaga, to operacja”) może znacznie skomplikować powrót do zdrowia i pogorszyć wyniki. Dlatego po raz kolejny podkreślamy, że przy pęknięciu łąkotki, a nawet przy każdym urazie stawu kolanowego, ważne jest, aby skonsultować się ze specjalistą.
W przypadku łez łąkotki tarcie i blokada, zwane objawami mechanicznymi lub motorycznymi (ponieważ pojawiają się podczas ruchu i znikają lub znacznie osłabiają w spoczynku), mogą stanowić przeszkodę zarówno w życiu codziennym, jak i sportowym. Jeśli objawy występują w życiu codziennym, lekarz może łatwo wykryć oznaki pęknięcia podczas badania bez większych trudności. Z reguły wykrywany jest wysięk w jamie stawowej (zapalenie błony maziowej) i ból w rzucie przestrzeni stawowej. Możliwe jest również ograniczenie ruchów w stawie i bólu za pomocą prowokujących testów. Wreszcie, w oparciu o anamnezę, badania fizyczne i radiologiczne, konieczne jest wykluczenie innych przyczyn bólu w stawie kolanowym. Jeśli te objawy są obecne, oznacza to, że pęknięcie łąkotki jest znaczące i należy rozważyć kwestię operacji.
Ważne jest, aby wiedzieć, że podczas rozrywania łąkotki nie trzeba długo opóźniać operacji i znosić ból. Jak już zauważyliśmy, zwisające płaty łąkotki niszczą przylegającą chrząstkę pokrywającą kość udową i piszczelową. Chrząstka z gładkiej i elastycznej staje się miękka, krucha, aw zaawansowanych przypadkach zwisająca płatek rozdartej łąkotki całkowicie usuwa chrząstkę do kości. Takie uszkodzenie chrząstki nazywa się chondromalacją, która ma cztery stopnie: w pierwszym stopniu chrząstka jest zmiękczona, w drugim - chrząstka zaczyna pękać, w trzecim - jest „wgniecenie” chrząstki, aw czwartym stopniu chrząstka jest całkowicie nieobecna.
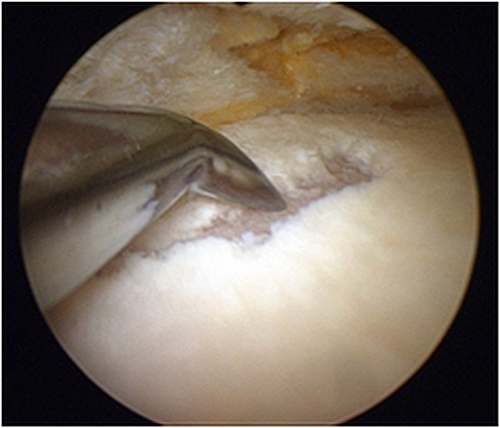
Zdjęcie wykonane podczas artroskopii stawu kolanowego. Ta pacjentka cierpiała przez prawie rok, po czym dziecko zwróciło się o pomoc do traumatologów. W tym czasie wisząca klapa rozdartej łąkotki całkowicie zatarła chrząstkę do kości (chondromalacja czwartego stopnia)
Usuwanie łąkotki, lub meniskektomia (artrotomia przez duże nacięcie o długości 5-7 centymetrów) była początkowo uważana za nieszkodliwą interwencję i bardzo często wykonywano całkowite usunięcie łąkotki. Jednak wyniki długoterminowe były rozczarowujące. Odzysk lub wyraźna poprawa zaobserwowano u 75% mężczyzn i mniej niż 50% kobiet. Skargi zniknęły u mniej niż 50% mężczyzn i mniej niż 10% kobiet. U młodych osób wyniki operacji były gorsze niż u osób starszych. Ponadto zapalenie stawów rozwinęło się u 75% operowanych pacjentów (w porównaniu z 6% w grupie kontrolnej w tym samym wieku). Choroba zwyrodnieniowa stawów często występowała 15 lat lub dłużej po operacji. Zmiany zwyrodnieniowe rozwijały się szybciej po bocznej meniscektomii. Kiedy wreszcie rola menisci stała się jasna, zmieniono technikę operacyjną i stworzono nowe narzędzia, które pozwoliły przywrócić integralność menisci lub usunąć tylko część z nich. Od późnych lat 80. XX wieku artrotomiczne całkowite usunięcie łąkotki uznano za nieskuteczną i szkodliwą operację, którą zastąpiono możliwością operacji artroskopowej, która pozwala uratować nienaruszoną część łąkotki. Niestety w naszym kraju z powodów organizacyjnych artroskopia jest daleka od wszędzie dostępnej, więc nadal istnieją chirurdzy, którzy oferują swoim pacjentom całkowite usunięcie podartej łąkotki.
Obecnie menisk nie jest całkowicie usunięty, ponieważ jego ważna rola w stawie kolanowym stała się wyraźna, ale wykonuje się częściową (częściową) meniskektomię. Oznacza to, że nie usuwa się całego menisku, a jedynie oderwaną część, która już przestała pełnić swoją funkcję. Jaka jest zasada częściowej meniskektomii, tj. częściowe usunięcie łąkotki? Film i ilustracja, które przedstawimy poniżej, pomogą ci zrozumieć odpowiedź na to pytanie.
Zasada częściowej meniskektomii (tj. Niepełne usunięcie łąkotki) polega nie tylko na usunięciu zawisającej i zwisającej części łąkotki, ale także na ponownym wygładzeniu wewnętrznej krawędzi łąkotki.
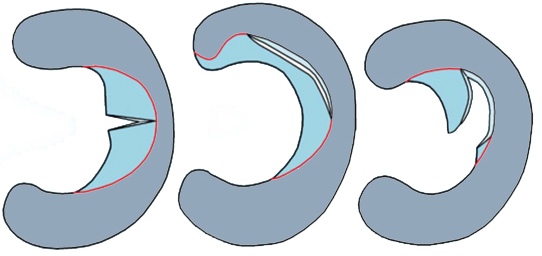
Zasada częściowego usunięcia łąkotki. Pokazano różne opcje łez menisku. Część łąkotki jest usuwana z jej wewnętrznej strony w taki sposób, że nie tylko usuwa zwisające płaty rozdartej łąkotki, ale także przywraca równomierną wewnętrzną krawędź łąkotki.
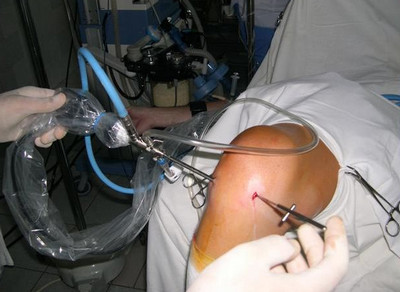
We współczesnym świecie operacja częściowego usunięcia rozdartej łąkotki jest wykonywana artroskopowo, tj. przez dwie małe nakłucia. W jednym z nakłuć wprowadza się artroskop. Przesyła on obraz do kamery wideo. W rzeczywistości artroskop jest układem optycznym. Według artroskopu roztwór fizjologiczny (woda) wstrzykuje się do stawu, co powoduje napompowanie stawu i umożliwia jego badanie od wewnątrz. Poprzez drugie nakłucie do jamy stawu kolanowego wprowadza się różne narzędzia specjalne, które usuwają uszkodzone części łąkotki, „przywracają” chrząstkę i wykonują inne manipulacje.
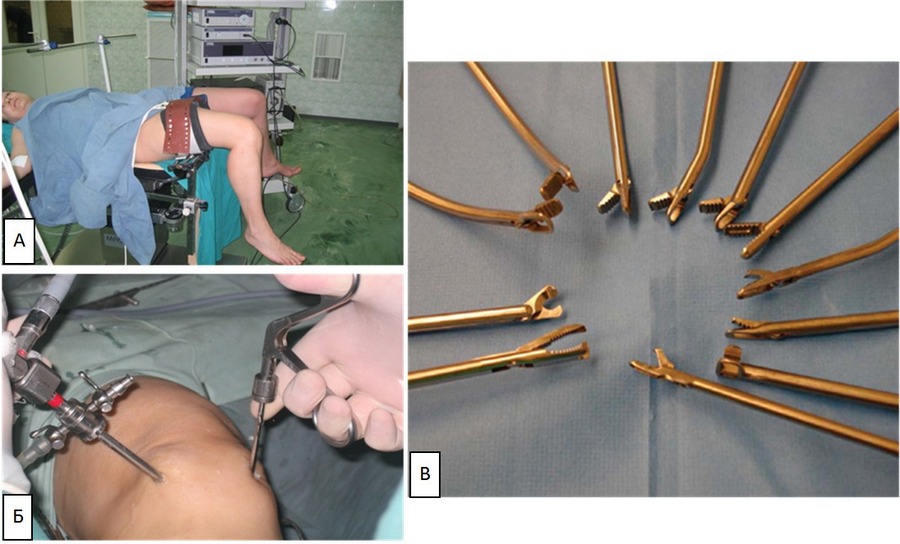
Artroskopia kolana. A - Pacjent leży na stole operacyjnym, noga w specjalnym uchwycie. Z tyłu znajduje się sama kolumna artroskopowa, która składa się ze źródła światła ksenonowego (złącze jest oświetlone włóknem ksenonowym), procesora wideo (do którego zamocowana jest kamera wideo), pompy (pompuje wodę do stawu), monitora, żmii (urządzenie do ablacji chrząstki, błona maziowa stawu), golarka (urządzenie, które „goli”). B. - artroskop (po lewej) i narzędzie robocze (szczypce po prawej) wprowadzono do stawu kolanowego poprzez dwie nakłucia o wysokości jednego centymetra. W - Wygląd artroskopowe szczypce, zaciski.
Jeśli podczas artroskopii zostanie wykryte uszkodzenie chrząstki (chondromalacja), lekarz może zalecić wprowadzenie specjalnych środków (ostenil, fermatron, deuralan itp.) Do stawu kolanowego po operacji. Możesz dowiedzieć się więcej o tym, jakie leki można wstrzykiwać do stawu kolanowego, a których nie można znaleźć na naszej stronie internetowej w osobnym artykule.
Oprócz meniskektomii istnieją techniki przywracania łąkotki. Należą do nich szew menisku i przeszczep menisku.Trudno jest zdecydować, kiedy lepiej jest usunąć część menisku, a kiedy lepiej przywrócić menisku. Konieczne jest uwzględnienie wielu czynników wpływających na wynik operacji. Ogólnie uważa się, że jeśli menisk zostanie tak poważnie uszkodzony, że podczas operacji artroskopowej konieczne jest usunięcie prawie całego menisku, wówczas należy rozwiązać kwestię możliwości przywrócenia menisku.
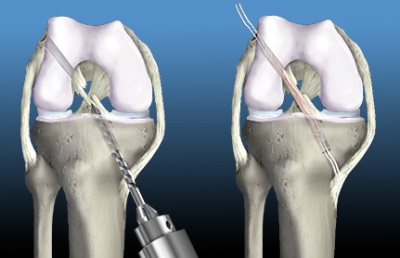
Szew łąkotki można wykonać w przypadkach, gdy upłynęło trochę czasu od szczeliny. Warunkiem udanej fuzji menisku po zszyciu jest wystarczające ukrwienie menisku, tj. luki powinny znajdować się w czerwonej strefie lub przynajmniej na granicy czerwonych i białych stref. W przeciwnym razie, jeśli menisk, który rozwinął się w białej strefie, zostanie zszyty, szew prędzej czy później znów stanie się niewypłacalny, nastąpi „powtarzające się zerwanie” i operacja będzie ponownie wymagana. Szew łąkotki można wykonać artroskopowo.
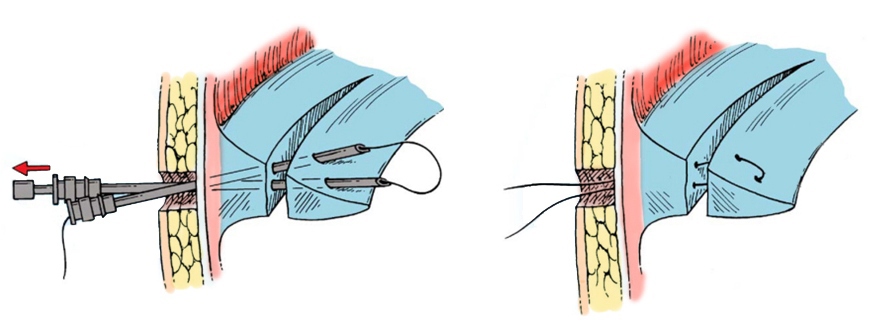
Zasada artroskopowego szwu łąkotkowego. Istnieją również metody „na zewnątrz” i zszywanie łąkotki

Zdjęcie wykonane artroskopią. Etap zszywania łąkotki
Przeszczep łąkotki. Teraz istnieje możliwość przeszczepu (przeszczepu) łąkotki. Przeszczep łąkotki jest możliwy i może być wskazany w przypadku, gdy łąkotka stawu kolanowego jest znacznie uszkodzona i całkowicie przestaje pełnić swoje funkcje. Przeciwwskazania obejmują poważne zmiany zwyrodnieniowe w chrząstce stawowej, niestabilność stawu kolanowego i skrzywienie nogi.
Do przeszczepu stosuje się zarówno zamrożone (dawcy lub zwłoki) i napromieniowane łąkotki. Według doniesień należy oczekiwać najlepszych rezultatów w przypadku stosowania łąkotek dawcy (świeżo mrożonych). Istnieją również sztuczne endoprotezy łąkotki.
Jednak operacje przeszczepu i artroplastyki łąkotki wiążą się z całym szeregiem trudności organizacyjnych, etycznych, praktycznych i naukowych, a metoda ta nie ma przekonujących dowodów. Co więcej, wśród naukowców, chirurgów nadal nie ma zgody co do wykonalności przeszczepu i artroplastyki łąkotki.
Ogólnie rzecz biorąc, warto zauważyć, że przeszczep i endoproteza wymiany łąkotki są niezwykle rzadkie.
Pytania warte przedyskutowania z lekarzem
1. Czy mam łzę łąkotki?
2. Jaka jest różnica w menisku? Zwyrodniający czy traumatyczny?
3. Jakie są rozmiary łzy łąkotki i gdzie jest łza?
4. Czy oprócz pęknięcia łąkotki są jakieś inne obrażenia (czy więzadło krzyżowe przednie jest nietknięte, więzadła boczne, czy są jakieś złamania itp.)?
5. Czy dochodzi do uszkodzenia chrząstki pokrywającej kość udową i piszczelową?
6. Czy mam przerwę menisku? Czy potrzebuję skanu MRI?
7. Czy można wyleczyć pęknięcie łąkotki bez operacji, czy też warto wykonać artroskopię?
8. Jakie jest prawdopodobieństwo uszkodzenia chrząstki i rozwoju artrozy, jeśli opóźnię operację?
9. Jakie jest prawdopodobieństwo uszkodzenia chrząstki i rozwoju artrozy, jeśli pójdę na zabieg artroskopowy?
10. Jeśli artroskopia daje większą szansę na sukces niż metoda niechirurgiczna, a ja zgadzam się na operację, czy powrót do zdrowia potrwa długo?
W strukturze łąkotki wyróżnia się korpus łąkotki i dwa rogi - przód i tył. Sama chrząstka jest włóknista, dopływ krwi pochodzi z torebki stawowej, więc krążenie krwi jest dość intensywne.
Uraz łąkotki jest najczęstszym urazem kolana. Same kolana są słabym punktem w ludzkim szkielecie, ponieważ codzienne obciążenie nimi zaczyna się od momentu, w którym dziecko zaczyna chodzić. Bardzo często uszkodzenie łąkotki występuje podczas gier na świeżym powietrzu, podczas uprawiania sportów kontaktowych, zbyt ostrych ruchów lub upadku. Inną przyczyną łez łąkotki są urazy kolan odniesione w wypadkach drogowych.
Leczenie pęknięcia tylnego rogu łąkotki przyśrodkowej może być operacyjne lub zachowawcze.
Leczenie zachowawcze
Leczenie zachowawcze polega na odpowiedniej uldze w bólu. Kiedy krew gromadzi się w jamie stawowej, jest ona nakłuwana i krew jest wypompowywana. Jeśli blokada stawów nastąpi po urazie, zostaje wyeliminowana. Jeśli nastąpi pęknięcie łąkotki w połączeniu z innymi obrażeniami kolana, wówczas stosuje się gipsowy odlew, aby zapewnić stopie całkowity odpoczynek. W takim przypadku rehabilitacja trwa dłużej niż miesiąc. Aby przywrócić funkcję kolana, zaleca się oszczędzanie ćwiczeń fizjoterapeutycznych.
Przy izolowanym pęknięciu tylnego rogu łąkotki przyśrodkowej okres powrotu do zdrowia jest krótszy. Tynk w tych przypadkach nie jest nakładany, ponieważ nie jest konieczne całkowite unieruchomienie stawu - może to prowadzić do sztywności stawu.
Leczenie chirurgiczne
Jeśli leczenie zachowawcze nie pomaga, jeśli wysięk w stawie utrzymuje się, powstaje pytanie o leczenie chirurgiczne. Wskazaniami do leczenia chirurgicznego są również występowanie objawów mechanicznych: kliknięcia w kolano, ból, występowanie blokady stawu przy ograniczonym zakresie ruchu.
Obecnie wykonywane są następujące rodzaje operacji:
Chirurgia artroskopowa.
Operacja jest wykonywana przez dwa bardzo małe nacięcia, przez które wprowadza się artroskop. Podczas operacji oddzielona mała część łąkotki jest usuwana. Menisk nie jest całkowicie usunięty, ponieważ jego funkcje w ciele są bardzo ważne;
Nakładka na artroskopowy szew łąkotki.
Jeśli szczelina jest znacząca, stosuje się technikę stosowania szwu artroskopowego. Ta technika pozwala przywrócić uszkodzoną chrząstkę. Za pomocą jednego ściegu niecałkowicie oddzielona część rogu łąkotki przyszywa się do ciała łąkotki. Wadą tej metody jest to, że można ją przeprowadzić tylko w ciągu pierwszych kilku godzin po urazie.
Przeszczep łąkotki.
Zastąpienie łąkotki przez dawcę następuje z całkowitym zniszczeniem chrząstki łąkotki. Ale takie operacje są przeprowadzane dość rzadko, ponieważ społeczność naukowa nadal nie ma konsensusu co do zasadności tej operacji.
Rehabilitacja
Po zabiegu, zarówno zachowawczym, jak i chirurgicznym, należy przejść pełny kurs rehabilitacji: rozwijać kolano, budować siłę nóg, trenować mięsień czworogłowy uda w celu ustabilizowania uszkodzonego kolana.
Źródła:
- Leczenie zmian łąkotki
- Uszkodzenie łąki i łzawienie
- Uszkodzenie łąkotki kolana - co robić?
Charakterystyczną cechą stawów kolanowych jest ich częsta podatność na różne urazy: uszkodzenie rogu łąkotki, upośledzona integralność kości, siniaki, krwiaki i artroza.
Pochodzenie różnych urazów w tym konkretnym miejscu nogi tłumaczy się złożoną strukturą anatomiczną. Struktura stawu kolanowego obejmuje struktury kości kości udowej i piszczeli, a także rzepkę, zlepek mięśni i aparatu więzadłowego oraz dwie ochronne chrząstki (łąkotki):
- boczny, innymi słowy, zewnętrzny;
- przyśrodkowy lub wewnętrzny.
Te elementy konstrukcyjne wizualnie przypominają półksiężyc z końcami lekko wysuniętymi do przodu, zwanymi w terminologii medycznej rogami. Ze względu na ich wydłużone końce chrzęstne formacje o dużej gęstości są przymocowane do piszczeli.
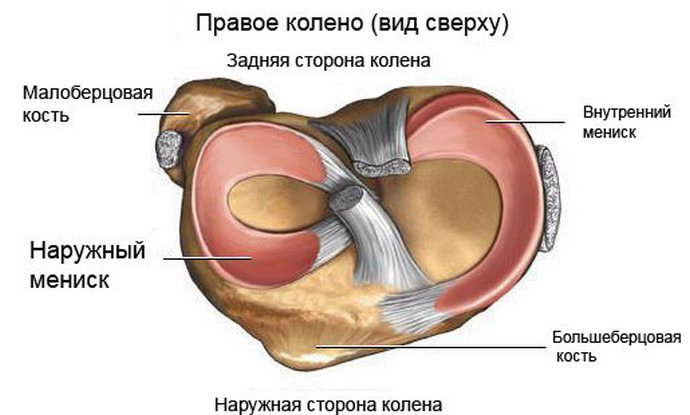
Łękotka jest chrząstkowym ciałem znajdującym się w zamykających się strukturach kostnych kolana. Zapewnia nieskrępowane manipulacje zginająco-prostujące nogi. Składa się z korpusu oraz przednich i tylnych rogów.
Menisk boczny jest bardziej mobilny niż wewnętrzny i dlatego częściej jest poddawany obciążeniom energetycznym. Zdarza się, że nie wytrzymuje ich ataku i pęka w okolicy rogu łąkotki bocznej.
Środkowy menisk jest przymocowany do wnętrza kolana, łącząc się z więzadłem bocznym. W części okrężnej zawiera wiele małych naczyń, które dostarczają krew do tego obszaru i tworzą czerwoną strefę. Tutaj struktura jest gęstsza i bliżej środka łąkotki staje się cieńsza, ponieważ nie ma sieci naczyniowej i nazywa się białą strefą.
Po zranieniu kolana ważne jest dokładne określenie miejsca pęknięcia łąkotki - w białej lub czerwonej strefie. Ich leczenie i powrót do zdrowia są różne.
Funkcje funkcjonalne
Wcześniej lekarze bez żadnych problemów podczas operacji usuwali menisk, uważając to za uzasadnione, nie myśląc o konsekwencjach. Często całkowite usunięcie łąkotki doprowadziło do poważnych chorób, takich jak artroza.
Następnie przedstawiono dowody na funkcjonalne znaczenie pozostawienia menisku na miejscu, zarówno dla kości, chrząstki, struktur stawowych, jak i dla ogólnej ruchliwości całego ludzkiego szkieletu.
Funkcjonalny cel menisci jest inny:
- Można je uznać za amortyzatory podczas jazdy.
- Zapewniają równomierny rozkład obciążenia na stawy.
- Ogranicz rozpiętość nóg w kolanie, stabilizując pozycję stawu kolanowego.
Formularze luk
Charakterystyka uszkodzenia łąkotki jest całkowicie zależna od rodzaju uszkodzenia, lokalizacji i kształtu.
We współczesnej traumatologii wyróżnia się kilka rodzajów pęknięć:
- Podłużny.
- Zwyrodnieniowe
- Skośny
- Poprzeczna
- Zerwanie przedniego rogu.
- Pozioma
- Zerwanie tylnego rogu.
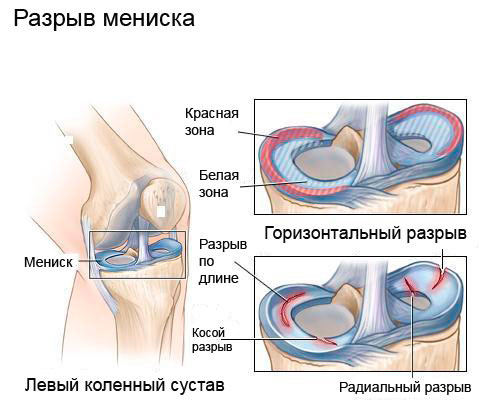
- Podłużna postać zerwania występuje częściowo lub całkowicie. Pełny jest najbardziej niebezpieczny ze względu na całkowite zablokowanie stawu i unieruchomienie kończyny dolnej.
- Skośne pęknięcie występuje na styku rogu i środka ciała. Jest uważany za „patchwork”, może mu towarzyszyć bolesne uczucie bólu, przechodzące wzdłuż kolana z boku na bok, a także towarzyszy mu rodzaj chrupnięcia podczas ruchu.
- Poziome pęknięcie tylnego rogu łąkotki przyśrodkowej rozpoznaje się po pojawieniu się obrzęku tkanek miękkich, intensywnego bólu w okolicy pęknięć stawów, występuje wewnątrz łąkotki.
Najczęstsze i nieprzyjemne uszkodzenie kolana, oparte na statystykach medycznych, jest uważane za zerwanie tylnego rogu środkowej łąkotki stawu kolanowego.
Zdarza się:
- Pozioma lub podłużna, w której warstwy tkanek są oddzielone od siebie z dalszym blokowaniem zdolności motorycznej kolana. Horyzontalne pęknięcie rogu wewnętrznej łąkotki objawia się po wewnętrznej stronie i rozciąga się na kapsułkę.
- Promieniowy, który przejawia się w ukośnych poprzecznych łzach chrząstki. Krawędzie uszkodzonej tkanki wyglądają jak szmaty podczas badania.
- Połączone, w tym podwójne uszkodzenie łąkotki - poziome i promieniowe
Połączona luka charakteryzuje się:
- pęknięcia chrzęstnych formacji ze łzami najcieńszych cząstek łąkotki;
- łzy z tyłu lub z przodu rogu wraz z jego ciałem;
- oderwania niektórych cząstek łąkotki;
- występowanie luk w części kapsułki.
Znaki luk
Zwykle z powodu nienaturalnej pozycji kolana lub szczypania jamy chrzęstnej po zranieniu okolicy kolana.
Główne objawy to:
- Syndrom intensywnego bólu, którego najsilniejszy szczyt występuje w momencie urazu i trwa przez pewien czas, po czym może zniknąć - osoba będzie w stanie nadepnąć na stopę z pewnymi ograniczeniami. Zdarza się, że ból wyprzedza ciche kliknięcie. Z czasem ból przybiera inną postać - jakby gwóźdź utknął w kolanie, nasila się podczas procesu zginająco-prostującego.
- Obrzęk, który pojawia się po pewnym czasie po urazie.
- Wspólne blokowanie, jego zakleszczanie. Ten objaw jest uważany za główny podczas zerwania łąkotki przyśrodkowej, objawia się po mechanicznym zaciśnięciu chrząstki przez kości kolana.
- Hemartroza, objawiająca się gromadzeniem się krwi w stawie podczas uszkodzenia czerwonego obszaru łąkotki.
Współczesna terapia wraz z diagnostyką sprzętową nauczyła się ustalać, czy wystąpiła luka - ostra czy przewlekła. W końcu siły ludzkie nie są w stanie rozpoznać prawdziwej przyczyny, na przykład świeżego urazu charakteryzującego się hemartrozą, a nawet krawędziami szczeliny. Różni się bardzo od urazu kolana podczas biegania, w którym za pomocą nowoczesnego sprzętu można odróżnić przyczyny obrzęków, które polegają na gromadzeniu się płynnej substancji w jamie stawowej.
Przyczyny i mechanizmy
Istnieje wiele powodów, dla których dochodzi do naruszenia integralności łąkotki i wszystkie z nich najczęściej występują w wyniku nieprzestrzegania zasad bezpieczeństwa lub banalnego zaniedbania w naszym codziennym życiu.
 Formy łez
Formy łez Doszło do obrażeń z powodu:
- nadmierne obciążenia - fizyczne lub sportowe;
- skręcanie kostki podczas takich gier, w których główny ładunek znajduje się na kończynach dolnych;
- zbyt aktywny ruch;
- długie kucanie;
- deformacje struktur kostnych występujące z wiekiem;
- skakanie na jednej lub dwóch kończynach;
- nieudane ruchy obrotowe;
- wrodzone osłabienie stawowe i więzadłowe;
- ostre manipulacje zginająco-prostujące kończyny;
- poważne siniaki;
- spada ze wzgórza.
Urazy, w których dochodzi do pęknięcia rogu łąkotki, mają swoje własne objawy i są bezpośrednio zależne od jego kształtu.
Jeśli jest ostry, innymi słowy, świeży, objawy obejmują:
- ostry ból, który nie opuszcza zranionego kolana, nawet w spoczynku;
- krwotok wewnętrzny;
- wspólny blok;
- struktura z płaską szczeliną;
- zaczerwienienie i obrzęk kolana.
Jeśli weźmiemy pod uwagę chroniczną, innymi słowy, formę niezłomną, wówczas można ją scharakteryzować:
- ból spowodowany nadmiernym wysiłkiem;
- pęknięcie w procesie ruchów motorycznych;
- gromadzenie się płynu w stawie;
- porowata struktura tkanki łąkotki.
Diagnostyka
Z ostry ból Nie możesz żartować, a także ze wszystkimi powyższymi objawami. Konieczne jest skonsultowanie się z lekarzem z pęknięciem tylnego rogu łąkotki przyśrodkowej lub z innymi rodzajami pęknięć tkanek chrzęstnych kolana. Powinno to zostać przeprowadzone w krótkim czasie.
W placówce medycznej ofiara zostanie zbadana i wysłana na:
- Promieniowanie rentgenowskie, które jest stosowane do widocznych znaków przerwy. Uważa się, że nie jest on szczególnie skuteczny i służy do wykluczenia jednoczesnego złamania kości.
- Diagnostyka ultrasonograficzna, której działanie zależy bezpośrednio od kwalifikacji traumatologa.
- MRI i CT, uważane za najbardziej niezawodny sposób ustalenia luki.
Na podstawie wyników powyższych metod ankietowych dokonuje się wyboru taktyk leczenia.
Taktyki terapeutyczne
Leczenie pęknięcia tylnego rogu łąkotki środkowej stawu kolanowego należy wykonać jak najszybciej po urazie, aby zapobiec przewlekłemu przebiegowi ostrej choroby. W przeciwnym razie równa krawędź łzy zacznie pękać, co doprowadzi do naruszenia struktury chrząstki, a następnie - do rozwoju artrozy i całkowitej utraty funkcje motoryczne kolano.
Pierwotne naruszenie integralności łąkotki można leczyć, jeśli nie ma ona charakteru przewlekłego, metodą zachowawczą, która obejmuje kilka etapów:
- Repozycja Ten etap wyróżnia się zastosowaniem trakcji sprzętowej lub terapii manualnej w celu zmiany położenia uszkodzonego stawu.
- Etap eliminacji obrzęku, podczas którego ofiara przyjmuje leki przeciwzapalne.
- Faza rehabilitacji, która obejmuje wszystkie procedury o charakterze regenerującym:
- masaż
- fizjoterapia.
- Faza odzyskiwania Trwa do sześciu miesięcy. W celu pełnego odzyskania wskazane jest zastosowanie chondroprotektorów i kwasu hialuronowego.
Często leczeniu stawu kolanowego towarzyszy nakładanie gipsu, o potrzebie decyduje lekarz prowadzący, ponieważ po wszystkich niezbędnych procedurach potrzebna jest jego długotrwała nieruchomość, która pomaga nakładać gips.
Operacja
Metoda leczenia z wykorzystaniem interwencji chirurgicznej rozwiązuje główny problem - zachowanie funkcjonalności stawu kolanowego. oraz jego funkcje i jest stosowany, gdy inne rodzaje leczenia są wykluczone.
Przede wszystkim uszkodzona łąkotka jest badana pod kątem zdolności do krzyżowania się, a następnie specjalista wybiera jedną z kilku form leczenia chirurgicznego:
- Arthromy. Bardzo skomplikowana metoda. Jest stosowany w wyjątkowych przypadkach z rozległym uszkodzeniem stawu kolanowego.
- Szycie tkanki chrzęstnej. Metodę przeprowadza się za pomocą artroskopu włożonego przez mini-otwór w kolano w przypadku świeżego urazu. Najkorzystniejszy wynik obserwuje się podczas sieciowania w czerwonej strefie.
- Częściowa meniskektomia to operacja usunięcia uszkodzonej części chrząstki, przywrócenia jej całej części.
- Przeszczep W wyniku tej operacji do ofiary wprowadza się dziwny menisk.
- Artroskopia Uraz związany z tą najczęstszą i nowoczesną metodą leczenia jest najbardziej minimalny. W wyniku wprowadzenia artroskopu i roztworu soli fizjologicznej do dwóch mini-otworów w kolanie wykonuje się wszystkie niezbędne manipulacje odtwórcze.
Rehabilitacja
Znaczenie okresu rekonwalescencji, zgodności ze wszystkimi zaleceniami lekarza, jego prawidłowego postępowania nie można przecenić, ponieważ powrót wszystkich funkcji, bezbolesność ruchów i pełne wyleczenie stawu bez przewlekłych konsekwencji zależy bezpośrednio od jego skuteczności.
Małe obciążenia, które wzmacniają strukturę kolana, dają odpowiednio przypisane metody odzyskiwania sprzętu - symulatory, a procedury fizjoterapeutyczne i terapia ruchowa wzmacniają struktury wewnętrzne. Ewentualnie usuń obrzęk poprzez masaż drenażu limfatycznego.
Leczenie jest dozwolone w domu, ale nadal obserwuje się większy efekt w przypadku leczenia szpitalnego.
Kilka miesięcy takiej terapii kończy się powrotem ofiary do zwykłego życia.
Konsekwencje obrażeń
Pęknięcia łąkotki wewnętrznej i zewnętrznej są uważane za najtrudniejsze obrażenia, po których trudno jest przywrócić normalne funkcje motoryczne do kolana.
Ale nie rozpaczaj - sukces leczenia zależy w dużej mierze od samej ofiary.
Bardzo ważne jest, aby nie leczyć się samodzielnie, ponieważ wynik będzie w dużej mierze zależał od:
- czas diagnozy;
- właściwie przepisana terapia;
- szybka lokalizacja obrażeń;
- czas trwania luki;
- z udanymi procedurami odzyskiwania.
Ludzkie kończyny odpowiadają za większość obciążeń podczas chodzenia i innych rodzajów ruchu. Wspólna struktura jest taka, że \u200b\u200bto tkanka miękka w celu ochrony przed obrażeniami. Z tego powodu pęknięcie środkowej łąkotki kolana uważane jest za częstą kontuzję.
Dlaczego dochodzi do obrażeń?
Łękotki stawu kolanowego to płytka o chrząstkowej strukturze. Głównym celem jest amortyzacja podczas aktywności ruchowej.
Każde kolano zawiera dwa łąkotki:
- zewnętrzny (boczny). Część ruchoma, która praktycznie nie podlega obrażeniom;
- wewnętrzny (środkowy). Znajduje się wewnątrz stawu i często jest ranny. Pęknięcie łąkotki przyśrodkowej jest uważane za powszechne uszkodzenie.
Niezależnie od rodzaju płytki chrząstkowej każda składa się z korpusu i rogów (z przodu iz tyłu).
Częstą przyczyną uszkodzenia kolana jest uraz dolnej części nogi (odwracanie się i wysuwanie). W rezultacie dochodzi do uszkodzenia więzadeł i rozerwania łąkotki wewnętrznej.
Przyczyną może być również częste wyprostowanie i zgięcie kolana, nagły, silny cios w kolano oraz ostre uprowadzenie dolnej części nogi.
Urazy kolan najczęściej dotykają profesjonalnych sportowców, tancerzy, a także osoby doświadczające zwiększonej aktywności fizycznej.
Rodzaje uszkodzeń
Większość urazów kończyn występuje wewnątrz (ponad 70%). Część zewnętrzna cierpi rzadziej (około 20%). I tylko 5% to przypadki uszkodzenia obu rodzajów łąkotki.
Wyróżnia się następujące typy przerw:
- szczelina pionowa (podłużna);
- ukośny;
- zwyrodnieniowe
- poprzeczny (promieniowy);
- poziomo
- uraz rogów (przód lub tył).
Powiemy Ci więcej o odmianach pęknięcia łąkotki i rodzajach leczenia.
Zerwanie tylnego rogu łąkotki przyśrodkowej
Niebezpiecznym uszkodzeniem jest pęknięcie tylnego rogu łąkotki przyśrodkowej, co objawia się następującymi objawami podczas ostrego urazu:
- silne objawy bólowe, które nie uspokajają się nawet przy braku stresu;
- wypełnienie krwi tkanek wewnętrznych;
- całkowite unieruchomienie kolana;
- występowanie obrzęków;
- zaczerwienienie tkanek w dotkniętym obszarze.
Podczas badania dotkniętego stawu uszkodzona tkanka ma zwykle gładkie krawędzie.
W przypadku zwyrodnieniowego pęknięcia wewnętrznej łąkotki stawu kolanowego wyróżnia się następujące objawy:
- z aktywnością słychać pęknięcie w okolicy kolana;
- płyn okołostawowy gromadzi się w torebce stawowej;
- dzięki artroskopowej metodzie badań tkanki wyglądają na rozdarte.
Aby wykluczyć przewlekły przebieg uszkodzenia, konieczne jest rozpoczęcie leczenia natychmiast po otrzymaniu uszkodzenia.
Po pewnym uszkodzeniu ciało łąkotki cierpi. Pęknięcie ciała i tylnego rogu wewnętrznego łąkotki występuje przy nagłym skręcie kolana, na stałej stopie. Podobne obrażenia można uzyskać uderzając w kolano. Przy złożonej szczelinie obszar zranienia staje się kilka razy większy.
Proponowane zdjęcie pokazuje rodzaje uszkodzeń tylnego rogu łąkotki przyśrodkowej:
- pozioma
- promieniowy
- połączone;
- podłużny;
- zwyrodnieniowe.
Powiemy Ci więcej o wymienionych rodzajach obrażeń.
Szczelina pozioma
Przy poziomym pęknięciu tylnego rogu łąkotki wewnętrznej następuje najpierw deformacja tkanki, a następnie dalsze unieruchomienie stawu. Kształt stawu pozostaje taki sam, w środku pojawia się obrzęk.
Pęknięcie łąkotki diagnozuje się za pomocą następujących testów:
- prześwietlenie. Diagnozę stosuje się, jeśli widoczne są oczywiste objawy, aby wykluczyć obecność dodatkowych obrażeń (złamań);
- badanie ultrasonograficzne Jest również uważany za niezbyt skuteczną technikę diagnozy. Dokładna diagnoza zależy od kwalifikacji medycznych;
- rezonans magnetyczny uważany za najskuteczniejszą metodę ustalenia diagnozy pęknięcia poziomego. Podczas badania lekarz widzi, jak poważne jest uszkodzenie.
Po badaniu i wyjaśnieniu diagnozy zaleca się leczenie poziomej łąkotki. W zależności od ciężkości urazu zalecany jest kurs leków lub operacji.
Przerwanie linii
Nieciągłość liniowa jest całkowita lub częściowa. Aby określić rodzaj uszkodzenia, przeprowadza się specjalne testy diagnostyczne.
Przy małych łzach występują objawy bólowe i lekki obrzęk kolana. Objawy częściowego uszkodzenia podczas zerwania wzdłużnego można rozwiązać po miesiącu (trzech tygodniach).
Leczenie częściowych pęknięć tylnego rogu łąkotki przyśrodkowej jest najczęściej zachowawcze. Zalecany jest kurs leków przywracających tkanki, fizjoterapia i specjalne ćwiczenia fizyczne.
Całkowite lub niepełne pęknięcie łąkotki przyśrodkowej jest uszkodzeniem złożonym. W przypadku tego rodzaju obrażeń część klaksonu może dostać się do jamy stawowej i całkowicie zablokować aktywność ruchową kończyny.
Trudna luka
Na styku korpusu łąkotki z rogiem w przypadku urazu może wystąpić złożone (patchworkowe) oddzielenie. Przy takim urazie dochodzi do niewielkich uszkodzeń. Niebezpieczeństwo skośnego zerwania polega na możliwości migracji rozdartej części rogu między tkankami stawów.
W przypadku dużych łez może dojść do zablokowania stawu. Cel leczenia zależy od ciężkości uszkodzenia. Jeśli wymiary uszkodzeń są na dużą skalę, przypisywana jest operacja, podczas której wykonuje się wycięcie rozdartej klapy.
Złożone łzy są trudne do zdiagnozowania, ponieważ plastry chrząstki nie tylko odpadają, ale czasami się wykręcają. Podczas badania i ustalenia diagnozy zwykle wybiera się metodę artroskopii.
Szczelina do podlewania
Zerwanie łąkotki przyśrodkowej według rodzaju uchwytu konewki przez objawy jest podobne do podłużnego rodzaju obrażeń. Różnica przejawia się w odcinku przejścia łzy. Jest to środkowa część ciała, w której przesunęła się część odłączona.
Jeśli nie zwrócisz się o poradę lekarską, powstałe wgłębienie zacznie się stopniowo zwiększać, a uszkodzenie rozwinie się w formę zwyrodnieniową. Objawy są takie same jak w przypadku innych rodzajów uszkodzeń - silny ból z unieruchomieniem kolana.
Zalecane są środki terapeutyczne, w zależności od wieku urazu, a także od stanu łąkotki podczas poszukiwania pomocy. Jeśli obrażenia są niewielkie, podarte elementy są połączone specjalnym skoczkiem. Po dużej łzie odłączony element jest usuwany. Podczas operacji menisku dotkniętego chorobą nadaje się początkowy kształt.
Zerwanie zwyrodnieniowe
Zwyrodnieniowe pęknięcie łąkotki środkowej stawu kolanowego występuje częściej po 40 latach. Ponieważ choroba rozwija się w stan przewlekły, nie występują obrzęki i ostre objawy bólowe.
Choroba objawia się pewną aktywnością ruchową. Ból pojawia się więc rano, gdy wstaje z łóżka lub po długim siedzeniu. Chronicznemu przebiegowi choroby może towarzyszyć obrzęk i zablokowanie stawu. Nieleczone zmiany wpłyną na powierzchnie otaczające chrząstkę.
Degeneracyjną manifestację luki można odczuć na różne sposoby. Ból odczuwany jest przez pewne ruchy lub jest stale obecny. Nie można nadepnąć na dotkniętą kończynę.
Uraz zwyrodnieniowy jest często diagnozowany z powodu deformacji tkanek lub przyczyną jest starzenie się organizmu.
Stara luka
Staw kolanowy jest w stanie dostosować się do prawie każdych, nawet komfortowych warunków. Silny ból z obrzękiem towarzyszą uszkodzeniu kolana dopiero od początku urazu. Bóle stopniowo ustępują i pojawiają się przy pewnych ruchach. Podróż do lekarza jest odroczona. Tak więc obrażenia rozwijają się stara luka róg łąkotki przyśrodkowej.
Jeśli wizyta u lekarza ma miejsce w przewlekłym przebiegu urazu, trudno jest postawić prawidłową diagnozę. Łza łąkotki jest czasami przyjmowana jako zwichnięcie lub siniak, w wyniku czego przepisuje się nieprawidłowe leczenie. Choroba nie jest wyleczona, ale tylko pogorszyła się.
Długotrwałe obrażenia przypominają się ciągłymi bólami, ale mogą im towarzyszyć następujące objawy:
- po długotrwałym stanie w jednym miejscu lub wysiłku fizycznym ból zaczyna nieprzerwanie przeszkadzać;
- normalne zgięcie lub wyprostowanie kolana staje się niemożliwe;
- ból ustępuje dopiero po długim odpoczynku;
- okresowo obszar problemowy puchnie, a tkanki stają się czerwone.
Jeśli w obecności wymienionych objawów leczenie nie jest zalecane, chrząstka całkowicie się zapadnie. Prognozy dotyczące zwyrodnieniowego pęknięcia tylnego rogu łąkotki przyśrodkowej są złe - dotknięty chorobą pacjent będzie mógł poruszać się tylko z laską lub na wózku inwalidzkim.
Technika leczenia przewlekłego urazu może być zachowawcza lub operacyjna.
Przerwa 2 stopnie
Aby ustalić diagnozę i przepisać leczenie pęknięcia wewnętrznej łąkotki stawu kolanowego, wyróżnia się pewne stopnie uszkodzenia:
- światło. Ofiara odczuwa niewielki ból, ale bez ograniczonych ruchów. Objawy bólowe występują tylko podczas przysiadów lub skoków. W obszarze rzepki czasami pojawia się lekki obrzęk;
- średnia stopień towarzyszy silny ból. Niemożliwe jest wyprostowanie kończyny w kolanie, nawet przy użyciu siły. Mężczyzna utyka. Okresowo występuje całkowite unieruchomienie stawowe. Skóra wokół dotkniętego obszaru staje się niebieskawa, a tkanki puchną;
- ciężki etap. Ból staje się nie do zniesienia, co może prowadzić do utraty przytomności. Dotknięta kończyna zamarza w stanie zgiętym. Tkanki puchną tak bardzo, że kolano dosłownie puchnie, zmieniając kształt. Skóra staje się cyjanotyczno-szkarłatna.
Aby określić obraz uszkodzenia, zalecana jest terapia MR. Po badaniu możesz ustalić prawidłową diagnozę i porozmawiać na przykład o około 2 stopniach zerwania tylnego rogu łąkotki przyśrodkowej. Tak więc, do etapu 2 urazu jest wzrost obszaru uszkodzenia, który nie dociera do tkanek powierzchniowych. Jest to stopień, w jakim zalecane jest leczenie zachowawcze.
Przerwa 3 stopnie
Odstęp 3 stopni tylnego rogu łąkotki przyśrodkowej jest definiowany jako ostatni etap urazu, w którym dochodzi do ostatecznego rozdarcia. Może być zdiagnozowany jako całkowity, rozdarty lub w częściach. Oznaki urazu: ostre objawy bólowe, obrzęk, niebieska skóra.
Gdy nastąpi całkowite oddzielenie chrząstki, możliwe jest uszczypnięcie stawu. W przypadku urazu czerwonej strefy (wiele naczyń krwionośnych) jamy stawów są wypełnione krwią. Objawy nie ustępują bez interwencji medycznej.
Leczenie pęknięcia łąkotki przyśrodkowej 3. stopnia jest przepisywane po kompleksowym badaniu i jest wyłącznie operacyjne. Jeśli szukasz profesjonalnej pomocy w odpowiednim czasie, dotknięte tkanki są połączone, a umarli wysychają. Operacja odbywa się głównie za pomocą artroskopii.
Uszkodzenie przedniego rogu wewnętrznego menisku
Przedni róg łąkotki znajduje się w jamie międzywęzłowej, której zewnętrzna część jest połączona z torebką stawową. Główną przyczyną pęknięcia przedniego rogu łąkotki przyśrodkowej jest duże obciążenie okolicy kolana ze stałą pozycją stopy.
Przeważnie mężczyźni z różnych kategorii wiekowych cierpią z powodu tego rodzaju obrażeń. Technika leczenia zależy od ciężkości uszkodzenia i może być tradycyjna lub operacyjna.
To, jakie leczenie zostanie przepisane w celu leczenia luki, zależy głównie od jej ciężkości. Ważnym bólem jest również lokalizacja luki. Zewnętrzna jedna trzecia menisku (około trzech milimetrów od jego krawędzi) jest dobrze zaopatrzona w krew. Luki w tej tak zwanej czerwonej strefie mogą czasami leczyć się same i dobrze reagują na leczenie. metody chirurgiczne. Wewnętrzne dwie trzecie łąkotki (zarówno w tylnym, jak i przednim rogu łąkotki oraz w obszarze ciała łąkotki) mają słabsze ukrwienie. Obszar ten nazywany jest białą strefą. Ponieważ uszkodzona chrząstka w tym obszarze nie może rosnąć razem, zwykle leczenie wymaga operacji. Najczęściej uszkodzenie łąkotki w białej strefie występuje u osób z przerzedzoną, zużytą chrząstką.
Leczenie zachowawcze
Takie leczenie można przepisać w przypadku łagodnych i umiarkowanych do ciężkich łez tylnego rogu łąkotki przyśrodkowej, a także ciężkich łez - jeśli staw kolanowy jest stabilny.
Pacjentom z takimi lukami podaje się następujące zalecenia:
- Nie przeciążaj kolana
Pamiętaj, aby powstrzymać się od rodzaju obciążenia, które doprowadziło do szczeliny. Aby zmniejszyć obciążenie stawu kolanowego, pacjentom czasami zaleca się stosowanie kul lub różdżki. Nie trzeba obserwować leżenia w łóżku - pacjent może całkowicie wykonywać prace domowe, a także spacerować. Należy jednak unikać długich spacerów, przysiadów i podnoszenia ciężarów. Zazwyczaj takie ograniczenia powinny być przestrzegane przez okres nie dłuższy niż trzy tygodnie.
Możesz powrócić do intensywnego treningu tylko wtedy, gdy zezwala na to lekarz. Przedwczesne wznowienie ciężkich ładunków może prowadzić do powtarzalnego uszkodzenia łąkotki i konieczne będzie ponowne rozpoczęcie leczenia;
- Twórz zimne okłady
Pacjenci powinni nakładać okłady z lodu owinięte ręcznikiem na kolana przez piętnaście do dwudziestu minut co najmniej trzy razy dziennie. Narażenie na niską temperaturę łagodzi ból i zmniejsza obrzęk. Nie musisz zbyt długo trzymać kompresów ani nakładać lodu bezpośrednio na skórę, mając nadzieję na przyspieszenie regeneracji - może to prowadzić do uszkodzenia skóry;
- Noś bandaże wykonane z elastycznego bandaża
Te opatrunki pomagają zmniejszyć obrzęk.  , i dodatkowo zmniejszać ruchomość kolana; pozwala to zarówno złagodzić objawy pęknięcia łąkotki, jak i do pewnego stopnia przyspieszyć powrót do zdrowia. Z reguły lekarz lub pielęgniarka w klinice pokazuje pacjentowi, jak zrobić bandaż na kolanie;
, i dodatkowo zmniejszać ruchomość kolana; pozwala to zarówno złagodzić objawy pęknięcia łąkotki, jak i do pewnego stopnia przyspieszyć powrót do zdrowia. Z reguły lekarz lub pielęgniarka w klinice pokazuje pacjentowi, jak zrobić bandaż na kolanie;
- Podnieś nogę, aby znajdowała się powyżej poziomu serca
Rób to za każdym razem, gdy oglądasz telewizję lub czytasz. Dzięki tej prostej technice obrzęk w okolicy stawu kolanowego szybko się zmniejsza.
Aby złagodzić ból kolana  czy możesz wziąć paracetamol
czy możesz wziąć paracetamol  lub niesteroidowe leki przeciwzapalne, na przykład aspiryna lub ibuprofen
lub niesteroidowe leki przeciwzapalne, na przykład aspiryna lub ibuprofen  .
.
Leczenie chirurgiczne
Leczenie chirurgiczne jest zalecane tylko w przypadkach, w których leczenie zachowawcze nie daje oczekiwanego rezultatu. Istnieje kilka rodzajów operacji, które są przepisywane w celu zerwania tylnego rogu łąkotki przyśrodkowej: przywrócenie łąkotki, meniskektomia (usunięcie łąkotki) i przeszczep łąkotki.
- Naprawa łąkotki jest najbardziej łagodną operacją, ale nadaje się tylko dla osób w wieku poniżej czterdziestu lat, ze zdrową chrząstką. Taka operacja jest najbardziej skuteczna dla osób ze stosunkowo małymi łzami łąkotki zlokalizowanymi w czerwonej strefie. Podczas operacji chirurg szyje uszkodzony menisk. Większość menisku pozostaje nietknięta.
- Usunięcie menisku jest konieczne, jeśli tkanka chrząstki jest poważnie uszkodzona. Kiedy pęknie tylny róg przyśrodkowej łąkotki, z reguły należy usunąć tylko część chrząstki. Całkowite usunięcie łąkotki jest bardzo rzadko wymagane, a lekarze starają się wszelkimi sposobami tego uniknąć ze względu na wysokie ryzyko późniejszych powikłań.
- Przeszczep łąkotki wykonuje się, gdy naprawa uszkodzonej łąkotki jest całkowicie niemożliwa.
Przeszczep może być wykonany ze sztucznego materiału, który jest jak najbliżej naturalnej tkanki chrzęstnej, lub można uzyskać dawcę (w tym przypadku oczywiście mówimy tylko o dawstwie pośmiertnym).
Obecnie można wykonać zarówno operację zamkniętą, jak i artroskopową w celu leczenia pęknięcia tylnego rogu łąkotki przyśrodkowej. Ten ostatni jest mniej inwazyjny, a powrót do zdrowia następuje średnio szybciej.
Kilka tygodni przed operacją chirurg przeprowadza rozmowę z pacjentem i szczegółowo wyjaśnia mu, jak przygotować się do operacji. Z reguły pacjenci mieszkający samotnie powinni poprosić kogoś z rodziny lub przyjaciół, aby mieszkali z nimi przez pierwsze kilka dni po wypisaniu ze szpitala. W dzisiejszych czasach może być niezwykle trudno wykonać nawet najprostsze prace domowe.
Na początku operacji kolana nie należy zarysować, przeciąć ani w inny sposób uszkodzić. Dlatego na kilka dni przed zabiegiem w tym obszarze nie można usuwać włosów i ogólnie kolana muszą być ostrożnie strzeżone.
Najlepiej byłoby, gdyby operacja została przeprowadzona w ciągu dwóch miesięcy od zerwania tylnego rogu łąkotki przyśrodkowej - w tym przypadku prawdopodobieństwo pomyślnego wyzdrowienia pacjenta jest najwyższe.
Z reguły lekarze zalecają całkowite unieruchomienie (unieruchomienie) operowanego stawu kolanowego na dwa tygodnie po zabiegu. Przez kolejne dwa tygodnie pacjent ostrożnie zaczyna stopniowo używać kolana. Dopiero po tym może stopniowo powrócić do poprzednich studiów.
Po operacji wszyscy pacjenci poddawani są fizjoterapii. Kiedy pacjent będzie mógł powrócić do zwykłych stresów, zależy to od powodzenia operacji i powrotu do zdrowia po operacji.
W przypadku uszkodzenia łąkotki w strefie czerwonej u 85% pacjentów z czasem przywraca się w pełni funkcjonalność stawu kolanowego. Przy obrażeniach w białej strefie liczba ta jest znacznie niższa.
