هيكل وميزات إليوم
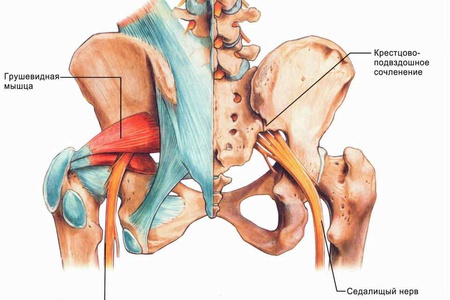
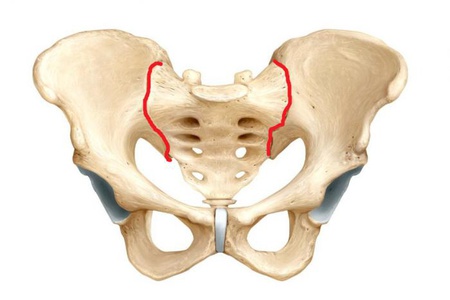
المفصل العجزي الحرقفي هو المفصل الرئيسي الذي يربط بين العمود الفقري السفلي والحوض. أنه يحمل حمولة ضخمة الناشئة عن حركة جسم الإنسان.
هيكل المفصل العجزي الحرقفي
يتم تشكيله من خلال الأسطح المفصلية واسعة النطاق من العجز والقليفي في الحوض. بتعبير أدق ، يقع هذا المفصل بين "جسم" على شكل إسفين من العجز والسطح الداخلي للأليلوم.
من موضع علم التشريح ، يشير هذا الهيكل إلى مفاصل ضيقة أو غير نشطة للهيكل العظمي. يقترن ومسطحة في الشكل.
مكونات مشتركة
على كلا السطوح المفصلية هو الغضروف. ومع ذلك ، فإن مظهره مختلف لكل واحد منهم. السطح الحرقفي يحمل غضروف ليفي ورقيق. والعجزي هو هيالين وأسمك.
إذا أخذنا في الاعتبار هذا المفصل من الأعلى ، فيمكن تسمية الثلث العلوي منه بمفصل ليفي (متلازمة). في هذه الحالة ، ترتبط الأسطح المفصلية بالأنسجة الضامة. والثلثي السفلي فقط هما مفصل نموذجي. ومع ذلك ، فإن الفضاء المشترك فيه غائب عمليا.
الكبسولة المفصلية عبارة عن "كيس" ليفي كثيف تمدد بإحكام.
يتم تثبيت المفصل العجزي الحرقفي بشكل موثوق من خلال العديد من الأربطة ، والتي ربما تحتوي على التركيب الأكثر متانة في جسم الإنسان بأكمله.
جهاز الرباط
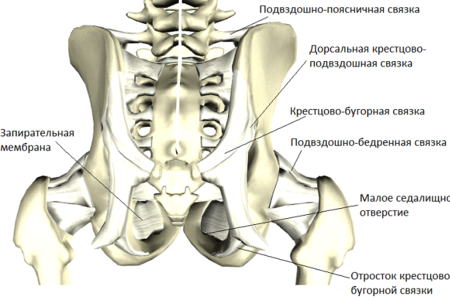
الأربطة في الهيكل هي الألياف النسيج الضامتجمع في حزم. أنها تربط الأجزاء المكونة للمفصل ، وتعزيز ذلك.
تتشكل تقوية المفصل العجزي الحرقفي نفسه بواسطة عدة مجموعات من الأربطة الموجودة أمام هذا المفصل وخلفه. كل من هذه المجموعات (بطني وظهري ، على التوالي) تحتوي على الأربطة العجزي الحرقفي. فهي قصيرة ، وربط الحدبة الحرقفية والحرقفية. هذه هي أربطة دائمة للغاية والتي تعتبر بحق واحدة من أكثر مقاومة المسيل للدموع.
يوجد أيضًا في كل مجموعة أربطة عجزي الحرقفي البطني والظهري. يغادرون من المقابلة - الأمامي أو الخلفي ، وجزء من إليوم من أسفل وتمتد تشبه المروحة إلى الحافة الجانبية للكيس.
أربطة إضافية
في تشريح ووظيفة هذا المفصل ، يلعب دور مهم من قبل العديد من الأربطة ، والتي ليست مفصلية بالفعل. وتشمل هذه:
- الرباط الحديدي العجزي. وهي تقع بين الحديبة الوركية للعظم الحوضي الذي يحمل نفس الاسم والقيص.
- الرباط العجزي الشوكي. وهي تقع من العمود الفقري للإيشيوم إلى حافة العجز.
- الرباط Iliao القطني. يتم توجيهه من العمليات المستعرضة للفقرات القطنية الرابعة والخامسة إلى الجزء العلوي من الإيليوم.
لا تنطبق الأربطة أعلاه مباشرة على المفصل العجزي الحرقفي ، وهي تعمل على تقوية الحوض مع العمود الفقري. هذه الأربطة إصلاح غير مباشر المفصل العجزي الحرقفي.
إمدادات الدم والتعصيب
يتدفق الدم إلى المفصل العجزي الحرقفي ويتدفق عبر أوعية الفقرات القطنية ، الحرقفي القطني والشرايين والأوردة العجزية الخارجية.
يتم التعصيب بواسطة فروع الضفيرة القطنية والعصبية المقدسة.
وظيفة
الغياب العملي للمساحة المشتركة ، ونظام الأربطة القوية والقصيرة يجعل الحركات النشطة في المفصل عملياً مستحيلة. نطاق الحركة عادة لا يتجاوز 4-5 درجات. ومع ذلك ، في الطفولة أو أثناء الحمل ، يكون المفصل العجزي العجزي أكثر قدرة على الحركة.
وتتمثل المهمة الرئيسية لهذا المفصل في إطفاء الحركات المنقولة من الأطراف السفلية إلى العمود الفقري.
هذا هو السبب في أنه يحمل حمولة ثابتة وديناميكية إلى حد ما. أيضًا ، أثناء الولادة لدى النساء ، يعمل هو ، مع مرض العانة ، على زيادة قطر قناة الولادة (الحوض) ، مما يسهل عملية ولادة الطفل.
علم الأمراض المشتركة
لأية أمراض في المفصل العجزي الحرقفي ، فإن المظهر الرئيسي هو الألم. الألم في هزيمة هذا المشترك هو سمة تماما. سننظر الآن في هذه العلامات.
يتم وصف الألم بأنه منتشر (بدون منتشر) ، دون وجود مصدر واضح. يتم تحديده بواسطة الجزء الخارجي من الأرداف. ينتشر (يشع) إلى السطح الخلفي من المقابلة الطرف السفلي إلى الحفرة الركبة. أيضا ، يمكن أن ينتشر الألم في بعض الأحيان إلى منطقة الفخذ.
تزداد إحساسات الألم بشكل ملحوظ مع المجهود البدني على المفصل ، على سبيل المثال ، عند الجري أو الوقوف على ساق واحدة.
يلاحظ المرضى أنه عند التحرك بشكل جانبي وفي خطوات صغيرة ، ينخفض \u200b\u200bالألم بشكل ملحوظ. أيضا ، صعود الدرج أسهل من الهبوط.
أنواع أمراض المفاصل
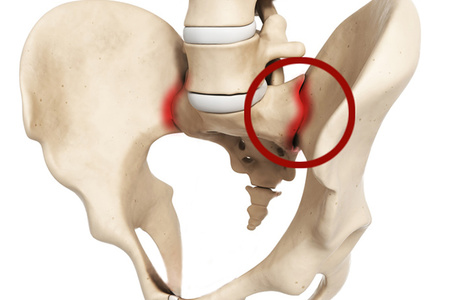
يمكن أن تؤدي التغيرات المرضية في هذا المجال إلى العديد من العوامل. من المعتاد تقسيم جميع أنواع إصابات المفصل العجزي القطني إلى عدة مجموعات.
الإصابات
إصابات هذا المفصل في عزلة نادرة جدا. عادة ما يتم دمجها مع إصابات الحوض الأخرى - على سبيل المثال ، كسور في عظام الحوض أو الأربطة الممزقة في مفصل العانة. تظهر هذه الإصابات عادةً مع إصابات مختلفة في الحوض (السقوط وحوادث الطرق وما إلى ذلك) ، وفي بعض الأحيان تكون الولادات معقدة.
مع مثل هذه الإصابات ، يحدث عدم استقرار حلقة الحوض ، والذي يتجلى من خلال إزاحة محور الحوض وحدوث أضرار (كسر ، تمزق في الأربطة) في المفصل العجزي الحرقفي.
الكسور
غالباً ما تصاحب كسور عظام الحوض نزيف داخلي واسع النطاق مع تشكل نزيف خلف الصفاق ، وهو حالة تهدد الحياة بشدة. في هذه الحالة ، مطلوب الرعاية الطبية الطارئة.
المظاهر الأكثر وضوحا لكسر في عظام الحوض هي:
- تشوه الحوض.
- الموضع القسري للطرف السفلي بدوره للخارج وانتهاك وظيفته.
- ألم شديد في موقع الكسر ، والذي يزداد بشكل ملحوظ عند محاولة ضغط الحوض.
يجب أن يتم نقل هؤلاء المرضى بعناية فائقة في موقف ضعيف.
الالتواء ودموع الأربطة
عادة ما يتم دمج دموع الرباط مع تلف الجهاز المفصل العاني. يحدث هذا التعقيد في بعض الأحيان أثناء الولادة أثناء مسارهم المرضي. يتم التشخيص عادةً على الفور ويتم تأكيده بواسطة فحص الأشعة السينية.
يمكن أن تحدث الالتواءات في هذا المفصل أثناء الحمل وبعض الوقت بعد الولادة.
متلازمة الألم المذكورة أعلاه مميزة. ومع ذلك ، لا يتم إجراء التشخيص الصحيح دائمًا ، لأنه في هذه المجموعة من المرضى يكون من المستحيل إجراء مثل الأشعة السينية للحوض.
الأمراض الالتهابية
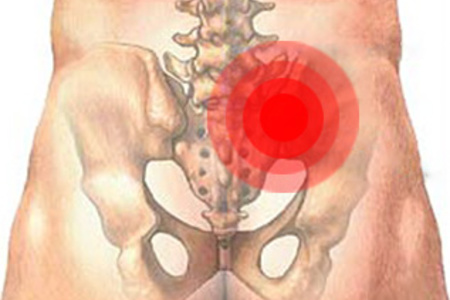
ويسمى التهاب المفصل العجزي الحرقفي. الأسباب الرئيسية التي تؤدي إلى تطور التهاب المفصل هي:
- عمل مسببات الأمراض من عدوى معينة أو غير محددة.
- التهاب الفقار اللاصق (التهاب الفقار اللاصق).
- أمراض أخرى مصحوبة بتطور التهاب المفاصل (التهاب المفاصل). يحدث هذا مع التهاب المفاصل الروماتويدي أو التفاعلي ، الصدفية ، إلخ.
وصف مفصل لمظاهر التهاب الفقار اللاصق و غيرها من الأمراض التي تكون فيها الآفة الالتهابية للمفصل العجزي الحرقفي واحدة فقط من الأعراض التي يمكن العثور عليها في الأقسام ذات الصلة من الموقع. كقاعدة عامة ، تشخيص هذه الحالات ليست صعبة للغاية.
الآفة المعدية
ويتسبب تطور التهاب القيحة العجزي القيحي عن طريق ميكروفلورا محددة أو غير محددة. في الحالة الأولى ، يحدث الالتهاب عندما يكون الشخص مصابًا بالتهاب الأوردة الشاحب (العامل المسبب لمرض الزهري) ، السل المتفطري ، إلخ. تسبب هذه الكائنات الحية الدقيقة نوعًا معينًا ، مثل نوع معين من الضرر الذي يلحق بالخلايا والأنسجة.
غالبية الكائنات الحية الدقيقة المسببة للأمراض والانتهازية (المكورات العنقودية ، العقديات ، اللاهوائية ، وما إلى ذلك) تتم إحالتها إلى البكتيريا غير المحددة. عادة ، يحدث العدوى على الفور مع عدة أنواع من هذه البكتيريا. يحدث اختراق العدوى في المفصل بعدة طرق:
- دموي أو مع مجرى دم. في العادة ، لا يحتوي الدم على بكتيريا ، أي أنه معقم. ومع ذلك ، في بعض الحالات المرضية ، تظهر مسببات الأمراض في ذلك. يحدث هذا ، على سبيل المثال ، مع انخفاض كبير في المناعة في الإيدز وغيرها من حالات نقص المناعة ، وتطور الإنتان (التسمم بالدم) ، إلخ.
- عدوى الجرح المفتوح. يحدث هذا مع الكسور المفتوحة ، وكدمات كبيرة مع نزيف حاد (ورم دموي).
- انتشار عدوى قيحية من بؤر القريبة. على سبيل المثال ، مع آفة قيحية من عظام الحوض أو العجز ، يمكن للعدوى اختراق ميكانيكي في المفصل العجزي الحرقفي. وبالتالي ، يحدث العدوى الثانوية.
مسار التهاب الحوض العجزي الحاد وحاد.
التهاب الصفاق الحاد
تتجلى البداية الحادة بزيادة في درجة حرارة الجسم إلى أعداد كبيرة ، وظواهر التسمم العام - قشعريرة ، ضعف ، صداع و ألم عضلي يكون الألم في المفصل شديدًا في بعض الأحيان ، ويُجبر المريض على أن يكون في وضع أفقي. علاوة على ذلك ، فإن الاستلقاء على سطح مستوٍ تمامًا (الدرع) يسبب أيضًا آلامًا كبيرة.
المضاعفات في المسار الحاد لالتهاب العجزي الحرقفي القيحي غالبًا ما تكون خراجًا للعضلة الألوية.
في هذه الحالة ، يخترق القيح المتراكم كبسولة المفصل ويصب في الأنسجة المحيطة.
التهاب الحوض العجزي الحاد والمزمن
عندما يتلف المفصل بعض أنواع العوامل الممرضة ، على سبيل المثال ، داء البروسيلات أو السل ، فإن مسار المرض لا يكون مصحوبًا بمثل هذه المظاهر الواضحة كما في العملية الحادة.
في هذه الحالة ، قد ترتفع درجة حرارة الجسم بشكل طفيف أو في بعض الأحيان. لا توجد أعراض للتسمم أو يتم التعبير عنها بشكل سيء. ألم المفاصل عادة ما يكون منخفض الكثافة.
مع العلاج المبكر أو غير الكافي لهذه الحالة ، فإنه يكتسب دورة مزمنة مع مرور الوقت.
في هذه الحالة ، الألم في منطقة أسفل الظهر ، يصاب العجز في كثير من الأحيان أو يصبح دائمًا. قد يظهر تشوه العمود الفقري ، ضعف وظيفة الطرف السفلي. توجد في المفصل نفسه علامات الالتهاب المزمن ، والتي تؤدي في النهاية إلى فشلها.
على سبيل المثال ، مع آفات المفصل السلي ، غالبًا ما تكون خراجات الفخذ بتكوين الناسور.
تشخيص التهاب الحوض العجزي
![]()
في سياق المرض الحاد ، عادة ما يكون التشخيص غير صعب.
في المسار الحاد والمزمن من التهاب الحوض العجزي ، غالباً ما يتم إجراء اختبارات وظيفية خاصة ، والتصوير الشعاعي والرنين المغناطيسي الحوض.
هشاشة العظام
ويحدث نتيجة الآفة غير المعدية للمفصل العجزي الحرقفي. في هذه الحالة ، يتم تدمير الغضروف المفصلي تدريجيا. نتيجة لذلك ، يؤدي هذا في النهاية إلى تعطيل الأداء الطبيعي للمفصل.
التهاب المفاصل العظمي أو التهاب المفاصل العظمي يتطور في أغلب الأحيان نتيجة لإصابة مفصلية سابقة.
أيضا ، يمكن أن تتطور هذه الحالة المرضية بعد الحمل الزائد المفصلي المطول - ممارسة الرياضة ، العمل المستقر ، حمل الأوزان ، الحمل ، إلخ.
المظهر الرئيسي للتهاب المفاصل العظمي هو الألم ، وهو دائم أو الانتيابية في الطبيعة. يكثف عند اتخاذ الحركات ، والوقوف لفترات طويلة ، والجلوس ، ويميل إلى الأمام. توطين الألم هو في العجز أو الأرداف مع انتشار إلى أسفل الظهر والفخذ. قد يتم اكتشاف بعض الصلابة ، غالبًا بعد الراحة المطولة أو في الصباح.
في الصور الشعاعية ، يتم الكشف عن هشاشة العظام (نمو العظام) ، وانخفاض في عرض مساحة المفصل وغيرها من علامات هشاشة العظام.
كيفية علاج مثل هذا المرض؟

يعتمد علاج جميع أمراض المفصل العجزي العجزي بشكل رئيسي على سبب العملية المرضية فيه:
- عادة ما يتم الجمع بين آفات المفصل الصدمة مع تلف في التكوينات التشريحية الأخرى ، مثل الحوض. لذلك ، يتم علاج هذه الإصابات على وجه الحصر في المستشفى ، وهذا يتوقف على شدة الضرر.
- في علاج أمراض المفاصل الالتهابية ، من المهم للغاية تحديد سبب المرض بشكل صحيح. مبدأ علاج مثل هذه الحالات هو المسببات ، التي تؤثر على سبب المرض. لذلك ، مع الآفات المعدية ، وتستخدم الأدوية المضادة للبكتيريا في المقام الأول.
- مع الألم الشديد ، توصف مختلف مسكنات الألم والعقاقير المضادة للالتهابات ، وكذلك العلاج الطبيعي. مع عدم فعاليتها ، يتم استخدام الحصار مع إدخال التخدير. الإدارة داخل المفصل من الأدوية الألم هو ممكن أيضا.
- المرضى محدودة النشاط البدني. طرق مختلفة من العلاج اليدوي تستخدم على نطاق واسع.
- ينصح النساء الحوامل والنفاس مع المفصل العجزي الحرقفي بارتداء ضمادات خاصة لتفريغ العمود الفقري.
يظهر في بعض الأحيان العلاج الجراحي. على سبيل المثال ، عندما يحدث خراج مع التهاب القيحة العجزي القيحي.
كيف تنسى ألم المفاصل؟
- ألم المفاصل يحد من حركتك وحياتك الكاملة ...
- أنت قلق بشأن الانزعاج والألم المنتظم ...
- ربما تكون قد جربت مجموعة من الأدوية والكريمات والمراهم ...
- لكن انطلاقًا من حقيقة أنك تقرأ هذه السطور ، فإنها لم تساعدك كثيرًا ...
لكن جراح العظام سيرجي بوبنوفسكي يدعي أن هناك علاجًا فعالًا حقًا لآلام المفاصل!
غالبًا ما يحدث الألم في المفصل العجزي الحرقفي عند رفع الأوزان في وضع غير مريح ، مع توتر في المفصل ، ودعم الأربطة و الأنسجة اللينة. الحوض العجزي (المفصل معرض أيضًا لتطور التهاب المفاصل في العديد من الأمراض التي تلحق الضرر بالغضروف المفصلي. التهاب المفاصل العظمي هو شكل شائع من التهاب المفاصل الذي يؤدي إلى ألم في المفصل العجزي الحرقفي: التهاب المفاصل الروماتويدي وما بعد الصدمة هي أيضًا سبب شائع للألم. ومرض لايم: من المرجّح أن تكون أمراض الكولاجين متعددة المفاصل من اعتلالات المفصل الأحادي على المفصل العجزي الحرقفي ، على الرغم من أن الألم ناتج عن الصليب. يتفاعل المفصل الحرقفي مع التهاب الأنف [التهاب الفقار) بشكل جيد للغاية مع الحقن داخل المفصل الموصوف أدناه.
أعراض الألم في المفصل العجزي الحرقفي
يشكو معظم المرضى الذين يعانون من ألم في المفصل العجزي الحرقفي من ألم حول المفصل وفي الجزء العلوي من الساق ، والذي يشع في الأرداف والجزء الخلفي من الساق ؛ ألم ينتشر أبدا تحت الركبة. حركة تكثيف الألم ، بينما السلام والدفء يجلبان الراحة. الألم ثابت ، يمكن أن يزعج النوم. المفصل العجزي العجزي المتألم مؤلم عند الجس. غالبًا ما يجنب المرضى الساق المصابة ويميلون إلى الجانب الصحي. غالبًا ما يكون هناك تشنج في العضلات المحورية القطنية ، مما يقيد الحركة في العمود الفقري القطني في حالة تقويمية ، ويحسن الاسترخاء الضروري لعضلة الرأس ذات الرأسين في وضعية الجلوس. في المرضى الذين يعانون من آلام المفصل العجزي الحرقفي ، يعتبر اختبار تأثير الحوض إيجابيا. بالنسبة لهذا الاختبار ، يضع الفاحص يديه على قمم الحرقفي والإبهام على العمود الفقري الحرقفي الأمامي العلوي ومن ثم يقلل من جهد أجنحة الحوض إلى خط الوسط. يتميز الاختبار الإيجابي بظهور الألم في المفصل العجزي الحرقفي.
المظاهر السريرية للألم في المفصل العجزي الحرقفي
يمكن تمييز آفات المفصل العجزي الحرقفي من إصابات أخرى في العمود الفقري عن طريق مطالبة المريض بالميل إلى الأمام في وضعية الجلوس. المرضى الذين يعانون من ألم العجزي الحرقفي يقومون بذلك بسهولة نسبية بسبب استرخاء عضلات الفخذ في هذا الوضع. في المقابل ، يشعر المرضى الذين يعانون من آلام العمود الفقري القطني بزيادة في الأعراض عند الميل إلى الأمام أثناء الجلوس.
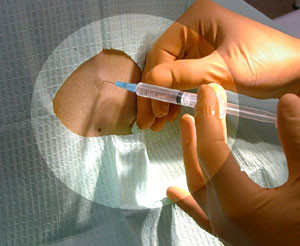
الحقن الموصوفة فعالة جدا في علاج الألم في المفصل العجزي الحرقفي. في الوقت نفسه ، يمكن أن يزيد البرش والتهاب الأوتار من آلام المفصل العجزي الحرقفي ، الأمر الذي يتطلب علاجًا إضافيًا مع المزيد من الحقن الموضعية للتخدير الموضعي والميثيل بريدنيزيلون.
يتم إجراء الحقن في المفصل العجزي الحرقفي في موضع ضعيف ، ويتم التعامل مع الجلد فوق المفصل بمحلول مطهر. يتم توصيل المحقنة المعقمة مع 4 مل من بوبيفاكايين خالي من المواد الحافظة بنسبة 0.25 ٪ و 40 ملغ من ميثيل بريدنيزولون بالإبرة بطريقة معقمة. العثور على العمود الفقري الحرقفي الخلفي متفوقة. عند هذه النقطة ، يتم تطوير الإبرة بعناية من خلال الجلد والأنسجة تحت الجلد بزاوية 45 درجة في اتجاه المفصل المصاب. عندما تدخل العظم ، تتم إزالة الإبرة في النسيج تحت الجلد وترسل مرة أخرى أعلى وأفقيا قليلا. بعد الاختراق في المفصل ، يتم حقن محتويات المحقنة بعناية. يجب أن يكون هناك القليل من مقاومة الحقن. إذا لوحظت مقاومة كبيرة ، فمن المحتمل أن تكون الإبرة قد دخلت الأربطة ويجب أن تتقدم قليلاً في المنطقة المفصلية حتى يأتي الحقن دون مقاومة كبيرة. ثم تتم إزالة الإبرة ، وتوضع ضمادة معقمة وباردة في موقع الحقن.
يجب أن يبدأ العلاج الطبيعي ، والذي يتضمن الإجراءات الحرارية وتمارين الضوء ، بعد بضعة أيام من الحقن. يجب تجنب التمرينات المفرطة ، لأنها ستؤدي إلى تفاقم الأعراض.
مسح
يشار المسح بالأشعة لجميع المرضى الذين يعانون من آلام في المفصل العجزي الحرقفي. نظرًا لأن العجز معرض للكسور المؤلمة ، يتم توضيح تطور كل من الأورام الأولية والثانوية ، والرنين المغناطيسي للتصوير القطني القاصي والقصير إذا كان سبب الألم غير واضح. في مثل هؤلاء المرضى ، من الممكن إجراء فحص للنويدات المشعة للعظام (التصوير الضوئي) لاستبعاد الورم ، الكسور غير الكاملة التي يمكن تخطيها بالأشعة التقليدية. بناءً على المظاهر السريرية ، يمكن إجراء اختبارات إضافية ، والتي تشمل تعداد الدم العام ، ESR ، تحديد مستضد HLA B-27 ، الأجسام المضادة المضادة للنواة والكيمياء الحيوية للدم
التشخيص التفريقي
قد يكون من الخطأ أن الألم الناشئ عن المفصل العجزي الحرقفي هو الألم العضلي ، والتهاب الجفن القطني ، والتهاب المفاصل الالتهابي ، والآفات القطنية. الحبل الشوكيوالجذور والضفيرة والأعصاب.
العجزي الحرقفي المشترك
يتضمن العلاج الأولي للألم وضعف الوظيفة في المفصل العجزي الحرقفي مزيجًا من مضادات الالتهاب غير الستيروئيدية (مثل ديكلوفيناك أو لورنوكسيكام) والعلاج الطبيعي. قد يكون التطبيق المحلي للحرارة والبرودة مفيدًا أيضًا. يتم عرض المرضى الذين لا يستجيبون لهذا العلاج كخطوة تالية - حقن المخدر والمنشطات المحلية.
يتكون دعم الهيكل العظمي لدينا من عظام كبيرة تقع في أجزاء مختلفة الهيكل العظمي ، مثل الإيليوم ، هو أكبر الحوض. هناك أكثر من 200 عنصر مختلف في الهيكل العظمي. بعضها أقوى ، على سبيل المثال ، العظام التي تتألف منها الجمجمة ، أو الجمجمة. البعض الآخر صغير وهش للغاية.
ومع ذلك ، بغض النظر عن مدى قوة الأنسجة العظمية ، تنشأ حالات حتى يتم تدمير العنصر الأكثر دواما. الأسباب مختلفة تمامًا:
- الاستعداد الوراثي.
- اضطراب التمثيل الغذائي.
- تآكل جسم العظم مع التقدم في السن أو كنتيجة للمجهود البدني المستمر والمطول ؛
- إصابات الكسر وهلم جرا.
كسر إيليا هو إصابة خطيرة إلى حد ما. شديد الشدة ، يرتبط بخطر فقدان الدم الكبير وتلفه. الأعضاء الداخلية، وخاصة البولي التناسلي.
ميزات التصميم
هذا زوج من العظام. كل من العناصر (اليمين واليسار) لديهم نفس النوع من التشريح. هناك مجالان رئيسيان: الجناح والجسم.
الجسم قصير وسميك. التواصل مع عظمة العانة والعرق ، يتم تشكيل الحُق. يتم توسيع الجزء العلوي من عنصر العظام - وهذا هو الجناح. لديها هيكل غير عادي. حافة الجناح منحنية بعض الشيء ؛ هذه هي القمة. عند الحافة الأمامية للتلال يوجد زوج من النواتج الصغيرة - العمود الفقري الحرقفي العلوي والسفلي. تحتها هو الشق الوركي كبير.
تتميز الجوانب الداخلية والخارجية للجناح أيضًا بسمات هيكلية:
- داخلي - يشكل الحفرة الحرقفية.
- سطح محدب - الألوية.

يتم تشكيل المفصل اللفائفي العجزي للحوض من خلال توضيح السطح الداخلي للجناح بواسطة منطقة الأذن على شكل عظم الحوض. تشكل العانة والوركي والأليوم معًا عظم الحوض. وفي زوج يشكلون حزام الحوض. روابط عناصر الحزام قوية جدًا ، تتشكل بسبب نوع العظم من النسيج الضام.
تحدث كسور الحوض فقط في 5-6 ٪ من الحالات. السبب الرئيسي هو الضغط على الحوض بسبب حادث. كما ذكرنا ، فإن اليليوم ينكسر فقط خلال أخطر الحوادث أو يسقط من ارتفاع كبير. في كثير من الأحيان ، تتأثر العانة وعرق النحافة. ومع ذلك ، حتى هذا العنصر العظمي الكبير والقوي ، الذي له بنية متجانسة على ما يبدو ، يمكن أن يتلف.
الأعراض والعلاج بالكسر
السبب الأكثر شيوعا لتلف هذه العظام هو إصابة الكسر. تتميز بشدة. لذلك ، مطلوب نهج فردي للعلاج. يلجأ الأطباء في بعض الأحيان إلى التدخل الجراحي لمساعدة المريض على استعادة القدرة على العمل. في معظم الحالات ، يكون العلاج المحافظ كافيًا.
من المعروف أن أخطر الكسور هي النزوح ونوع التشرذم أو الفتح أو في أماكن إعادة التعقيد المعقدة. عند تلف الإيليوم ، يتم ملاحظة الأعراض التالية:
- لا يطاق ، ألم حاد ، أسوأ عند محاولة التحرك ؛
- ورم دموي الأنسجة اللينة واسعة النطاق.
- تورم.
- انخفاض وظائف الأطراف من عنصر العظام المصاب.
بغض النظر عن شدة الكسر وموقع تمزق الأنسجة ، فإن الأعراض متشابهة. لكن أسباب الإصابة تختلف.
- ضرب مباشرة أو قطع حاد عضلات الألوية (في الأطفال) يسبب تمزق في العمود الفقري الحرقفي.
- تسقط من الطول والحادث - الجناح والقمة يعانون أكثر من غيرها.
مع مثل هذه الإصابات ، لوحظت تمزقات متعددة للعظام ، أي عظام الحوض الأخرى.
يتم تنفيذ إعادة وضع الأجزاء المغلقة تحت تخدير موضعي.
عند أدنى اشتباه في حدوث كسر ، ينبغي نقل الضحية على الفور إلى منشأة طبية. المسكنات سوف تساعد في تقليل الألم. لسوء الحظ ، تجميد الجبس التقليدي لا ينطبق. يدير الطبيب التخدير ، ثم يعيد وضع الشظايا:
- بدون انحياز: تخدير موضعي ، موضع مغلق ؛
- مع النزوح: التخدير العام ، الحد المفتوح (بالطريقة الجراحية).
لا كسر ، ولكن العظام "آلام"؟
هناك أسباب أخرى لإلحاق الأذى في منطقة عظام الحوض:
- تورم.
- أمراض الدم
- النشاط البدني المفرط (المهنية) ؛
- التهاب ، التهاب.
- الأمراض المرتبطة بالاضطرابات الأيضية في العظام ؛
- تأثير المخدرات.
- الأمراض الخلقية (ضعف التشريح) ؛
- الراحة في الفراش طويلة.
- إفراز مفرط لبعض المواد ؛
- انخفاض في نشاط osteoblast (المرتبطة بالعمر) ؛
- هشاشة العظام العمود الفقري.
- فتق الفقرية.
النظر بمزيد من التفصيل في علم الأمراض المرتبطة بانتهاك علم التشريح.
في بنية العظم ، يتم إفراز السمحاق ، مادة مضغوطة, مادة إسفنجية ونخاع العظام. التسمم العضلي هو أحد الأعراض المرضية التي تتجلى في فرط نمو العظام من الداخل. قد يكون للورم موضع صغير أو ينتشر في كامل طول العظم. هذا التغيير المرضي يسبب سماكة منتشرة للطبقة القشرية حتى الإغلاق التام لمجرى القناة النخاعية. نتيجة لذلك ، يصاب الشخص بأمراض مختلفة ، وأهم أعراضها هو التسمم بالمرض.
بالمناسبة ، لا يمكن الكشف عن الهشاشة في الجسم الحي إلا من خلال فحص الأشعة السينية ، لأن الأعراض ليس لها مظاهر خارجية. يمكن أن تبدأ العملية المرضية في أي هيكل عظمي ، بما في ذلك اللفائفي.
دور الإيليوم في البحث الطبي
يسمح لك Trepanobiopsy بالحصول على عينات من النخاع العظمي لإجراء دراسة أكثر تفصيلاً عن الأنسجة لتأكيد عملية مرضية أو أخرى. يتم استخدام هذه التقنية مباشرة عند جمع المواد من الإيليوم.
Trepanobiopsy أكثر إنتاجية من ثقب القصية:
- يسبب ألما أقل
- اصابات اقل
- حجم عينة أكبر.
- أصغر انتهاك لسلامة الأنسجة والطبقات النسيجية في العينة.
يتم إجراء Trepanobiopsy في منطقة القمة (من الجزء الأمامي أو الأمامي الخلفي). يتم استخدام إبرة المبزل الخاصة ، التي اقترحها البروفيسور أبراموف لأول مرة ، لاستخراج العينة.
اعتمادًا على جانب الاختراق ، يتم استخدام مجموعة مختلفة من الإبر. يتطلب Trepanobiopsy الدقة والكفاءة العالية للطبيب.
لذلك عندما يتم إدخال الإبرة ، لا يعاني المريض من الألم ، ويتم تخدير الجلد والأنسجة تحت الجلد والسمحاق. ثم يقوم الطبيب بتقديم الممسحة بعناية مع الماندرين المُدخَل ، الذي يخترق الجلد والأنسجة تحت الجلد ويقترب من سطح العظم.

بعد ذلك ، تصنع الحركات الدورانية بمقبض خاص متصل بالطرف الخارجي للممسحة. الإبرة كما لو مشدود. تتم إزالة الماندرين ، وثقب الإبرة في الاسفنجة حتى تتوقف. دون إيقاف الدوران ، تتم إزالة الإبرة ببطء. توضع العينة المجمعة في محلول ملحي خاص. يتم تطهير علامة البزل باليود ومختومة بأداة إسعافات أولية.
كل عنصر من عناصر هيكلنا العظمي له دوره الخاص. ومن المهم للغاية التأكد من بقائها سليمة وقوية وصحية. إذا كان هناك ألم ، فلا تتردد في استشارة الطبيب. بهذه الطريقة ، يمكن تجنب المشاكل الخطيرة في المستقبل.
اليليوم هو واحد من أكبر عظام الهيكل العظمي البشري. تقع العظام الحرقفية اليمنى واليسرى في المناطق الخلفية العليا لعظم الحوض.
هيكل غير منطقي
يقترن اليليوم. لذلك ، كل من عظام الحرقفي الأيسر والأيمن لها نفس البنية. يميزان جزأين: الجسم والجناح. الجسم هو الدقاق قصير وسميك. إنه يندمج مع العظام الوركية والعانة ، مما يشكل acetabulum. مدد الجزء العلوي يشكّل الجناح الجناح. الحافة العلوية المنحنية للجناح تسمى قمة الحرقفي. على الجزء الأمامي من سلسلة من التلال اثنين من النواتج الصغيرة - العمود الفقري الحرقفي العلوي والسفلي. أقل قليلا منهم هو الشق الوركي الكبير. الجزء المقعر الداخلي من الجناح يشكل الحفرة الحرقفية ، ويشكل الجزء الخارجي المحدب سطح الألوية. على السطح الداخلي للجناح الحرقفي يوجد سطح على شكل الأذن ، وهو المفصل بين العجز وعظم الحوض.
كسر الحرقفي
تنجم كسور الاضطرابات الهضمية عادة عن إصابة مباشرة أو ضغط في عظام الحوض. عند الأطفال ، يمكن أن يحدث كسر في منطقة الجناح الحرقفي نتيجة تقلص حاد في عضلات الأرداف. أعراض الكسر هي:
- وذمة الأنسجة الحادة في موقع الكسر.
- ألم حاد ، يتفاقم بسبب أي محاولة لتحريك الساق ؛
- انخفاض حاد في وظيفة الأطراف السفلية على جانب الآفة ، أي مع إصابة في إليوم الصحيح ، وظائف ضعيفة القدم اليمنىومع هزيمة على اليسار ، على التوالي ، على اليسار.
يرافق كسر الإيليوم نزيف كبير ، بينما ينتشر على طول السطح الجانبي بالكامل للحوض والثلث العلوي من الفخذ. غالبًا ما يكون هناك توتر عضلي في جدار البطن الأمامي.
إذا كنت تشك في وجود كسر في الإيليوم ، فيجب أخذ الضحية إلى المستشفى في وضع ضعيف. يتم وضع صفيحة صغيرة تحت الركبتين. إذا لم يتم تهجير الكسر ، يتم إجراء التخدير الموضعي لمنطقة الكسر ، وتوضع الساق في جبيرة خاصة ويتم وصف الراحة في الفراش لمدة ثلاثة إلى أربعة أسابيع. في حالة حدوث كسور مع إزاحة ، يتم إجراء الجراحة ، والغرض منها هو مقارنة الشظايا (إعادة الوضع) ، وبعدها يتم وضع الساق في الإطار ويصف المريض المصاب راحة في الفراش لمدة شهر. ثم يشرع العلاج الطبيعي ، والتدليك. فصول العلاج الطبيعي مطلوبة. عادة ، تتم ملاحظة استعادة كاملة لوظائف الأطراف السفلية من 1.5 إلى 2 أشهر بعد إلغاء الراحة في الفراش. 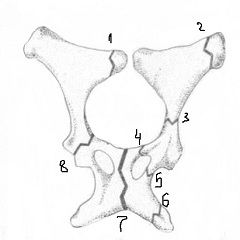
ilium يضر: الأسباب
بالإضافة إلى الإصابات ، هناك أسباب أخرى وراء إصابة الإليوم. فهي متنوعة جدا:
- نشاط بدني مرتفع عند ممارسة الرياضة ؛
- أورام حلقية
- أمراض الدم (المايلوما ، حمام الدم ، سرطان الدم النقوي المزمن ، الحاد ، مرض نخاع العظم ، ليمفوما هودجكين) ؛
- الآفات المعدية من إليوم (،) ؛
- أمراض العظام الأيضية (نقص المعادن و / أو فيتامين د ، هشاشة العظام ، نقص فيتامين ب 1) ؛
- إفراز مفرط للكورتيزول ، T3 أو هرمون الغدة الدرقية.
- تأثير بعض الأدوية ، وخاصة الهرمونات ؛
- البقاء لفترة طويلة على الراحة في الفراش.
- تثبيط نشاط العظم الناجم عن العمر ؛
- علم الأمراض الخلقية لتوليف الكولاجين (مرض باجيت).
بالإضافة إلى ذلك ، يمكن أن يحدث الألم في منطقة العظم الحرقفي الأيمن أو الأيسر مع فتق في الأقراص الفقرية. لذلك ، إذا كان الإيليوم مؤلمًا ، فيجب ألا تتعامل مع طبيبك بنفسك ، لكن يجب عليك استشارة الطبيب. فقط الطبيب ، بعد الانتهاء من الفحص الطبي اللازم للمريض ، سيكون قادرًا على معرفة السبب الحقيقي للألم ، وإجراء التشخيص الصحيح ووصف العلاج المناسب.
الاهتمام ، فقط اليوم!
كل شيء مثير للاهتمام
عظم العضد - قاعدة الهيكل العظمي للكتف ، وهي عظم أنبوبي طويل.هيكل عظم العضد يتكون عظم العضد من الجسم واثنين من الأفيال - الجزء العلوي السفلي والقرب الداني ، وفي الجزء السفلي من جسم العظم يكون السطح الخلفي ، ...
Metatarsus - جزء من القدم بين tarsus وكتائب الأصابع. يتكون مشط القدم من خمسة عظام أنبوبيّة ، هيكل عظام المشط ، كل عظمة مشطية لها قاعدة على شكل إسفين وجسم ورأس. العظم المشط الثاني هو الأطول ، و ...
الإيشيوم هو أحد العظام الثلاثة التي تتشكل ، جنبًا إلى جنب مع عظام الحوض الحرقفي والعانة. بعد 16-17 عامًا ، ترتبط هذه العظام باستخدام الغضاريف ، وبعد ذلك ، بعد التعظّم التام للغضروف ، تكون الحدود بينهما تمامًا ...
يتكون عظم الحوض من ثلاث عظام ، كما ينتمي عظم العانة إلى هذا العدد. يتكون عظم العانة المقترن من الجسم ، بالإضافة إلى الفروع العلوية والسفلية ، وتقع في زاوية لبعضها البعض. يرتبط الفرعان العلويان لعظم العانة ...
كسر العظام المرضي هو عملية تحدث عادةً بسبب الحمل الفسيولوجي الضئيل على عظم خضع سابقًا لبعض الظواهر المرضية: الالتهاب ، العدوى ، تغير الضمور و ...
غالبًا ما يحدث ألم المفصل العجزي الحرقفي عند رفع الأوزان في وضع غير مريح ، مع توتر في المفصل ، ويدعم الأربطة والأنسجة الرخوة.
المفصل العجزي الحرقفي هو أيضا عرضة لتطوير التهاب المفاصل في الأمراض المختلفة التي تضر الغضروف المفصلي.
هشاشة العظام هو شكل شائع من التهاب المفاصل الذي يؤدي إلى الألم في المفصل العجزي الحرقفي: التهاب المفاصل الروماتويدي وما بعد الصدمة هو أيضًا سبب شائع للألم.
الأسباب الأقل شيوعًا هي التهاب الفقار اللاصق ، والالتهابات.
تعد أمراض الكولاجين أكثر من اعتلالات المفصل الأحادي مقارنة بالمفصل العجزي الحرقفي ، على الرغم من أن آلام المفصل العجزي الحرقفي مع التهاب الفقار اللاصق يستجيب بشكل جيد للغاية للحقن داخل المفصل الموصوف أدناه.
في بعض الأحيان ، يعاني المرضى من خلل وظيفي في المفصل العجزي الحرقفي الناتج عن الإزالة المؤلمة لطعم العظام.
الأعراض
يشكو معظم المرضى الذين يعانون من ألم في المفصل العجزي الحرقفي من ألم حول المفصل وفي الجزء العلوي من الساق ، والذي يشع في الأرداف والجزء الخلفي من الساق ؛ ألم ينتشر أبدا تحت الركبة. حركة تكثيف الألم ، بينما السلام والدفء يجلبان الراحة. الألم ثابت ، يمكن أن يزعج النوم.المفصل العجزي العجزي المتألم مؤلم عند الجس. غالبًا ما يجنب المرضى الساق المصابة ويميلون إلى الجانب الصحي. غالبًا ما يكون هناك تشنج في العضلات المحورية القطنية ، مما يقيد الحركة في العمود الفقري القطني في حالة تقويمية ، ويحسن الاسترخاء الضروري لعضلة الرأس ذات الرأسين في وضعية الجلوس. في المرضى الذين يعانون من آلام المفصل العجزي الحرقفي ، يعتبر اختبار تأثير الحوض إيجابيا.
بالنسبة لهذا الاختبار ، يضع الفاحص يديه على قمم الحرقفي والإبهام على العمود الفقري الحرقفي الأمامي العلوي ومن ثم يقلل من جهد أجنحة الحوض إلى خط الوسط. يتميز الاختبار الإيجابي بظهور الألم في المفصل العجزي الحرقفي.
مسح
يشار المسح بالأشعة لجميع المرضى الذين يعانون من آلام في المفصل العجزي الحرقفي. نظرًا لأن العجز معرض للكسور المؤلمة ، يتم توضيح تطور كل من الأورام الأولية والثانوية ، والرنين المغناطيسي للتصوير القطني القاصي والقصير إذا كان سبب الألم غير واضح.في مثل هؤلاء المرضى ، من الممكن إجراء فحص للنويدات المشعة للعظام (التصوير الضوئي) لاستبعاد الورم ، الكسور غير الكاملة التي يمكن تخطيها باستخدام الأشعة التقليدية. بناءً على المظاهر السريرية ، يمكن إجراء اختبارات إضافية ، والتي تشمل تعداد الدم العام ، ESR ، تحديد مستضد HLA B-27 ، الأجسام المضادة المضادة للنواة والكيمياء الحيوية للدم
التشخيص التفريقي
يمكن أن يخطئ الألم الناجم عن المفصل العجزي الحرقفي في الألم العضلي ، والتهاب الجفن القطني ، والتهاب المفاصل الالتهابي ، وآفات الحبل الشوكي القطني والجذور والضفيرة والأعصاب.علاج
يتضمن العلاج الأولي للألم وضعف الوظيفة في المفصل العجزي الحرقفي مزيجًا من مضادات الالتهاب غير الستيروئيدية (مثل ديكلوفيناك أو لورنوكسيكام) والعلاج الطبيعي. قد يكون التطبيق المحلي للحرارة والبرودة مفيدًا أيضًا. بالنسبة للمرضى الذين لا يستجيبون لهذا العلاج ، يشار إلى الحقنة المخدرة الموضعية والستيرويدات كخطوة تالية.المضاعفات والأخطاء التشخيصية
تقنية الحقن آمنة مع معرفة جيدة بالتشريح. على سبيل المثال ، إذا تم إدخال الإبرة بشكل جانبي ، فقد يؤدي ذلك إلى تلف العصب الوركي. المضاعفات الرئيسية للحقن داخل المفصل هي العدوى ، والتي ، مع الالتزام الصارم بالقواعد العقيم والاحتياطات العالمية ، نادرة للغاية.يمكن الحد من ظهور الأكيمات وتشكيل الأورام عن طريق الضغط على موقع الحقن مباشرة بعد ذلك. ما يقرب من 25 ٪ من المرضى يشكون من زيادة عابرة في الألم بعد الحقن داخل المفصل ، ويجب تحذيرهم من هذا.
المظاهر السريرية
يمكن تمييز آفات المفصل العجزي الحرقفي من إصابات أخرى في العمود الفقري عن طريق مطالبة المريض بالميل إلى الأمام في وضعية الجلوس. المرضى الذين يعانون من ألم العجزي الحرقفي يقومون بذلك بسهولة نسبية بسبب استرخاء عضلات الفخذ في هذا الوضع. في المقابل ، يشعر المرضى الذين يعانون من آلام العمود الفقري القطني بزيادة في الأعراض عند الميل إلى الأمام أثناء الجلوس.الحقن الموصوفة فعالة جدا في علاج الألم في المفصل العجزي الحرقفي. يمكن أن يؤدي التهاب الجراب والأوتار الموجود إلى تفاقم الألم في المفصل العجزي الحرقفي ، الأمر الذي يتطلب علاجًا إضافيًا مع المزيد من الحقن الموضعية للتخدير الموضعي والميثيل بريدنيزيلون.
يتم إجراء الحقن في المفصل العجزي الحرقفي في موضع ضعيف ، ويتم التعامل مع الجلد فوق المفصل بمحلول مطهر. يتم توصيل المحقنة المعقمة مع 4 مل من بوبيفاكايين خالي من المواد الحافظة بنسبة 0.25 ٪ و 40 ملغ من ميثيل بريدنيزولون بالإبرة بطريقة معقمة.
العثور على العمود الفقري الحرقفي الخلفي متفوقة. عند هذه النقطة ، يتم تطوير الإبرة بعناية من خلال الجلد والأنسجة تحت الجلد بزاوية 45 درجة في اتجاه المفصل المصاب. عندما تدخل العظم ، تتم إزالة الإبرة في النسيج تحت الجلد وترسل مرة أخرى أعلى وأفقيا قليلا. بعد الاختراق في المفصل ، يتم حقن محتويات المحقنة بعناية.
يجب أن يكون هناك القليل من مقاومة الحقن. إذا لوحظت مقاومة كبيرة ، فمن المحتمل أن تكون الإبرة قد دخلت الأربطة ويجب أن تتقدم قليلاً في المنطقة المفصلية حتى يأتي الحقن دون مقاومة كبيرة. ثم تتم إزالة الإبرة ، وتوضع ضمادة معقمة وباردة في موقع الحقن.
يجب أن يبدأ العلاج الطبيعي ، والذي يتضمن الإجراءات الحرارية وتمارين الضوء ، بعد بضعة أيام من الحقن. يجب تجنب التمرينات المفرطة ، لأنها ستؤدي إلى تفاقم الأعراض.
RG يسين ، أور يسن ، ج. أخميديفا ، جي. Salikhov
