Sāpes ceļa locītavā: cēloņi un to novēršana. Ceļa locītavas osteoartroze. Ārstēšana ar dažādām metodēm
Starp visām locītavu patoloģijas formām īpašu vietu ieņem ceļa locītavas osteoartrīts, kura ārstēšana ir viena no galvenajām ne tikai reimatoloģijas, bet arī visu mūsdienu zāļu problēmām. Tas ir saistīts ar plašo slimības izplatību un objektīvu nopietnu komplikāciju risku līdz pat pacientu invaliditātei.
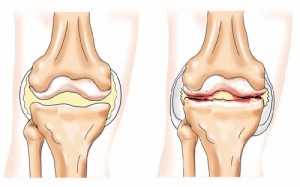
Slimību raksturo ceļa skrimšļa bojājums, kas saistīts ar nelīdzsvarotību tās atjaunošanas procesā. Dabiskā atjaunošana pārstāj kompensēt audu iznīcināšanas gaitu, kā rezultātā skrimšļi kļūst plānāki un nepilda savas funkcijas pareizajā daudzumā. (otrais slimības nosaukums) ir orgānu patoloģija. Ir iesaistīta visa locītava. Viņa stāvokli raksturo progresējoša stīvums un deformācija.
Kā pamanīt šo slimību?
Rīta stīvums iekšā ceļa locītava var norādīt uz osteoartrozes sākumu
Vadošais slimības simptoms ir sāpes. Tieši viņa liek pacientam konsultēties ar ārstu un ir galvenais invaliditātes cēlonis. Tomēr nav skaidras korelācijas starp sāpju smagumu un dažādām destruktīvām izmaiņām.
Vēl viena svarīga slimības pazīme, kas dažreiz var liecināt par sāpēm, ir skartā ceļa mobilitātes ierobežošana. Rīta ekstremitāšu stīvums var sasniegt 30 minūtes. Ar slimības attīstību šis simptoms tiek fiksēts un iegūst regulāru pretestību.
Ir raksturīga papildu gonartrozes pazīme (crepitus). Nevis tie vieglie snaps, kas rodas veseliem cilvēkiem, bet gan raupja plaisa, kas pavada slimo locītavu kustību.
Rentgena izmeklēšana parāda kaulu izaugumu klātbūtni locītavā - osteofītus, kas veidojas noteiktā slimības stadijā. Ir četri šādi posmi, kad patoloģijas tiek reģistrētas rentgenogrammā:
- apšaubāmas izmaiņas locītavā;
- minimālas izmaiņas, locītavu telpas sašaurināšanās;
- mērenas izteiktas izmaiņas;
- smaga patoloģija.
Ceļa locītavas osteoartrozes ārstēšana
Ar deformējošu ceļa locītavas osteoartrozi ārstēšanas shēmu nosaka vairāki pamatprincipi:
- sāpju mazināšana;
- locītavu funkciju uzlabošana;
- invaliditātes profilakse.
Turklāt liela uzmanība tiek pievērsta izglītojošam darbam ar pacientiem. Svarīgas veiksmīgas ārstēšanas sastāvdaļas un dzīves kvalitātes uzlabošana ir pacienta spēja sadzīvot ar artrītiskām sāpēm, pareizi izmantot locītavu slodzi, pareizi lietot medikamentus.
Sāpju mazināšana
Svarīgs uzdevums ceļa osteoartrīta ārstēšanā ir līdz minimumam samazināt zāļu lietošanu ar blakusparādībām
Ir liels skaits metožu sāpju mazināšanai gonartrozes gadījumā, taču primārā nozīme ir nesteroīdo pretiekaisuma līdzekļu lietošanai. Standarta preparāti ir plaši pazīstami: aspirīns, diklofenaks, ibuprofēns, piroksikāms utt. Tie labi nomāc iekaisuma un sāpīgas reakcijas, bet tie var izraisīt plaša spektra blakusparādības: no kuņģa-zarnu trakta līdz trombocītiem. Tāpēc, izrakstot šos līdzekļus, obligāti jāveic klīniska un laboratoriska uzraudzība.
Svarīgs ārstēšanas mērķis ir līdz minimumam samazināt tādu zāļu lietošanu, kurām ir nevēlama iedarbība. Šajā sakarā to lietošana tiek apvienota ar vietējo terapiju. Nesteroīdo līdzekļu lietošana krēmu, želeju veidā var ievērojami mazināt sāpes un samazināt nepieciešamību pēc zāļu iekšķīgas lietošanas. Tas ir svarīgs ilgtermiņa ārstēšanas aspekts. Tomēr pretiekaisuma līdzekļi noņem tikai galvenos simptomus - sāpes un iekaisumu, bet tie neārstē pašu slimību. Ja slimība aprobežojas tikai ar viņiem, slimība progresēs visnopietnākajā stadijā.
Intraartikulāra ārstēšana
Ceļa locītavas osteoartrīts prasa sistemātisku ārstēšanu ar zālēm, kas palēnina slimības attīstību. Tie laika gaitā ir jāņem. Tie ir simptomātiski kavēti līdzekļi. To lietošanas ietekme attīstās pēc dažiem mēnešiem no ievadīšanas sākuma. Tomēr to iedarbība ilgst ilgu laiku pēc zāļu izņemšanas.
Mēs runājam par hondroprotektoriem - zālēm, kas baro locītavu skrimšļus un novērš to iznīcināšanu. Tajos ietilpst: hondroitīna sulfāts (Structum), glikozamīna sulfāts (Don) un kombinētie līdzekļi, piemēram, Teraflex vai Arthra. Šīs slimības modificējošās zāles ārsts izvēlas katram pacientam individuāli. Īpaši labi tie ir pirmajā un otrajā slimības stadijā.
Hialuronskābes preparāti tiek plaši izmantoti gonartrozes ārstēšanā. Tie pieder pie terapijas, kas nav paredzēta narkotikām, jo \u200b\u200btām nav sistēmiskas iedarbības. Būtībā tās ir sinoviālā šķidruma protēzes. Viņi to aizstāj skartajā locītavā. Šajā gadījumā sāpes tiek samazinātas, un locītavu kustīgums ir ievērojami uzlabojies. Efekts var ilgt līdz 8 mēnešiem. Narkotikas injicē locītavā, 3-5 injekcijas ar nedēļas intervālu.
Slimības kritiskajā stadijā, kad ļoti lielā mērā tiek zaudēta locītavas funkcija un sāpju sindromus nevar apturēt ar tradicionāliem līdzekļiem, tie tiek izmantoti ķirurģiskas metodes ārstēšana. Problēma tiek atrisināta ar locītavu nomaiņu. Bojātas virsmas tiek aizstātas ar bioloģiski saderīgām protēzēm, kas nodrošina nesāpīgu vienmērīgu ceļa kustību.
Pašlaik ceļa osteoartrītam ir labas izredzes uz ārstēšanu bez kardināla operācijas. Izveidojot jaunas zāles, kas ietekmē dažādus slimības patoģenēzes procesus. Un spektrs zāles, lai atbrīvotos no šīm smagajām ciešanām, nepārtraukti paplašinās.
Sveiki, dārgie emuāra viesi! Atkal ar jums, Irina un Igors. Ikviens ar to saskārās neatkarīgi no vecuma un ķermeņa. Neveiksmīgi piecēlos no dīvāna, neveiksmīgi apsēdos - gurkstēšana manos ceļos. Mēs kāpjam pa kāpnēm - nepatīkama sajūta ceļgalos. Ir saprotams, no kurienes rodas šādas sāpes, bet kur rodas pastāvīgas sāpes ceļgalos un locītavās?
Kādi ir cēloņi un kādai jābūt ceļa sāpju ārstēšanai? Izdomāsim to.
Kas ir tik īpašs?
Vietas dēļ ceļgalis ir gandrīz galvenais orgāns sāpju gūšanā. Tas notika tā, ka ceļgalis, gandrīz kā sirds, ir pastāvīgi iesaistīts. Laika gaitā tas izdzēš, nogurst un "neizdodas".
Kas izraisa sāpes? Šādu faktoru ir daudz. Viss sākas ar nogurumu un beidzas ar pārāk aktīvu sportu un slimībām, kas ietekmē ceļa locītavu.
Sastiepums - brīdis, kad tiek bojāts viens vai vairāki muskuļi. Ligācijas var būt izstieptas vai salauztas (tas ir īpaši grūts gadījums).
Meniska bojājumi - kad kaut kā tiek sabojāta neliela blīve savienojuma iekšpusē.
Piemēram, ar neveiksmīgiem tupiem, pacelšanu utt. Jūs varat sabojāt menisku, kad ietriecaties ceļa locītavā, un jūs, iespējams, pat nejutīsit triecienu, bet sabojāt šo mazo daļu. Gados vecākiem cilvēkiem skrimšļa nobrāzumi ir biežāki.
Cīpslas plīsums - tas notiek, ja plīst tā muskuļa daļa, kas tur kāju.
Var rasties arī kaula lūzums, kas veido šo muskuli, un pašas locītavas dislokācija. Daudzām slimībām ir tāds simptoms kā sāpes ceļgalos.
Simptomi
Sāpes ceļgalā vai zem ceļa vien nav slimība. Tas ir tikai simptoms, kaut kāda veida slimības izraisītājs.
Un simptomi var būt ļoti atšķirīgi, un jums tie jāsaprot, lai palīdzētu ārstam noteikt pareizu slimības ainu, tāpēc mēs runāsim par tiem, simptomiem.
Visizplatītākais:
- Pietūkums
- Zilumi un apsārtums
- Stīvums
- Zema kāju izliekuma un pagarinājuma amplitūda
- Vispārējs vājums
- Klikšķi un gurkstēšana, pārvietojoties
Sāpju cēloņi
Artroze - Šī ir tāda slimība, kas nomācoši iedarbojas uz visiem kājas muskuļiem un tā struktūru, un ar to tiek veiktas ierobežotas kustības, sāpju progresēšana un locītavu atrofija.
Artrīts - Iekaisuma slimība, kad parādās daudz šķidruma un audi aug, un tas noved pie skrimšļa iznīcināšanas. Lielisks veids, kā atbrīvoties no šīs slimības, ir labums "Kā izārstēt artrītu ar pašmāju tautas līdzekļiem" .
Osteohondroze - muskuļu pārkāpums un spēcīga sāpīga parādība.
Podagra - samazināta metabolisma darba sekas, jo šai slimībai raksturīga urīnvielas kristālu nogulsnēšanās. Zem patella muskuļi uzbriest, kļūst sarkani un parādās nogurums. Iespējams temperatūras paaugstināšanās.
Par podagru mēs atgādinām tikai to, ka jūs varat izmantot rokasgrāmatu "Kā izārstēt podagru ar dabīgiem mājas līdzekļiem" kas atbildēs uz visiem jūsu jautājumiem par šo slimību.
Iekaisums kaulu smadzenes - šo slimību izraisīja baktērijas. Kaulu audi ir deformēti, parādās drudzis un abscesi.
Jutīgums līdz aukstumam. Muskuļi sasalst, kļūst trausli. Tieši aukstumā parādās raksturīga “spraugas” sajūta ceļgalos.
Fiziskā izglītība. Jūs bieži pavadāt laiku darbā un aizmirstat - tas ir viss iemesls. Muskuļi ir novājināti, un slimība attīstās ar jaunu sparu. To pašu var teikt, no otras puses. Jūs darāt pārāk daudz, un tas vairs nedod labumu, bet kaitē visam ķermenim.
Ko darīt
Ja parādās nopietni simptomi, konsultējieties ar ortopēdisko ķirurgu, kurš noteiks nākamās darbības.
Pirmkārt, tā ir simptomu identificēšana, tas ir, kad slimība ir parādījusies, cik daudz progresē, kādi ir simptomi, kas saasinās slimību, kādas zāles jūs lietojat utt.
Otrkārt, tiek veikta iegūto datu analīze.
Pēc tam tiek nosūtīts asins analīzes nosūtījums, lai izslēgtu infekcijas slimības un vīrusi, kas izraisīja šāda veida iekaisumu.
Ceturtais solis ir rentgenstūris, lai saprastu, kas tieši notika ar locītavām.
Ultraskaņa tiek veikta, lai analizētu mīksto audu stāvokli. Balstoties uz veiktajām procedūrām, ārsts secina, veic diagnozi un izvēlas individuālu ārstēšanu.
Kā novērst pašas sāpes?
Jūs varat noņemt locītavu sāpes tautas veidos.
Sāls un sniegs
Paņemiet nedaudz sniega un sajauciet ar ēdamkaroti sāls, izklājiet vēlamo vietu ar saulespuķu vai olīveļļu un pievienojiet sagatavoto maisījumu, iesaiņojot to lina audumā. Pirmajās ārstēšanas dienās jums šķitīs, ka sāpes tikai stiprinās, bet pēc dažām dienām tās izzudīs. Šīs darbības jāveic apmēram 10 reizes, pārmaiņus atpūšoties un ārstējoties dienā
Kvass un amonjaks
Mērcējiet nelielu linu audumu kvasā, pēc tam arī amonjakā. Uzklājiet salveti iekaisušām locītavām un aptiniet ar siltu drānu
Dzeltenais māls
Sajauciet mālu ar ūdeni tā, lai uzklātu viskozā skābā krējuma konsistenci, un uzklājiet uz pēdas ar 40 milimetru slāni (māliem jābūt siltiem). Aptiniet ar vilnas audumu un atstājiet nakti. Jums jādara apmēram 23 procedūras
Ārsts var izrakstīt arī medikamentus, tāpēc jums jābūt gatavam tam, ka tiks veiktas injekcijas muskuļos.
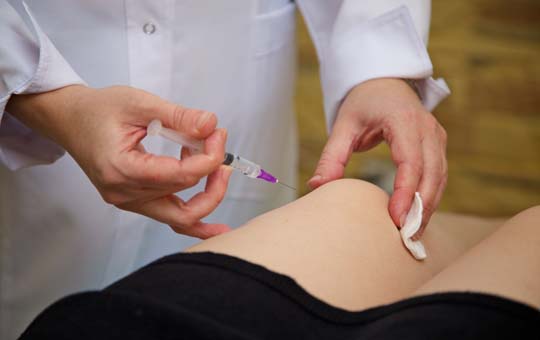
Tas varētu būt kortizons vai hialuronskābe. Kad procedūras ir pabeigtas, ir vērts padomāt par fizioterapijas veikšanu, lai palielinātu muskuļu tonusu un novērstu pozas problēmas, ja tādas ir. Ja ievainojums ir nopietns, sagatavojieties operācijai.
Nav par ko uztraukties, jo pieredzējis ārsts palīdzēs jums uzkāpt uz kājām. Var rasties jautājums par locītavas aizstāšanu ar mākslīgu, tā saukto implantu.
Ja sāpes ceļgalā nav izraisījusi kāda slimība, tad, visticamāk, jums izrakstīs sāpju zāles un pāris dienas izrakstīs gultas režīmu, lai kādu laiku atstātu locītavu mierā.
Profilakse

Lai locītavu vēlreiz nenoslogotu, ir vērts ievērot vienkāršus noteikumus, proti: saglabāt ķermeņa svaru veselīgā stāvoklī, regulāri nodrošināt ķermeni ar fiziskām aktivitātēm, bet nepārspīlēt un koriģēt stāju.
Izmēģiniet arī darbnīcas padomus. “Kopīgā vingrošana 60+” . Nebaidieties no skaita, šī vingrošana būs lieliska profilakse jebkuru locītavu sāpju izpausmju ziņā.
Mēs ceram, ka jums nebija problēmu ar saviem ceļgaliem. Bet, ja tādi bija, dalieties ar mums savās sāpju novēršanas metodēs.
Vērojiet savu veselību, klausieties sajūtas un ļaujiet ķermenim būt jūsu sabiedrotajam, nevis ienaidniekam. Esiet veseli! Tiekamies drīz!
Ar cieņu Irina un Igors
Ceļa locītava tiek uzskatīta par visneaizsargātāko locītavu, galvenokārt tās sarežģītās struktūras un tam uzlikto slodžu dēļ. Ortopēdiem un traumatologiem katru dienu jātiek galā ar lielu skaitu pacientu, sūdzoties par ceļa sāpēm pagarināšanas laikā, miera stāvoklī vai ejot.
Ceļu sāpju, kas nav slimības, cēloņi
Asinsvadu sāpes ceļgalos rodas ceļa locītavas sliktas asinsrites dēļ. Parasti tie sākas pusaudža gados, aktīvās augšanas periodā - tā kā asinsvadu attīstība ātri augošiem pusaudžiem bieži vien neatpaliek no kaulu paātrinātas augšanas. Bet to intensitāte pēc 18-20 gadiem parasti samazinās (un nepalielinās līdz ar vecumu, kā tas notiek ar artrozi), un tiem nav pievienots ceļa locītavu kustīguma samazinājums. Sāpes parasti ir simetriskas.
Slimības, kas pavada ceļa sāpes
Slimības, kurās tiek novērotas sāpes ceļgalos, ir ļoti dažādas, pateicoties ceļa locītavas reģiona struktūras un funkcijas sarežģītībai. Ceļa locītavas bojājumi var ietekmēt jebkuru no saitēm, cīpslām vai maisiņiem, kas piepildīti ar šķidrumu (bursīts), kas ieskauj ceļa locītavu, kā arī kaulus, skrimšļus un saites, kas tieši veido locītavu.
Zilumsceļa locītavas rajonā ir raksturīga ierobežota asiņošana mīkstajos audos locītavas rajonā, tūska un lokālas sāpes, kas kavē kustību. Zilumu rezultātā audos tiek traucēta mikrocirkulācija. Asinsvadu un nervu galu bojājumi izraisa dažādas pakāpes asiņošanu, pietūkumu un sāpīgumu.
Traumatiska hemarthrosis ceļa locītava jeb asiņošana locītavas dobumā attīstās gan ar sasitumiem, gan ar smagākiem locītavas bojājumiem; parasti pavada menisku, saišu, kapsulu, kaulu audu bojājumus. Ar hemartrozi izlijušās asinis iedarbojas uz sinoviālo membrānu, izraisot to pietūkumu un sinoviālā villi pietūkumu, kas savukārt sāk ražot lieko daudzumu sinoviālā šķidruma. Pēc noņemtā eksudāta rakstura var spriest par intraartikulāru veidojumu bojājumu lokalizāciju un smagumu. Ja punkcijā dominē asinis, mēs varam pieņemt sinoviālās membrānas plīsumu, krustveida saites, iekšējā meniska bojājumus subkapsulārajā zonā. Ar locītavu skrimšļa bojājumiem un meniska transchondrālu plīsumu locītavā parasti nav asiņu. Kaulu audu bojājumus raksturo asiņu klātbūtne locītavā ar tauku pilieniem. Asins noņemšana no locītavas un tās skalošana ir ieteicama hroniska serozā-fibrinoīda sinovīta profilaksei, kad eksudāts satur daudz fibrīna, kas ir nokritis atsevišķu pavedienu un recekļu veidā, kas var izšūt ar asinsvadiem, veidojoties pusslīpām villām.
Ligamenta plīsums (pilnībā vai daļēji). Ceļa locītavas ārējās sānu saites bojājumi notiek retāk nekā iekšējie, un tie rodas, kad stilba kauls tiek novirzīts uz iekšu (piemēram, kad kāja ir savīti). Plaisa bieži ir pilnīga, to var apvienot ar šķiedru galvas daļas asaru lūzumu. Pacients sūdzas par sāpēm bojājuma vietā, ko pastiprina apakšstilba novirze iekšpusē. Kustība ir ierobežota. Locītava ir pietūkušies, tiek noteikta hemarthrosis. Simptomu smagums ir atkarīgs no ceļa locītavas saišu bojājuma pakāpes. Ar pilnīgu spraugu tiek atklāta locītavas vaļīgums (pārmērīga mobilitāte).
Ceļa locītavas iekšējās sānu saites bojājums rodas biežāk, tomēr parasti tā bojājumi ir nepilnīgi. Traumas rodas, ja kāja ir pārāk izliekta uz āru. Sānu saišu plīsums bieži tiek apvienots ar iekšējā meniska plīsumu un locītavas kapsulas bojājumiem, ko var diagnosticēt ar ceļa locītavas magnētiskās rezonanses attēlveidošanu. Pacients sūdzas par sāpēm palpēšanas laikā, kustībām, apakšstilba novirzi ārpusē, locītava ir pietūkušies. Tiek atklāta hemarthrosis. Kustība ir ierobežota. Pilnīgu plīsumu papildina pārmērīga mobilitāte locītavā.
Plkst krustveida saišu plīsums, kas atrodas locītavas iekšpusē, bieži rodas hemarthrosis. Tāpēc šo saišu plīsumu diagnoze akūtā periodā ir ļoti sarežģīta, jo ar hemarthrosis gandrīz nav iespējams izpētīt “atvilktnes” simptomu, kas raksturīgs krustveida saišu bojājumiem. Šī simptoma izpēte jāatgriež pēc 3–5 dienām vai pēc kopīgas punkcijas un asiņu noņemšanas. Krustveida saišu plīsuma ķirurģiska ārstēšana.
Meniska bojājumi (meniskopātija) - visizplatītākais no ceļa locītavas ievainojumiem, dažreiz grūti diagnosticējams. Asas neparastas kustības locītavā ar gūžas pagriezienu ar fiksētu pēdu un apakšstilbu dažreiz noved pie meniska daļas atdalīšanas vai saspiešanas starp kauliem. Ātri rodas hemartroze; tiek noteikts svarīgs blokādes simptoms - pacients nevar pilnībā iztaisnot kāju ceļa locītavā. Šis nosacījums prasa tūlītēju nosūtījumu pie traumatologa, lai novērstu blokādi. Bieži vien locītavas blokāde tiek atrisināta patstāvīgi, hemartroze izzūd arī pēc 5-7 dienām, un pacients, nelūdzot palīdzību, turpina strādāt. Blokādes tiek atkārtotas, taču katru reizi sāpes pēc meniska pārkāpuma un hemarthrosis kļūst mazāk. Tomēr šī ir ļoti nopietna situācija, jo atkārtoti meniska pārkāpumi laika gaitā (1 gada laikā) noved pie deformējošas artrozes attīstības, un pēc tam meniscektomija (meniska noņemšana) nav efektīva.
Pat ar vismazākajām aizdomām par meniska plīsumu ir nepieciešama konsultācija ar traumatologu un locītavu rentgenogrāfija. Pēdējais iemesls ir bieža meniska ievainojuma kombinācija ar intraartikulāriem lūzumiem.
Hroniska patelāru dislokācija (patella pārvietošana) ir samērā reti (0,4–0,7% no visām dislokācijām), bet bieži atkārtojas vēlāk. Bērnu parastās dislokācijas attīstības gadījumā, kā likums, ceļa locītavas deformācija ar vecumu veidojas apakšstilba gaismas (X formas) novirzes formā un progresējoša ekstremitāšu funkcijas pārkāpuma formā. Vairumā gadījumu ir vēdera ārējā dislokācija, retāk - iekšējā. Ļoti reti ir patella dislokācija, ko sauc par vērpi, kurā patella pagriežas ap savu asi. Pacienti ar hronisku patella nestabilitāti ir nobažījušies par sāpēm ceļa locītavas priekšējā un iekšējā virsmā. Viņi var sūdzēties par nestabilitātes sajūtu, atslābumu ceļgalā. Pārbaudot pacientus ar īpašām metodēm, tiek noteikta patella pārvietošanās pakāpe. Precizējiet diagnozi, veicot rentgena pārbaudi.
Tendonīts (tendinīts). Tendenīta attīstības iemesli ir:
- ievērojama fiziskā slodze uz locītavu ilgu laiku.
- ievainojumi;
- infekcijas, ko izraisa baktērijas, piemēram, gonoreja;
- reimatiskas slimības (podagra vai artrīts) klātbūtne;
- alerģiska reakcija ķermenis narkotikām;
- ķermeņa struktūras anatomiskās iezīmes: dažādi ekstremitāšu garumi veicina ceļa locītavas tendinīta attīstību;
- novājinātas cīpslas vai to nepareiza attīstība;
- pareizas stājas neievērošana.
Visizteiktākie tendinīta simptomi ir sāpes un ierobežota mobilitāte. Sāpes iekaisuma vietā un tuvējās zonās ir pastāvīgas, ilgstoši neizzūd. Sāpes var parādīties pēkšņi, bet dažreiz sāpes palielinās, pastiprinoties iekaisumam. Zondējot skarto cīpslu, tiek atzīmēta paaugstināta jutība.
Bursīts - periartikulārā maisa iekaisums (bursa), kas satur šķidrumu, kas mazgā locītavu. Bieži bursīta simptomi ir apsārtums, pietūkums, sāpes un jutīgums virs ceļa locītavas un ierobežota kustīgums locītavā. Ja bursīts ļauj nonākt hroniska iekaisuma stāvoklī, pastāv saaugumu iespējamība, kuru var noņemt tikai ķirurģiski.
Sinovīts - Tas ir sinoviālās membrānas iekaisums, kas no iekšpuses pārklāj locītavas dobumu. Šajā gadījumā veidojas izsvīdums, kas uzkrājas locītavas maisā. Papildus traumām sinovīts var attīstīties dažādos autoimūnos procesos, vielmaiņas traucējumos, uz ceļa locītavas esošo slimību (gonartrozes) fona, iekaisums var būt sekundārs (ceļa locītavas reaktīvais sinovīts). Kā likums, iekaisums ir aseptisks (tas ir, nav infekcijas) un izpaužas kā serozas izsvīduma veidošanās. Ja infekcija pievienojas, mainās sinoviālā šķidruma raksturs, tajā parādās strutas un attīstās strutains sinovīts. Simptomi parādās pakāpeniski, dažu stundu laikā vai pat dienā pēc traumas. Savienojums palielinās apjomā. Šķidrums, it kā, pārsprāgst locītavu struktūrās, deformē ceļa kontūras. Locītavu funkcijas ir ierobežotas, bet kustību traucējumus ne vienmēr pavada sāpes. Neskatoties uz to, sāpes joprojām ir raksturīgas šai patoloģijai, taču tās nav asas, bet blāvas, vidējas intensitātes. Āda virs locītavas nav hiperēmiska, temperatūra nav paaugstināta.
Cistu cepējs - mīksts, blīvs, elastīgs audzējam līdzīgs veidojums, kas veidojas uz ceļa locītavas aizmugurējās virsmas (popliteālajā fossa). Āda virs normālas krāsas pietūkuma, kas nav sakausēta ar pamata audiem. Beikera cista vairāk izvirzās ar saliektu ceļgalu. Kad saliekts, tā izmērs samazinās vai pilnībā izzūd. Beikera cistu parādīšanās ir jebkādu ceļa locītavas slimību sekas, starp kurām visbiežāk sastopamas locītavu traumas, traumas un meniska deģeneratīvas izmaiņas, locītavas skrimšļa bojājumi, hronisks sinovīts (locītavu sinoviālās membrānas iekaisums), osteoartrīts, patellofemoral artroze, osteoartrīts, reimatoīdais artrīts. Vizuāli Beikera cista ir blīvs, elastīgs, noapaļots veidojums popliteālā fossa, kas var būt nemanāms ar saliektu ceļgalu un diezgan skaidri izvirzās ar saliektu locītavu. Tajā pašā laikā poplītajā reģionā var būt diskomforta vai spiediena sajūta (un dažreiz arī sāpes), grūtības vai sāpes ceļa kustību laikā. Ar ievērojamiem Beikera cistu izmēriem blakus esošo trauku un / vai nervu stumbru saspiešanas dēļ var būt kājas ādas atdzišana zem ceļa, nejutības, tirpšanas sajūta, tirpšana, “ložņu creeps”, pietūkums un citas asinsrites un inervācijas traucējumu pazīmes. Iespējamās Beikera cistas komplikācijas ietver tromboflebīta un apakšstilba dziļo vēnu trombozes attīstību, esošās varikozas saphenozās vēnas attīstību vai saasināšanos, kā arī cistas sienas plīsumu, kas ir ass stipras sāpeskāju aizmugurējās virsmas ādas apsārtums, vietējās temperatūras paaugstināšanās, pietūkums.
Gofa slimība attēlo taukaudu bojājumus un deģenerāciju, kas apņem ceļa locītavu. Tas ir diezgan grūti diagnosticējams stāvoklis, ko bieži sajauc ar meniska, tā saucamās “peles locītavas peles”, bojājumiem - skrimšļa vai kaula fragmentu locītavas ķermenī. Neatkarīgi ārstējot ceļgalu Goffa slimībā, “tauku spilvens” pārstāj pildīt savu buferizācijas funkciju - slimība nonāk hroniskā stadijā, kas palielina ceļa locītavas artrozes risku un daudzus gadus var izraisīt pastāvīgas sāpes ceļa locītavā. Visbiežāk ar ceļa traumu rodas taukaino lobu bojājumi, to saspiešana, asiņošana un audu edēma. Bojāto šūnu vietā aug šķiedru audi, kas nespēj veikt taukaudu funkcijas. Vairākās situācijās Hofa slimība var attīstīties uz ceļa locītavas artrozes fona vai hormonālo izmaiņu ietekmē, piemēram, sievietēm menopauzes laikā. Akūtā slimības stadijā taukaina ķermeņa bojājumus var diagnosticēt jau pārbaudot. Papildus sāpēm ceļgalā, četrgalvu muskuļa vājumam raksturīga palpēšanas pazīme ir lokalizēts pietūkums. Bet hronisko stadiju ne vienmēr var viegli noteikt - ja nav reakcijas uz konservatīvu ārstēšanu, tai var būt nepieciešama MRI, CT vai artroskopija.
Osgood slimība - Schlatter (stilba kaula tuberosity osteohondropātija). Bieži rodas pēc palielinātas fiziskās slodzes vai ievainojuma, kad velk patella saišu. Tas galvenokārt ietekmē pusaudžus vecumā no 13 līdz 15 gadiem, kuri nodarbojas ar sportu. Simptomi ir sāpes, pietūkums stilba kaula tuberositātes rajonā.
Artrīts - locītavas iekaisums, kas visbiežāk rodas tādās slimībās kā reimatoīdais, reaktīvais, psoriātiskais artrīts, kā arī ankilozējošais spondilīts, reimatisms, podagra. Galvenās iezīmes - locītavu sāpes, stīvums, locītavu kustīguma ierobežošana, pietūkums, drudzis skartajā zonā, locītavas deformācija.
Deformējoša osteoartroze Vai ir locītavu slimība, kurai raksturīgs locītavu skrimšļa audu bojājums (retināšana un iznīcināšana) ar vienlaicīgu deformāciju un kaulu galvu struktūras izmaiņām. Agrīnā attīstības stadijā artroze izpaužas ar tādiem simptomiem kā sāpes, kas parasti rodas kustības sākumā pēc atpūtas stāvokļa, un šīs sāpes pāriet diezgan drīz. Tā kā slimība progresē tālāk, sāpes kustības laikā pastiprinās, parādās ne tikai kustības laikā, bet arī miera stāvoklī, ir locītavu stīvuma sajūta, to kustības ierobežojums. Ar deformējošu ceļa locītavas artrozi rodas ievērojams kājas izliekums, tās ass novirzās no taisnas līnijas, kas noved pie locītavas grūtībām un pilnīgas neiespējamības. Visbeidzot, pēdējos attīstības posmos deformējošā artroze noved pie tā pilnīgas iznīcināšanas. Lai atjaunotu locītavu darbību, mazinātu sāpes un atjaunotu ekstremitāšu garumu, tiek veikta ceļa locītavas endoprotezēšana.
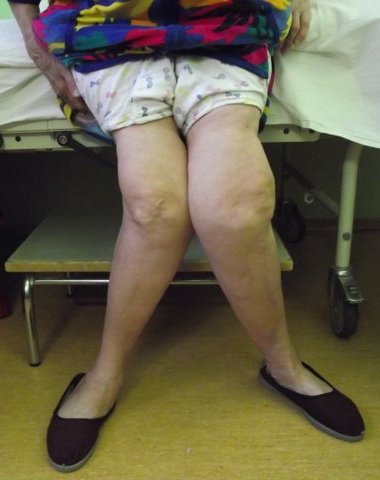
Patella hondropātija - patoloģisks stāvoklis, kam raksturīgas deģeneratīvas nekrotiskas izmaiņas patella locītavu skrimšļos. Tas notiek gan tūlīt pēc dažādas intensitātes traumas, gan uz hroniskas traumas fona, un, īpaši, ar patella sānu pārvietošanu. Pacienti sūdzas par sāpēm patella, kas palielinās ar fiziskām aktivitātēm. Ceļa locīšana ir ļoti sāpīga pat īsu brīdi. Meklējot apakšējā ekstremitāte saliektā stāvoklī, piemēram, ilgstošas \u200b\u200bbraukšanas laikā ar automašīnu, var izraisīt arī sāpes patella. Ceļa locītavas kustību laikā var rasties sprēgājoša vai kliedzoša skaņa.
Ceļa locītavas hondromatoze - Nezināmas etioloģijas ilgstoša progresējoša slimība, kas sastāv no vairāku skrimšļainu mezglu veidošanās locītavas maisa sinoviālajā membrānā. Kardiālo mezglu izmēri var būt no vairākiem milimetriem līdz vairākiem centimetriem, un to skaits svārstās no dažiem atsevišķiem veidojumiem līdz vairākiem desmitiem. Ar ievērojamu skaitu skrimšļainu mezglu vai lielu mezglu veidošanos rodas mērenas sāpes, gurkstēšana un ekstremitāšu mobilitātes ierobežošana skartajā locītavā, pietūkums un ar "locītavas peles" veidošanos - pārkāpums. Var rasties krasi izkropļojumi un ievērojami ierobežot locītavu darbību.
Koenigas slimība osteohondrozes (osteohondrīta) atdalīšana (nogriešana) - slimība, kurā skrimšļi, kas pārklāj kaulus, pakāpeniski plēksnē un var pat pilnībā atdalīties no kaula. Ceļa locītavā tas ietekmē tikai augšstilba augšstilba vai patella (patella) condyles. Simptomi ir atkarīgi no slimības stadijas. Slimības sākumā pacients sūdzas par diskomfortu locītavā, nelielām sāpēm. Ar procesa progresēšanu palielinās sāpes locītavā, parādās sinovīts. Var būt nepilnīga skrimšļa mirušo daļu atdalīšana, ir iespējama locītavas bloķēšana (notiek skrimšļa gabala noplēšanas dēļ, kas noved pie locītavas darbības pārtraukuma). Tālāk skrimšļa atmirušās daļas tiek pilnībā atdalītas no kaula, ir iespējama locītavu aizsprostošanās, sāpju progresēšana un sinovīts. Ja slimība norit ilgstoši, klibums noved pie ceļa locītavas kustību amplitūdas samazināšanās un četrgalvu femoris atrofijas.
Plkst osteoporoze ir izmaiņas kaulu audu struktūrā, kas izraisa to trausluma palielināšanos un tendenci uz lūzumiem. Osteoporozi raksturo sāpju parādīšanās locītavās un kaulos, krampji kājās, bieži naktī, sāpošas sāpes mugurā (mugurkaulā), lūzumu klātbūtne.
Ceļa locītavas osteofīti - kaulu veidojumi, kas rodas ceļa locītavā, ja tajā attīstās deģeneratīvi procesi vai gonartroze. Tauta uzskata, ka osteofīti ir sāļu nogulsnēšanās locītavās, tā nav taisnība. Faktiski šādu "izaugumu" veidošanās notiek locītavu skrimšļa nepietiekama uztura dēļ. Osteofīts var plaisāt, un tad sāpes locītavā būs akūtas, bieži šis process pavada iekaisumu.
Infekcijas slimības, ieskaitot uroģenitālās (piemēram, hlamīdijas, gonoreju, ureaplazmozi utt.) un zarnu (dizentērija, jersineoze, salmoneloze), kas notiek slepeni, var izraisīt reaktīvu ceļa locītavas artrītu. Šajā gadījumā sāpes ceļa locītavās bieži rodas ne tikai ejot. Ceļa locītavas reaktīvais artrīts ir slikts, jo papildus locītavai tiek ietekmētas arī cīpslas ap locītavu. Turklāt ceļa locītavas iekaisumam bieži tiek pievienoti vairāku citu locītavu un acu iekaisumi, kā arī diskomforts dzimumorgānu apvidū. Pacienti var atzīmēt saistību starp artrītu un iepriekšējo uroģenitālo vai zarnu infekciju.
Kaulu tuberkuloze. Slimība sākas vai nu ar kaulu kaulu vielas izkausēšanu, vai ar nozīmīgu ādas laukumu nekrozi, un šis process laika gaitā sāk izplatīties arvien lielākā un lielākā platībā. Neatkarīgi no sākotnējām izpausmēm kaulu un locītavu tuberkuloze izraisa strutainas fistulas vai dobuma, kas atveras uz āru, veidošanos. Jāatzīmē, ka pēc dažām nedēļām iekaisuma process var stabilizēties, un pacientam ir stabila remisija.
Osteomielīta kauli - strutains-nekrotiskais process, kas attīstās kaulos un kaulu smadzenēs, kā arī to apkārtnē mīkstie audiko izraisa baktērijas. Slimības sākumā cilvēks var sūdzēties par vājumu, muskuļu sāpēm. Tad temperatūra strauji paaugstinās līdz 39–40 grādiem. Sāpes, kas skaidri lokalizētas skartajā kaula zonā, rodas gandrīz nekavējoties. Asas, garlaicīgas vai plīstošas \u200b\u200bno iekšpuses, pastiprinās ar vismazāko kustību - šādas sāpes ir grūti sajaukt ar jebko. Skartā ceļgala ir edematiska, āda iegūst stagnējošu sarkanu krāsu, vēnas ir paplašinātas.
Sēžas nerva neiropātija - izpausmes ir atkarīgas no nervu bojājuma līmeņa un apjoma. Piemēram, ja ir bojāts L4 (4 jostas skriemelis), pacienti sūdzas par sāpēm augšstilba priekšējā daļā, ceļa locītavas un apakšstilba iekšējā virsmā, pavājinātu ādas jutīgumu augšstilba un apakšstilba priekšējā virsmā, apakšstilba fleksoru vājumu un augšstilba addukciju, kā arī mazinās ceļa reflekss.
Citi ceļa sāpju cēloņi, piemēram, kaulu un mīksto audu audzēji, ir daudz retāk sastopami.
Ceļa sāpju pārbaude
Ceļa locītavas slimības ir ļoti daudzas: dažas ir saistītas ar saišu bojājumiem, otrā - ar skrimšļa audu deformāciju, bet trešās - ar distrofiskām izmaiņām pašā kaulā vai iekaisuma procesiem. Pareiza diagnoze vienmēr sākas ar pacienta aptauju un manuālu palpāciju. Atkarībā no slimības simptomiem ārsts var noteikt papildu pārbaudes metodes.
1. Vispārējs asinsanalīzes tests (iespējama anēmija, leikocitoze, ESR palielināšanās ar reimatoīdais artrīts, ankilozējošais spondilīts);
2. Bioķīmiskais asins tests: palieliniet urīnskābe ar podagru;
3. Mikrobioloģiskā izmeklēšana (piemēram, kasīšana no urīnizvadkanāla uz hlamīdijām ar aizdomām par reaktīvo artrītu);
4. Rentgena izmeklēšana - viena no galvenajām sāpju ceļa locītavas izmeklēšanas metodēm. Būs redzamas specifiskas izmaiņas, kas raksturīgas noteiktai patoloģijai;
5. Seroloģiskā analīze: reimatoīdais faktors reimatoīdā artrīta gadījumā;
6. Kaulu punkcijas punkcija ar aizdomām par kaulu tuberkulozi un osteomielītu: materiālu sējai iegūst, aspirējot strutas no kaula vai mīkstajiem audiem, vai arī tiek veikta kaula biopsija.
7. Locītavas punkcija: adata tiek ievietota locītavas dobumā un daļa eksudāta tiek ņemta caurspīdīguma pārbaudei, olbaltumvielas un asins šūnas, un iesēti mikroorganismi.
8. Artroskopija - tiek veikta gan diagnostikas, gan terapeitiskos nolūkos, piemēram, ar menisku, krustveida saišu un citiem.
9. Densitometrija - kaulu blīvuma mērīšana osteoporozes gadījumā.
10. Ceļa locītavas ultraskaņas izmeklēšana ar aizdomām par osteoartrītu, traumatiskas traumas un menisko slimības utt.
11. Magnētiskās rezonanses attēlveidošana un datortomogrāfija (piemēram, ar aizdomām par hondromatozi).
Ceļa sāpju ārstēšana
Nav viena universāla ceļa locītavas slimību ārstēšanas veida. Tas, kāda ārstēšana nepieciešama katrā gadījumā, ir atkarīgs no precīza sāpju cēloņa noteikšanas, jo visām iepriekš uzskaitītajām slimībām nepieciešama atšķirīga pieeja to ārstēšanai. Tomēr, kad rodas sāpes ceļgalos, ir jāievēro daži noteikumi.
1. Samaziniet kravu tādā mērā, lai nerastos diskomforts. Plkst akūtas sāpes pilnībā noņemiet slodzi un uzlieciet fiksējošo pārsēju, lai nodrošinātu ceļa nekustīgumu.
2. Valkājot pārsēju vai pārsēju ar elastīgu saiti, lai stabilizētu locītavu.
3. Pēc ārsta ieteikuma, lai sasildītu ceļgalu, jāizmanto karstas kompreses. Tas tiek darīts, lai uzlabotu audu mikrocirkulāciju. Jūs varat izmantot sasilšanas ziedes (piemēram, finalgon).
Par akūtām sāpēm pirmajās divās dienās - auksta komprese (plastmasas maisiņš ar ledu vai pudele ledus ūdens). Aukstās kompreses jāpieliek 15 minūtes, un pēc tam stundu pauzējiet, lai kājā tiktu atjaunota normāla asinsrite.
4. Pretiekaisuma līdzekļu (paracetamola, ibuprofēna) lietošana.
5. Pirms skriešanas un citus treniņus rūpīgi iesildiet locītavu, pakāpeniski palielinot slodzi, sākot no minimālās.
6. Hondroprotektīvo zāļu lietošana.
Ja, neskatoties uz visiem veiktajiem pasākumiem, ceļgala sāpes neizzūd, iespējams, ka ceļgala trauma bija sarežģītāka, nekā jūs domājāt sākumā. Šajā gadījumā jums noteikti jāsazinās ar traumu speciālistu. Tāpat jākonsultējas ar ārstu, ja sāpes parādījās spontāni, bez redzama iemesla, ar spēcīgām, pastāvīgām un ilgstošām sāpēm, redzamām locītavas deformācijām, ceļa apsārtumu, krāsas maiņu kājā zem ceļa un ar pavājinātu jutīgumu. Atcerieties, ka bieži ceļa locītavas veselība un mobilitāte ir atkarīga no sāktās ārstēšanas savlaicīguma.
Kurš ārsts ārstēs ar ceļa sāpēm
Atkarībā no tā, vai ir bijis kāds ievainojums, tas ir terapeits vai traumatologs. Jums var nākties konsultēties ar šādu specialitāšu ārstiem: ortopēdu, osteopātu, reimatologu, neirologu.
Ārsta terapeite Kletkina Yu.V.
Ceļa locītavas osteoartrītu, tāpat kā citus artrozes veidus, vislabāk ārstē, ja to sāk agrīnā stadijā. Ārstēšanas panākumi ir atkarīgi no pareizas diagnozes, un ceļa locītavas artrozes simptomus dažreiz sajauc ar citu slimību simptomiem. Pat speciālists ne vienmēr var veikt precīzu diagnozi, pamatojoties uz pacienta sūdzībām un fiziskās pārbaudes rezultātiem (pārbaude, palpācija). Nepieciešams nokārtot testus, iziet instrumentālo pārbaudi.
Ceļa locītavas gonartroze ir saistīta ar skrimšļa iznīcināšanu, tāpēc ir ārkārtīgi svarīgi sākt lietot hondroprotektorus no brīža, kad parādās pirmie simptomi. Ja tā vietā jūs atvieglojat sāpes ar tabletēm un berzēšanu, skrimšļa iznīcināšana progresēs un ieņem neatgriezenisku raksturu.
Patoģenēze un simptomi
Ar gonartrozi simptomi palielinās pakāpeniski, un bieži pacienti neuzskata periodiskas sāpes ceļgalos un kustību stīvumu par pietiekamu iemeslu medicīniskās palīdzības meklēšanai. Kad beidzot pacients nonāk pie speciālista, viņš veic 2. pakāpes artrozes diagnozi. Daži cilvēki meklē palīdzību tikai 3 slimības stadijās, kad konservatīvai ārstēšanai praktiski nav ietekmes. Ceļa locītavas gonartrozes simptomu izzināšana palīdzēs izvairīties no šīs situācijas savlaicīgi, lai atskanētu trauksme.
Ceļa artrozes pazīmes:
- sāpes, sākot no mērenām un epizodiskām sākuma stadijās līdz intensīvām un pastāvīgām vēlīnā stadijā. Ja sākumā sāpes tiek lokalizētas ceļgalā, tad laika gaitā tas aptver visu kāju;
- kraukšķēšana, klikšķi kājas locīšanas-pagarināšanas laikā pie ceļa;
- kustību stīvums, pārvēršas par locītavas mobilitātes ierobežojumu;
- pietūkums, ceļa pietūkums;
- ceļa locītavas deformācija.
Ceļa locītavas artroze var būt vienpusēja un divpusēja. Ar primāro artrozi, kas saistīta ar ar vecumu saistītām izmaiņām, parasti tiek skartas abas locītavas, ar sekundāro, īpaši posttraumatisko.
Artrozes cēloņi ir dažādi: trauma, sistemātiska pārmērīga slodze uz locītavām, autoimūnas, endokrīnās sistēmas, vielmaiņas traucējumi. Bet slimības attīstības mehānisms visos gadījumos ir vienāds, tāpat kā simptomatoloģija. Tikai posttraumatiskā artrozes attīstība var nekavējoties sākties ar akūtām izpausmēm, citos gadījumos simptomu palielināšanās stiepjas pāris gadus.
Pirmkārt, mainās skrimšļa audu īpašības, skrimšļi kļūst mazāk elastīgi, izžūst, kļūst duļķaini un sāk plaisāt. Spilvenu spilventiņš starp kauliem kļūst plānāks, un to berzi viens pret otru pavada sāpes. Bieži vien sinoviālajā membrānā attīstās iekaisuma process - sinovīts. Palielinās locītavas šķidruma tilpums, celis kļūst kā bumba, temperatūra var paaugstināties. Skrimšļa iznīcināšana noved pie kaulu deformācijas, osteofītu izaugumu parādīšanās locītavu virsmu perifērijā. Deformējošā osteoartroze (DOA) izpaužas ar intensīvām sāpēm, muskuļi ir spazmatiski, pārsteidzoši mainās locītavas kontūras. Akūtas sāpes, muskuļu spazmas un mehāniski aizsprostojumi osteofītu formā nopietni ierobežo ekstremitāšu mobilitāti.
Slimības ar līdzīgiem simptomiem
Sāpes ceļgalos ir raksturīgas vairākām citām slimībām, tāpēc jums jākoncentrējas uz simptomu kopumu, testa rezultātiem, vizualizējot diagnostiku. Artrozes diferenciāldiagnozē jāņem vērā šādi punkti:
- ja menisks ir bojāts, sāpes ir stipras, kopā ar gurkstēšanu, parādās tūlīt pēc neveiklas kustības, bet izzūd apmēram pēc ceturtdaļas stundas, un nākamajā dienā attīstās tūska;
- ceļa cīpslu iekaisums (tendinīts) izpaužas ar sāpēm ar aktīvām kustībām un palpāciju, gurkstēšanu, stīvām locītavām, iekaisuma procesa pazīmēm - ādas apsārtumu, vietējas temperatūras paaugstināšanos, pietūkumu. Diagnoze tiek precizēta, izmantojot ultraskaņu;
- ar artrītu, asins analīze atklāj iekaisuma procesu;
- sāpēm, kas saistītas ar asinsvadu slimībām, ir specifisks raksturs, ko parasti raksturo ar vārdiem “deformē ceļgalus”. Šādas sāpes vienmēr ir simetriskas;
- lai izslēgtu ceļa locītavas tuberkulozi, nepieciešama sinoviālās membrānas biopsija;
- hidrartroze (locītavas tūska) atgādina artrozi, ko sarežģī sinovīts, bet pētījumi neatklāj iekaisuma procesu, izmaiņas kaulā un locītavas skrimšļos;
- artikulējošo kaulu audzējus izslēdz ar rentgenogrāfiju.
Ceļa locītavas sekundārā artroze var attīstīties uz artrīta, podagras, ankilozējošā spondilīta, varikozu vēnu fona. Tāpēc ir svarīgi nepalaist garām brīdi, kad pašas artrozes izpausmes pievienojas slimības cēloņa simptomiem.
Diagnostika
Ceļa locītavas DOA klīniskās pazīmes ir diezgan izteiksmīgas, kaulu augšana ir redzama bez rentgena, kāja novirzās no normālas ass. Ar divpusēju gonartrozi veidojas X formas (valgus) vai O formas (varus) ekstremitāšu deformācija, mainās gaita. 2. posmā jūs jau varat pamanīt locītavas kontūru sašaurināšanos. Bet 1. pakāpes artrozei nav izteikta ārējās pazīmes, kas izpaužas ar sākuma sāpēm, locītavu stīvumu no rīta, ar sinovīta attīstību - pietūkumu.
Šis simptomu komplekts ļauj pieredzējušam speciālistam aizdomas par ceļa locītavas osteoartrītu, bet ar pārliecību neizdara nepārprotamu diagnozi. Tāpēc ar ceļa locītavas artrozi diagnozei nevajadzētu aprobežoties tikai ar pacienta izmeklēšanu un intervēšanu.
Apstipriniet gonartrozes diagnozi palīdzēs:
- radiogrāfija;
- datortomogrāfija (CT);
- magnētiskās rezonanses attēlveidošana (MRI).
Testi tiek noteikti, lai izslēgtu citas līdzīgu simptomu slimības, galvenokārt artrītu.Ar artrozi vispārējs un bioķīmisks asins tests neatklāj novirzes, un neliels ESR pieaugums norāda uz sinovītu.
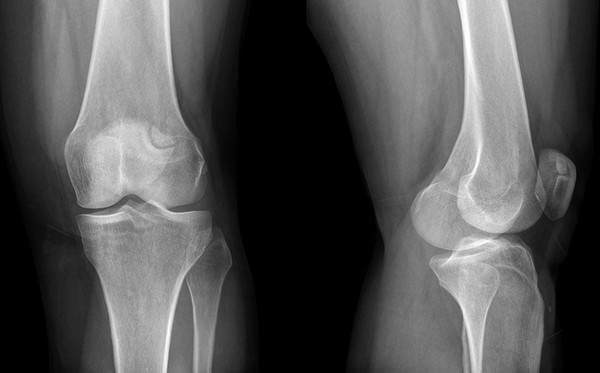
Radiogrāfija ir galvenā gonartrozes diagnosticēšanas metode, slimības vēsturē obligāti jāiekļauj vairāki attēli, kas veikti dažādās slimības stadijās. Ja artrozes attīstība ir tikko sākusies, rentgens var neuzrādīt izmaiņas, un vēlāk attēlā redzams:
- plaisas sašaurināšanās starp artikulējošajiem kauliem;
- subhondrāla kaula sablīvēšana (kaulu plāksne, kas atrodas tieši zem locītavu skrimšļa);
- kaulu locītavu galu izplešanās;
- condyles malu asināšana;
- smaile osteofīti;
- brīvi svešķermeņi (iznīcinātu skrimšļu daļiņas) locītavas dobumā.
Gados vecākiem cilvēkiem rentgenstūris var atklāt vairākas izmaiņas šajā sarakstā, taču nav simptomu, kas raksturīgi ceļa locītavas artrozei. Tāpēc, pamatojoties tikai uz rentgenogrāfisko izmeklēšanu, artrozi nevar diagnosticēt, ir jāņem vērā klīniskās pazīmes.
Ar ceļa artrozi noteikti nepieciešama polipozionālā rentgenogrāfija. Vismaz fotogrāfijas tiek uzņemtas tiešā un sānu projekcijā, lai iegūtu precīzāku un detalizētāku informāciju, tās izmanto slīpas, aksiālas un citas projekcijas. Šī prasība ir saistīta ar ceļa locītavas strukturālo sarežģītību un iespēju lokalizēt deģeneratīvi-distrofisku procesu ierobežotā vietā, kas ir redzams tikai fotografējot noteiktā leņķī.
Citas aparatūras diagnostikas metodes
Izmaiņas kaulaudos attīstās noteiktā secībā, tāpēc ar rentgena pētījumu palīdzību var precīzi noteikt artrozes stadiju. Bet šī metode neļauj vizualizēt izmaiņas mīkstajos audos, saišu menisko kompleksā. Tāpēc tas tiek papildināts ar ultraskaņas diagnostiku, tomogrāfiju.
Uz ultraskaņas ir redzami:
- locītavu skrimšļa retināšana, iznīcināšana;
- meniska bojājumi;
- locītavas šķidruma tilpuma izmaiņas (tā palielināšanās ir artrīta vai artrozes pazīme, ko sarežģī sinovīts, bet tilpuma palielināšanās neesamība skaidri norāda uz artrozi).
Ultraskaņa nav precīza diagnostikas metode, rezultātu ticamība lielā mērā ir atkarīga no tā speciālista kvalifikācijas, kurš veic pārbaudi. Vairāk informatīvs CT un MRI. Datortomogrāfija ļauj novērtēt kaulu, skrimšļa un menisku, saišu un cīpslu stāvokli, sīki izpētīt locītavas kapsulas saturu. MRI ir visdārgākā, bet visprecīzākā un informatīvākā diagnostikas metode, pateicoties kurai pirmo klīnisko izpausmju stadijā ir iespējams noteikt specifiskas izmaiņas. Īpaši sarežģītos gadījumos izmantojiet artroskopiju - caur nelielu griezumu locītavā tiek ievietota miniatūra kamera.
Gonartrozes mānīgums ir saistīts ar simptomu zemo smagumu posmā, kad slimības attīstību vēl var palēnināt. Ja jūs uztrauc sāpes ceļgalos, kas rodas kustības sākumā, bet drīz pāriet, un no rīta ir nepieciešams zināms laiks, lai “izkliedētu”, pārvarētu stīvumu, jums jāuzmanās un jākonsultējas ar ārstu. Tikai reimatologs var veikt precīzu diagnozi un izrakstīt pareizu ārstēšanu, kas palīdzēs saglabāt motorisko aktivitāti daudzus gadus, izvairoties no invaliditātes. Ārstēšanas efektivitātes atslēga ir ceļa locītavas artrozes agrīna diagnostika.
