Ko dzert reimatoīdo artrītu. Kā ārstēt reimatoīdo artrītu, izmantojot tautas līdzekļus? Reimatoīdā artrīta ķirurģiskas ārstēšanas metodes
Galvenais mērķis reimatoīdā artrīta pacientu ārstēšanai Tas ir klīniskas un laboratoriskas remisijas vai klīniskās uzlabošanās sasniegšana un uzturēšana, locītavu iznīcināšanas un pacienta invaliditātes novēršana, izmantojot virkni pasākumu, ieskaitot farmakoterapiju (pretiekaisuma un pamata zāles) un rehabilitācijas pasākumus.
Jāuzsver, ka pēdējo 10–12 gadu laikā principi reimatoīdā artrīta ārstēšanā ir mainījušies.
Tātad, ja iepriekš imūnsupresīvi medikamenti tika izrakstīti pacientiem ar reimatoīdo artrītu tikai pēc ilgstošas \u200b\u200bun neveiksmīgas NPL ārstēšanas, tagad ir ieteicams veikt agrīnu adekvātu slimības pamataprūpi. Tas ir saistīts ar faktu, ka varbūtība attīstīt destruktīvas izmaiņas locītavās pirmajos divos slimības gados ir aptuveni 70%, un atbilstošas \u200b\u200bantireimatiskās terapijas iecelšana var ievērojami palēnināt šo procesu.
Pirmās līnijas medikamenti, ko izmanto reimatoīdā artrīta pacientu ārstēšanai un kuriem ir izteikta pretiekaisuma iedarbība, ir NPL un kortikosteroīdi.
Ir zināms, ka vairuma NPL, kas tiek izmantoti reimatoīdā artrīta ārstēšanā, pretiekaisuma un pretsāpju iedarbība tiek realizēta, nomācot ciklooksigenāzes (COX) aktivitāti - fermentu, kas regulē arahidonskābes biotransformāciju prostaglandīnos, prostaciklīnā un tromboksānā.
Spēlē divas galvenās šodien identificētās COX izoformas (COX-1 un COX-2) atšķirīga loma daudzu ķermeņa fizioloģisko, adaptīvo un patofizioloģisko procesu regulēšanā.
Proti, prostaglandīnu sintēze, kas aizsargā kuņģa-zarnu trakta (GIT) gļotādu un nieres no bojājumiem, ir saistīta ar COX-1, savukārt COX-2 ir izšķiroša loma prostaglandīna E2, kas ir galvenais iekaisuma locītavu izmaiņu izraisītājs RA, sintēzē. COX-2 koncentrācija audos parasti ir ļoti zema, tomēr tā strauji palielinās iekaisuma procesu laikā bioloģiski aktīvo vielu (citokīnu, endotoksīnu, mitogēnu utt.) Ietekmē.
Dati par COX-2 nozīmi iekaisuma ierosināšanā un uzturēšanā kļuva par priekšnoteikumu jaunu NPL grupu izveidošanai - selektīviem un specifiskiem COX-2 inhibitoriem ar zemāku gastroenteroloģisko toksicitāti, salīdzinot ar tradicionālajiem NPL. Turklāt tika atklāts, ka paracetamola pretsāpju efekts ir saistīts ar citas COX izoformas - COX-3 - nomākšanu, kuras primārā lokalizācijas vieta ir smadzeņu garozas šūnas.
Pašlaik klīniskajā praksē visbiežāk izrakstītie tradicionālie NSPL ar spēju vienādi nomāc gan COX-1, gan COX-2 darbību ir diklofenaks, aceklofenaks, ketoprofēns, naproksēns utt.
Jo īpaši diklofenaks terapeitu praksē tiek izmantots vairāk nekā 30 gadus, un optimālu pretiekaisuma un pretsāpju efektu apvienojums ar diezgan labu panesamību un salīdzinoši zemām izmaksām padara to par vienu no visbiežāk izrakstītajām zālēm mūsu valstī. Dažādas zāļu formas (tabletes, dražejas, kapsulas, ātras un retard formas, šķīdums intramuskulārai injekcijai, taisnās zarnas svecītes, kā arī ziedes, krēmi un želejas) ļauj ārstam izmantot visefektīvākās no tām konkrētam pacientam.
Proti, pēc vienreizējas 50 mg diklofenaka devas maksimālā zāļu koncentrācija plazmā tiek reģistrēta pēc apmēram 2 stundām, un pēc diklofenaka retard tabletes, kas satur 100 mg aktīvās vielas, uzņemšanas tas tiek sasniegts vidēji pēc 4 stundām un ilgst 24 stundas. Diklofenaks ir aktīvs. saistīšanās ar plazmas olbaltumvielām labi iekļūst locītavas dobumā, savukārt pusperiods no sinoviālā šķidruma ir vairāk nekā 3 stundas. Vidējā diklofenaka dienas deva RA ārstēšanā ir 150 mg pēc terapeita sasniegšanas. Ieteicams samazināt tā dabisko iedarbību līdz minimumam efektīvajam (50–100 mg / dienā).
Ņemot vērā faktu, ka NPL pacientiem ar reimatoīdo artrītu nepieciešams ilgs laiks, praksē ir nepieciešami medikamenti ar augstu terapeitisko indeksu (spēj efektīvi mazināt sāpes un iekaisuma pazīmes) un labu panesamību.
Viena no šīm zālēm ir aceklofenaks (aertāls), kam ir īss pussabrukšanas periods (4 stundas) un laba efektivitāte, salīdzināma ar citiem tradicionālajiem NPL. Aertal raksturo arī labāks blakusparādību profils no kuņģa-zarnu trakta un laba panesamība, kas ir saistīta ar farmakokinētikas īpatnībām: zāles nesamazina heksosamīna līmeni kuņģa gļotādā un tai nav negatīvas ietekmes uz vietējo asins plūsmu. Zāles dienas deva ir 200 mg dienā.
Pēdējos gados ir uzkrāti pierādījumi, kas norāda, ka NSPL pretsāpju iedarbību ne vienmēr var izskaidrot tikai ar to spēju inhibēt prostaglandīnu sintēzi perifērajos audos. Jo īpaši tika atklāts, ka dažas zāles no profēnu grupas, kas iekļūst hematoencefāliskajā barjerā, traucē nociceptīvo signālu apstrādi muguras smadzenes. Ierosinātie NSPL mērķi centrālajā nervu sistēmā ir ierosmes neirotransmiteri, jo īpaši glutamāta, G-olbaltumvielu, serotonīnerģisko un opiātu ceļi, kā arī poliamīni. Turklāt ir pierādījumi par dažu NPL spēju samazināt prostaglandīnu sintēzi tieši centrālajā nervu sistēmā.
Viena no jaunajām zālēm, kas nesen ieviesta klīniskajā praksē, ir deksalgīns (deksketoprofēna trometamols). Racemiskā ketoprofēna farmakodinamikas un farmakokinētikas īpatnība ir tāda, ka pēc perorālas ievadīšanas tas ātri iekļūst locītavas dobumā un ilgu laiku tiek turēts sinoviālajā šķidrumā, kas apvienojumā ar īsu eliminācijas pusperiodu un ātru elimināciju samazina nopietnu blakusparādību risku.
Deksalgīna spēcīgā inhibējošā iedarbība pret COX-1 un COX-2 nosaka tā perifērisko un centrālo pretsāpju iedarbību, savukārt zāļu augsta pretiekaisuma aktivitāte tiek apvienota ar labu panesamību. Deksalgīns tiek noteikts stiprām sāpēm ar devu 25 mg vienā reģistratūrā, 2-3 reizes dienā (maksimālā dienas deva 75 mg), ārstēšanas kursam jābūt ne vairāk kā 5-7 dienām. Zāles iezīme ir pretsāpju efekta ātra sākšanās (maksimālais zāļu efekts attīstās vidēji 30 minūtes pēc iekšķīgas lietošanas).
Viena no NPL blakusparādībām ir bieža NPL izraisītu gastropātiju attīstība, kas izpaužas kā antruma un (vai) divpadsmitpirkstu zarnas čūlas erozija (bieži vien vairākkārtēja) un čūlas. Galvenie viņu attīstības riska faktori ir gados vecāki pacienti, peptiska čūla, kuņģa-zarnu trakta asiņošana vai melēna anamnēzē, kombinēta NPL terapija ar glikokortikoīdiem, ilgstoša ārstēšana ar lielām NPL devām vai vienlaicīga 2-3 šīs grupas zāļu lietošana.
NPL izraisītu gastropātiju profilaksei un ārstēšanai tiek izmantots viss pretlūzu zāļu arsenāls: protonu sūkņa inhibitori (omez 20-40 mg dienā, lanzap 30-60 mg dienā utt.), H2-histamīna receptoru blokatori (ranitidīns, famotidīns), sintētiski PGE analogs - misopro-table utt.
Izveidojot jaunu NPL, klases selektīvos COX-2 inhibitorus, tika ievērojami samazināts NPL-gastropātiju attīstības risks, savukārt šo zāļu pretiekaisuma un pretsāpju iedarbība bija salīdzināma ar tradicionālo NPL. Vissvarīgākā selektīvo COX-2 inhibitoru pielietošanas joma ir to ievadīšana pacientiem, kuriem jau ir NPL gastropātijas riska faktori (galvenokārt ar čūlas vēsturi).
Pašlaik no COX-2 inhibitoru grupas visplašāk tiek izmantots nimesulīds (nimesils, nise, nimulīds), meloksikāms (movalis, melokss), celekoksibs (celebrex), rofekoksibs (viox) utt., Jo īpaši nimesulīdam ir izteikta pretiekaisuma iedarbība. un pretsāpju iedarbība RA, un tai ir labs zarnu trakta tolerances profils. Šīs grupas preparātiem ir raksturīga augsta saistīšanās ar olbaltumvielām (99%), tie ātri iekļūst sinoviālajā šķidrumā, izveidojot tur aktīvās vielas atbilstošu terapeitisko koncentrāciju. Nimesila (nise) terapeitiskā deva iekšķīgai lietošanai ir 200 mg / dienā.
- ja nepieciešams, ilgstoša NPL lietošana;
- ja pacientu vecums ir 65 gadi vai vecāki;
- čūlaino komplikāciju klātbūtnē anamnēzē;
- ja pacients lieto zāles, kas palielina komplikāciju risku (glikokortikoīdi, antikoagulanti);
- smagu vienlaicīgu slimību klātbūtnē.
Indikāciju paplašināšana selektīvo COX-2 inhibitoru lietošanai pašlaik ir ierobežota galvenokārt to augstāko izmaksu dēļ, salīdzinot ar tradicionālajiem NPL.
Plānojot NPL ilgstošu terapiju, ir jābalstās uz vispārējie principi to mērķis, kas sastāv no minimālās efektīvās devas lietošanas, vienlaikus ņemot ne vairāk kā vienu NPL, zāļu pārtraukšanu, ja nav sāpju, un klīniskās efektivitātes novērtēšanu pēc 2–4 nedēļām. no uzņemšanas sākuma.
Ilgtermiņa klīniskā prakse ir parādījusi, ka viena vai otra NPL izvēle katram pacientam, kā likums, notiek empīriski, pakāpeniski izvēloties zāles, ja iepriekšējā nav efektīva. Ārsts par sāpju dinamiku locītavās 7-10 dienu laikā novērtē lietoto zāļu pretiekaisuma un pretsāpju iedarbību un, ja nav pozitīva rezultāta, to aizstāj ar citu.
Glikokortikosteroīdi reimatoīdā artrīta ārstēšana lieto vairāk nekā 50 gadus, kad pirmo reizi tika noteikts to pozitīvais efekts uz tādiem slimības parametriem kā artikulārā sindroma smagums, rīta stīvuma ilgums un ESR. Astoņdesmito gadu sākumā E. Hariss ierosināja mazās kortikosteroīdu devas reimatoīdā artrīta gadījumā izmantot kā “tiltu” -TepanHH (“tilta” terapiju) pirms pamata zāļu lietošanas.
GCS izteiktā pretiekaisuma iedarbība ir saistīta ar to spēju novērst leikocītu migrāciju uz iekaisuma zonu, nomācot adhēzijas molekulu (ELAM-1 un ICAM-1) ekspresiju ar epitēlija šūnām un pretiekaisuma citokīnu gēnu (IL-ip, TNF-a, IL-8 utt.) Transkripciju. .), lipokortīna sintēzes indukcija, COX-2 aktivitātes nomākšana, kā arī metalloproteināžu gēnu ekspresijas samazināšanās.
Kortikosteroīdu iecelšana noved pie bioloģisko membrānu, ieskaitot lizosomālo, caurlaidības samazināšanās, kas novērš proteolītisko enzīmu un mediatoru izdalīšanos no šūnām, tas ir, tas palīdz ātri samazināt iekaisuma izpausmes locītavās.
Galvenās kortikosteroīdu iecelšanas indikācijas ir augsta reimatoīdā artrīta aktivitāte, sistēmiskas izpausmes (reimatoīdais vaskulīts), NPL un pamata zāļu nepietiekama klīniskā efektivitāte, kā arī kontrindikācijas vai blakusparādības, kas attīstījās ārstēšanas laikā ar NPL.
Atkarībā no terapijas mērķiem zemas GCS devas (5–15 mg / dienā) var izmantot prednizonu, vidējas un lielas devas (20–60 mg / dienā vai vairāk), kā arī pulsa terapiju (1000 mg / dienā). Kad pacientiem ar reimatoīdo artrītu tiek piešķirtas atbilstošas \u200b\u200bkortikosteroīdu devas, klīnisko efektu novēro jau nākamajā dienā pēc ārstēšanas sākuma un, lietojot parenterāli, pēc dažām stundām. Tomēr, strauji samazinoties zāļu devai, bieži attīstās “abstinences sindroms”, ko papildina sinovīts, pastiprināta artralģija, rīta stīvuma ilguma palielināšanās un bieži slimības paasinājuma klīniskās un laboratoriskās pazīmes.
Nelielām prednizolona devām (5-15 mg / dienā) ir optimāla pretiekaisuma iedarbība, salīdzināma ar mūsdienu NPL un pieņemams toksicitātes līmenis. Vairāki pētījumi ir parādījuši, ka prednizolons 7,5 mg devā per os 2 gadu laikā samazina arī radioloģiskās progresēšanas ātrumu pacientiem ar agrīnu aktīvo reimatoīdo artrītu, īpaši kombinācijā ar metotreksātu. Ārstēšanas sākumā zāļu dienas devu lieto 2-3 devās, pēc tam no rīta tās pāriet uz vienu devu, līdz notiek vienmērīga klīniska uzlabošanās. Kursa ilgums ir atkarīgs no slimības gaitas rakstura un dažreiz sasniedz vairākus mēnešus.
Pēdējos gados ir iegūti dati par iespēju lietot prednizonu naktī (apmēram plkst. 2:00), kam pievienots izteiktāks locītavu sāpju samazinājums un rīta stīvuma ilgums salīdzinājumā ar parasto zāļu uzņemšanu no rīta.
Lai panāktu imūnsupresiju ar augstu reimatoīdā artrīta aktivitāti, tiek izmantota "pulsa terapija", ja pacientam tiek ievadīts 1000 mg metilprednizolona (metipreds) uz 150 ml izotoniska nātrija hlorīda šķīduma intravenozi 40-45 minūtes trīs dienas pēc kārtas. Izpētot metipremeda farmakokinētiku, tika atklāts, ka zāļu līmenis asins plazmā ar šo terapijas metodi sasniedz maksimumu 1 stundas laikā un pēc tam strauji pazeminās nākamo 6-7 stundu laikā, bet tas aktīvi nogulsnējas iekšējos orgānos un smadzenēs.
Kortikosteroīdu pulsa terapija daudzos gadījumos var sasniegt ātru (24 stundu laikā) iekaisuma procesa aktivitātes nomākšanu, tomēr tā pozitīvā ietekme uz reimatoīdā artrīta radioloģisko progresēšanu nav pierādīta.
GCS augstā terapeitiskā efektivitāte tiek apvienota ar vairāku blakusparādību attīstību (arteriālā hipertensija, hiperglikēmija, osteoporoze, Kušinga sindroms, virsnieru garozas nepietiekamība, miopātija utt.), Kurām nepieciešama stingru norāžu ievērošana, kad tās tiek parakstītas.
Turklāt, lietojot prednizonu, ir iespējama reimatoīdā artrīta progresēšana, neraugoties uz klīnisko uzlabošanos, kā arī dažādu infekcijas komplikāciju (pielonefrīts, apostematiskais nefrīts) attīstību, hroniskas infekcijas perēkļu saasināšanos (tonsilīts, sinusīts) un acu bojājumus (kataraktu, glaukomu utt.). .). Šajā sakarā ar ilgstošu kortikosteroīdu ārstēšanu ir jāveic šādu pacientu dinamiska uzraudzība ar vairākiem klīniskiem laboratorijas un instrumentāliem pētījumiem (asinsspiediena, glikēmijas, kalcija līmeņa serumā kontrole, liecību fibrogastroduodenoscopy utt.).
Galvenās narkotikas pamata (remisiju izraisošie) līdzekļi ir ķīmiski neviendabīga zāļu grupa ar kopīgām terapeitiskā efekta iezīmēm, kas sastāv no lēnas terapeitiskā efekta veidošanās, slimības klīnisko un laboratorisko izpausmju izteiktas nomākšanas iespējas, palēninot locītavu iznīcināšanas ātrumu un saglabājot uzlabošanās vai remisijas pazīmes.
Pašlaik dominē uz pierādījumiem balstīta koncepcija par nepieciešamību pēc “agrīnas agresīvas” reimatoīdā artrīta terapijas ar pamata pretiekaisuma līdzekļiem. Tas ir saistīts ar faktu, ka locītavu iznīcināšana reimatoīdā artrīta pacientiem bez adekvātas ārstēšanas attīstās ļoti ātri (pirmajos slimības gados) un noved pie locītavu funkcijas un invaliditātes traucējumiem, un spontānas remisijas ir ārkārtīgi reti. Pamata terapija daudzos gadījumos var uzlabot dzīves kvalitāti un ilgtermiņa prognozi. Tās trūkumi ietver nepieciešamību rūpīgi uzraudzīt blakusparādību attīstību. Pamata bāzes preparātu īpašības ir parādītas tabulā.
| Narkotiku | Darbības mehānisms | Indikācijas | Devas un shēmas | Blakusparādības | Klīniskā un laboratoriskā kontrole |
| Hinolīna preparāti(delagils - 0,25 g tabletes; ppaquenip - 0,2 g tabletes) | Lizosomu membrānu stabilizēšana, neitrofilu fagocitozes un ķemotakszes kavēšana, citokīnu sintēzes kavēšana | Sākotnējā RA stadija ar minimālu aktivitāti | 2 cilne. dienā, pirmās 2-4 nedēļas., tad 1 tabula. dienā ilgu laiku | Dispepsijas simptomi, ādas nieze, reibonis, leikopēnija, tīklenes bojājumi | Pirms ārstēšanas uzsākšanas - oftalmoloģiskā izmeklēšana, pēc tam ik pēc 12 mēnešiem - redzes lauku izpēte. |
| Sulfa narkotikas(sulfasalazīns, salazopiridazīns) - tabletes pa 500 mg | Prostaglandīnu un leikotriēnu sintēzes kavēšana, antivielu un RF sintēzes kavēšana | RA seronegatīvs klīniskais un imunoloģiskais variants | 500 mg dienā, pakāpeniski palielinot devu līdz 2–3 g dienā | Dispepsijas simptomi, reibonis, izsitumi uz ādas, mielosupresija | Vispārējās klīniskās un bioķīmiskās asins analīzes (transamināzes) 1 reizi 3 mēnešos. |
| Zelta izstrādājumi(Tauredon ampulās pa 10, 20 un 50 mg) | Makrofāgu un neitrofilu funkcionālās aktivitātes kavēšana, imūnglobulīnu un RF veidošanās kavēšana | Galvenokārt RA artikulārā forma, neatkarīgi no slimības aktivitātes | Taurona ieviešana (sk. Tekstā); auranofīns - 6 mg / dienā, uzturošā deva - 3 mg / dienā | Izsitumi uz ādas, stomatīts, perifēra tūska, proteīnūrija, mielosupresija | Asins un urīna vispārējā klīniskā pārbaude 1 reizi 2 nedēļās. pirmajos 6 mēnešos, pēc tam 1 reizi mēnesī. |
| Penicilamīns(150 un 300 mg kapsulas); kurenils (250 mg tabletes) | Kolagēna sintēzes nomākums, I tipa T-palīga šūnu un B-limfocītu aktivitātes kavēšana, CEC iznīcināšana | Augsta RA klīniskā un laboratoriskā aktivitāte | Sākotnējā deva 250 mg / dienā ar pakāpenisku palielināšanu līdz 500–1000 mg / dienā; uzturošā deva - 150–250 mg / dienā | Izsitumi uz ādas, dispepsija, holestātisks hepatīts, mielosupresija | Asins un urīna vispārējā klīniskā pārbaude 1 reizi 2 nedēļās. pirmajos 6 mēnešos, pēc tam 1 reizi mēnesī; transamināzes 1 reizi 3 mēnešos. |
| Metotreksāts(2,5 mg tabletes, 5 mg ampulas) | Folijskābes antagonists; kavē T un B limfocītu proliferāciju, antivielu un patogēnu imūno kompleksu veidošanos | RA ar sistēmiskām izpausmēm, augsta RA aktivitāte, citu pamata līdzekļu zemā efektivitāte | 7,5-25 mg nedēļā uz os | Mielosupresija, aknu bojājumi (fibroze), plaušas (infiltrāti, fibroze), hroniskas infekcijas perēkļu aktivizēšana | Pirms ārstēšanas uzsākšanas - hroniskas infekcijas perēkļu sanitārija, plaušu rentgenogrāfija; vispārējs klīniskais asins tests (kreatinīns, transamināzes) katru mēnesi pirmos 6 mēnešus. |
| Azatioprīns, imirāns(50 mg tabletes) | T un B limfocītu proliferācijas aktivitātes kavēšana | RA ar sistēmiskām izpausmēm | 150 mg / dienā, uzturošā deva - 50 mg / dienā | Mielosupresija, hroniskas infekcijas perēkļu aktivizēšana | Pirms ārstēšanas uzsākšanas - hroniskas infekcijas perēkļu sanitārija; vispārējā klīniskā asins analīze 1 reizi 2 nedēļās, pēc tam ik pēc 1-3 mēnešiem. |
| Ciklofosfamīds(200 mg ampulas) endoksāns- tabletes pa 50 mg | RA ar sistēmiskām izpausmēm (vaskulīts, nefropātija) | 200 mg IM 2–3 reizes nedēļā līdz kopējai devai 6–8 g vienā kursā; kombinēta pulsa terapija; endoksāna devā 100-150 mg / dienā, uzturošā deva - 50 mg / dienā | Hemorāģisks cistīts, mielosupresija, hroniskas infekcijas perēkļu aktivizēšana | Pirms ārstēšanas uzsākšanas - hroniskas infekcijas perēkļu sanitārija; asiņu un urīna vispārējā klīniskā pārbaude 1 reizi 2 nedēļās, pēc tam ik pēc 1-3 mēnešiem. | |
| Hlorobutīns(leukeran) - tabletes pa 2 un 5 mg | Alkilējoši citostatiski; veido alkilradikāļus ar DNS, RNS un olbaltumvielām, izjaucot to darbību; ir antiproliferatīva iedarbība | Augsta RA aktivitāte ar sistēmiskām izpausmēm, ģeneralizētu limfadenopātiju, splenomegāliju | 6-8 mg / dienā, uzturošā deva - 2–4 mg / dienā | Mielosupresija | Vispārējā klīniskā asins analīze 1 reizi 10-14 dienu laikā |
| Leflunomīds (arava) - tabletes pa 10, 20 un 100 mg | T-limfocītu DNS sintēzes kavēšana, IL-2 receptoru ekspresija, COX-2 kavēšana | Piesātinošā deva ir 100 mg vienlaikus pirmajās 3 dienās, pēc tam 20 (10) mg dienā; lieto kā monoterapiju vai kombinācijā ar metotreksātu | Pavājināta aknu darbība, mielosupresija, ādas nieze, čūlains stomatīts | Vispārējās klīniskās un bioķīmiskās asins analīzes (transamināzes, kreatinīns) 1 reizi 2 nedēļās. pirmajos 3 mēnešos, pēc tam ik pēc 1-3 mēnešiem. | |
| Remicade- 100 mg liofilizēta pulvera stikla flakonos | Pazemināta TNF-α funkcionālā aktivitāte | Smagi progresējoša RA gaita, citu pamata zāļu zemā efektivitāte | 3-5 mg / kg ķermeņa svara / pilieniņā; lieto kombinācijā ar metotreksātu | Alerģiskas sistēmiskas reakcijas, hipertermija, infekcijas procesu aktivizēšana, ieskaitot tuberkulozi | Pirms ārstēšanas uzsākšanas - plaušu rentgenogrāfija, vispārēja asiņu un urīna klīniskā pārbaude; tad - pēc norādēm |
Pamata medikamentiem ir tieša ietekme uz slimības patoģenētiskajiem mehānismiem, saistībā ar kuriem to terapeitiskais efekts attīstās ne agrāk kā pēc 2-3 mēnešiem. no ārstēšanas sākuma un sasniedz maksimumu pēc 6-8 mēnešiem. nepārtraukta terapija. Klīniskajā praksē visbiežāk tiek izmantoti aminohinolīna atvasinājumi, zelta preparāti, D-penicilamīna, sulfanilamīda preparāti, imūnsupresanti no citostatiku grupas (metotreksāts, ciklofosfamīds, hlorobutīns utt.), Kā arī anticitokīna zāles. Vienas vai citas pamata narkotikas izvēle ir atkarīga no vairākiem subjektīviem un objektīviem faktoriem, un tai jābūt pēc iespējas individualizētai.
Hinolīna preparātus (delagilu, plaquenil) daudzi reimatologi izraksta sākotnējās reimatoīdā artrīta attīstības stadijās ar minimālu imūnsistēmas iekaisuma procesa aktivitāti. Šīs sērijas zāļu galvenie darbības mehānismi ir vājš imūnsupresīvs efekts imūnkompetentu šūnu aktivitātes kavēšanas, lizosomu membrānas stabilizācijas un proteolītisko enzīmu atbrīvošanās no lizosomām kavēšanas, brīvo radikāļu saistīšanās un to kaitīgās ietekmes uz saistaudiem samazināšanās, fagocitozes un fona sintēzes inhibīcijas un nomākšanas inhibīcijas un fagocitozozes neitralizācijas un nomākšanas fona un sintēzes dēļ, nomierināšanas un neitralizēšanas, kā arī sintēzes un neitralizēšanas un neirozas sintezes nomākuma dēļ. .
Lai arī monoterapija ar hinolīna zālēm nepalēnina locītavu bojājumu radioloģisko progresēšanu, tā kopumā ir diezgan efektīva, lai uzlabotu slimības ilgtermiņa prognozi.
Zāles delagil tiek ražotas 0,25 g tabletēs un 5 ml 5% šķīduma ampulās, plaquenil - 0,2 g tabletēs pirmajās 2-4 nedēļās. ārstēšanas laikā zāles tiek izrakstītas 1 tablete 2 reizes dienā, pēc tam viņi daudzus mēnešus pāriet uz ilgstošu terapiju ar devu 1 tablete naktī katru dienu. Ārstēšanas ar aminohinolīna savienojumiem sākotnējais efekts tiek novērtēts pēc 3–6 mēnešiem, bet maksimālais - pēc 6–12 mēnešiem. nepārtraukta terapija.
Šīs grupas narkotiku panesamība parasti ir laba, taču ir iespējamas nevēlamas reakcijas dispepsijas parādību veidā, niezoša ādareibonis, pārejoša leikopēnija (periodiski nepieciešams kontrolēt leikocītu skaitu perifērās asinīs), pigmentosa retinītu, zāļu nogulsnes radzenē (lai savlaicīgi atklātu šīs izmaiņas, reizi 3-4 mēnešos jākonsultējas ar okulistu). Relatīvās kontrindikācijas šo zāļu iecelšanai ir tīklenes bojājumi un perifēro asiņu šūnu sastāva izmaiņas (citopēnija).
Izvēlētie līdzekļi reimatoīdā artrīta pacientu ārstēšanā ir sulfanilamīdu grupas medikamenti (sulfasalazīns, salazopiridazīns), kuriem piemīt pretiekaisuma (sakarā ar prostaglandīnu un leikotriēnu sintēzes kavēšanu), antibakteriālas un imūnkorekcijas efekti (antivielu veidošanās kavēšana un Krievijas Federācijas veidošanās, kas izraisa zāļu klātbūtni sulfīdu inhibitoros. olbaltumvielu molekulās). Sulfasalazīns nomāc iekaisumu ātrāk nekā hinolīna zāles, kā arī palēnina slimības radioloģisko progresēšanu.
Šīs grupas preparāti ir pieejami tabletēs, pulveros un taisnās zarnas svecītēs ar 0,5 g aktīvās vielas. Sākotnējā sulfasalazīna, salazopiridazīna deva ir 2 tabletes dienā, vidējā terapeitiskā deva ir 2–3 g dienā. Klīniskais efekts, lietojot salazopreparātus, tiek novērtēts ne agrāk kā 3 mēnešus pēc ārstēšanas sākuma, bet maksimālais - pēc 8-12 mēnešiem. Blakusparādības, lietojot tās, attīstās pirmajos terapijas mēnešos 1/3 pacientu, visbiežāk tie ir dispepsijas simptomi, galvassāpes, reibonis, izsitumi uz ādas utt. Blakusparādību biežums samazinās, lēnām palielinot zāļu devu. Ja 4 mēnešu laikā nav klīniska efekta, nepieciešama citas pamata zāles iecelšana.
Zelta preparāti ir ļoti efektīvi reimatoīdā artrīta pacientu ārstēšanā, kas tiek izrakstīti neatkarīgi no iekaisuma procesa aktivitātes pakāpes slimības sākumā un bez sistēmiskiem bojājumiem. Neskatoties uz ilgstošo zelta sāļu lietošanas pieredzi, to farmakoloģiskās iedarbības mehānismi nav pilnībā izprotami.
Ir zināms, ka zelts uzkrājas mononukleāro fagocītu sistēmas un sinoviālās membrānas šūnās, kur makrofāgu monocītu un neitrofilu funkcionālā aktivitāte var saglabāties un ilgstoši kavēties. Turklāt zelta preparātiem ir inhibējoša iedarbība uz pārmērīgu imūnglobulīnu un RF veidošanos, enzīmu aktivitāti un redoksa procesiem šūnās, kas noved pie imūno iekaisuma reakciju nomākšanas.
Tauredon ir ūdenī šķīstošs zelta preparāts, kas ir pieejams 0,5 ml ampulās, kas satur 10 mg (Tauredon 10), 20 mg (Tauredon 20) un 50 mg nātrija aurotiomilāta (Tauredon 50). Saskaņā ar zelta preparātu farmakokinētiku aurooterapija sākas ar izmēģinājuma fāzi (tolerances noteikšana, devas izvēle, sākot ar nelielu koncentrāciju), kam seko pāreja uz piesātinājuma fāzi un pēc tam uz uzturošās devas iecelšanu, kas nodrošina stabilu zelta līmeni ķermeņa audos.
Terapija sākas ar divām tauredona injekcijām nedēļā. No 1. līdz 3. injekcijai ievada 10 mg zāļu (Tauredon 10), no 4. līdz 6. injekcijai - 20 mg zāļu (Tauredon 20). Sākot no 7. injekcijas, 2 reizes nedēļā ievada vai nu 50 mg tauredona (Tauredon 50), vai vienu reizi nedēļā - 100 mg (2 ampulas Tauredon 50). Šī deva jāsaglabā, līdz tiek sasniegts klīniskais efekts, taču nepārsniedz kopējo nātrija aurotiomilāta devu 1,6–2,0 g. Ja, sasniedzot šo devu, nav klīnisku efektu, ārstēšanu parasti pārtrauc.
Klīniskas iedarbības gadījumā uzturošās terapijas mēneša deva ir 100 mg nātrija aurotiomalāta vienā injekcijā (2 ampulas Tauredon 50) vai 50 mg reizi 2 nedēļās. Šī ārstēšana var ilgt mēnešus un gadus, atkarībā no klīniskās efektivitātes.
Krioterapijas efekts parasti rodas pēc 6-8 nedēļām. ārstēšana. 20-30% pacientu ir iespējama toksiska iedarbība: dažādas dermatīta formas, stomatīts, trombocitopēnija, leikopēnija, anēmija; dažos gadījumos traucēta aknu darbība, holestāze, pankreatīta simptomi, matu izkrišana, jutība pret gaismu, akūts intersticiāls nefrīts un citi, kam, izrakstot šīs zāles, nepieciešama obligāta medicīniska uzraudzība.
Kontrindikācijas šāda veida terapijas iecelšanai ir reimatoīdā artrīta artikulārā-viscerālā forma ar vaskulīta, citopēniskā sindroma, aknu un nieru bojājumiem. Zelta sāļus nedrīkst lietot arī grūtniecības un zīdīšanas laikā, kā arī vienlaikus ar D-penicilamīna un hinolīna preparātiem.
D-penicilamīns kā pamata līdzeklis reimatoīdā artrīta ārstēšanai blakusparādību dēļ pašlaik tiek izmantots retāk.
Zāles darbības mehānisms ir saistīts ar kolagēna sintēzes nomākšanu un attiecības starp tā šķīstošajām un nešķīstošajām frakcijām normalizēšanu, kā arī I tipa T-limfocītu un B-limfocītu aktivitātes kavēšanu. Zāļu ietekmē reimatoīdā artrīta pacientu asinīs samazinās RF titrs, kā arī IgG un IgM saturs.
Saskaņā ar klīnisko efektivitāti D-penicilamīns nav zemāks par zelta preparātiem, tas ir pieejams 150 mg un 300 mg kapsulās un 250 mg tabletēs. Sākotnējā dienas deva ir 250 mg, pēc tam palielinās līdz 750 mg, un, panākot terapeitisko efektu, tā samazinās līdz uzturošai (150–250 mg / dienā), kas saglabājas daudzus mēnešus vai gadus. Nepietiekama klīniskā efekta un labas zāļu panesamības gadījumā devu var palielināt līdz 500-1000 mg / dienā. Sākotnējais D-penicilamīna terapeitiskais efekts tiek novērtēts pēc 2-3 mēnešiem, pilnīgs - pēc 6-8 mēnešiem. no ārstēšanas sākuma.
D-penicilamīna blakusparādības, kas rodas 10–15% pacientu, ietver ādas izsitumu parādīšanos, dispepsiskus traucējumus, holestātisku hepatītu, myasthenia gravis, polimiozītu, plaušu fibrozi, leikopēnijas un trombocitopēnijas attīstību. Īpaša D-penicilamīna izpausme tiek uzskatīta par garšas izmaiņām līdz pat garšas zaudēšanai. Potenciāli bīstama komplikācija ir nieru bojājumi, kas izpaužas ar proteīnūriju un hematūriju, kā arī ar Goodpasture sindromu.
Tas attiecas arī uz pamata liela grupa citostatiski imūnsupresanti ar augstu terapeitisko indeksu. Indikācijas to lietošanai ir ātri progresējoši reimatoīdā artrīta varianti ar sistēmiskām izpausmēm, citu pamata zāļu nepanesamību vai nepietiekamu efektivitāti. Citostatiku darbības mehānisms ir inhibēt autoimūnas reakcijas, kavējot citokīnu veidošanos un sekrēciju un to saistīšanos ar specifiskiem receptoriem, kavējot T-limfocītu proliferāciju IL-2 un limfocītiskā augšanas faktora ražošanas nomākšanas dēļ, kā arī autoantivielu un imūno kompleksu veidošanās nomākšanu. Citotoksisko zāļu pretiekaisuma iedarbība tiek panākta, stabilizējot lizosomu membrānas un kavējot proteolītisko enzīmu izdalīšanos.
Visbiežāk iekšā ārstējot reimatoīdo artrītu Tiek izmantots metotreksāts, kas ir folijskābes antagonists un nepieciešams DNS un RNS sintēzei. Vēl viens metotreksāta pielietošanas punkts ir proteolītisko enzīmu (kolagenazes un stromelizīna) ražošanas kavēšana, kam ir svarīga loma locītavu iznīcināšanā reimatoīdā artrīta gadījumā. Zālēm ir vislabvēlīgākā efektivitātes / toksicitātes attiecība, kas ļauj mums to uzskatīt par "zelta standartu" reimatoīdā artrīta farmakoterapijai. Neskaitāmi klīniskie pētījumi liecina, ka, lietojot metotreksātu, klīniskā uzlabošanās notiek daudz ātrāk nekā tad, ja to ārstē ar citām pamata zālēm, un tai ir skaidra devas atkarība.
Sākotnējā metotreksāta deva ir vidēji 7,5 mg nedēļā, bet gados vecākiem cilvēkiem - 5 mg nedēļā. 4-6 nedēļu laikā. tiek novērtēta zāļu panesamība, un, ja nav blakusparādību, metotreksāta devu pakāpeniski palielina par 2,5 mg nedēļā līdz maksimāli pieļaujamajai (vidēji 12,5-15 mg nedēļā, bet ne vairāk kā 25 mg nedēļā). Sakarā ar iespējamu lielu zāļu devu nepanesamību ieteicams to izrakstīt frakcionēti no rīta un vakara stundās.
Relatīvās kontrindikācijas metotreksāta iecelšanai ir aknu slimības, nozīmīgi nieru darbības traucējumi, plaušu slimības un alkohola lietošana.
Citas zāles no antimetabolītu grupas (azatioprīns, imirāns) tiek parakstītas devā 150 mg / dienā (terapeitiskā deva) ar pāreju uz uzturošo devu (50 mg / dienā), kad tiek sasniegts reimatoīdā artrīta klīnisks un laboratorisks uzlabojums vai remisija.
Ja pacientiem ar reimatoīdo artrītu ir vaskulīta un nieru bojājuma pazīmes, ieteicams izrakstīt ciklofosfamīdu, kas pieder alkilējošo citostatisko līdzekļu grupai. Zāles tiek izrakstītas intramuskulāri pa 200 mg 2-3 reizes nedēļā līdz kopējai devai 6-8 g vienā kursā. Ārstēšanas laikā ar ciklofosfamīdu ieteicams dzert smagu dzērienu saistībā ar iespējamo hemorāģiskā cistīta attīstību. Ir iespējams izrakstīt ciklofosfamīda (endoksāna zāles) perorālo formu dienas devā 100-150 mg, uzturošā deva ir 50 mg dienā.
Ja pacientiem ar reimatoīdo artrītu ir ģeneralizēta limfadenopātija, hepato- un splenomegālija, ieteicams parakstīt hlorbutīnu (leikurānu), kam ir izteikta antiproliferatīva iedarbība. Zāles tiek parakstītas 6-8 mg dienā 3-4 devās, kam seko pāreja uz uzturošajām devām (2-4 mg dienā).
Citostatiskām zālēm ir skaidra imūnsupresīva iedarbība, tādējādi nodrošinot adekvātu kontroli pār slimības gaitu. Tomēr ilgstošu citostatisko terapiju bieži pavada dažādas blakusparādības, no kurām galvenās ir izmaiņas perifēro asiņu sastāvā (leiko- un trombocitopēnija, agranulocitoze), organisma pretestības samazināšanās pret infekcijām, kas var izraisīt pneimonijas, piodermijas attīstību, hroniskas infekcijas perēkļu saasināšanos utt. Ar leikopēnijas attīstību zāles uz laiku (līdz tiek atjaunots leikocītu skaits) tiek atceltas ar sekojošu terapeitiskās devas korekciju.
Pēdējos gados pretreimatisma terapijas arsenālā ir parādījies jauns pamata medikaments - leflunomīds (Arava). Šo zāļu darbības mehānisms ir nomāc aktivizēto T-limfocītu proliferējošo aktivitāti, kavē pretiekaisuma citokīnu un antivielu, kodola faktora NF-kB, sintēzi, aktivizējot gēnus, kas kodē pretiekaisuma mediatoru sintēzi, COX-2 nomākumu, kā arī palielina TGF-r faktora veidošanos. bloķējot Thl izplatīšanos. Leflunomīda eliminācijas pusperiods caur kuņģa-zarnu traktu ir no 14 līdz 18 dienām, galvenie izdalīšanās ceļi ir caur nierēm un kuņģa-zarnu traktu.
Ārstēšana ar leflunomīdu sākas ar tā uzņemšanu 100 mg devā 3 dienas, kā uzturošo devu ieteicams lietot 20 mg dienā. Ja parādās neiecietības reakcijas (nieze utt.), Leflunomīda devu var samazināt līdz 10 mg dienā. Zāļu darbība sākas diezgan ātri (4-6 nedēļas pēc ievadīšanas sākuma), ko papildina ievērojams iekaisuma aktivitātes samazināšanās. Zāļu pamatiedarbība pakāpeniski palielinās 4-6 mēnešu laikā, par ko liecina Krievijas Federācijas titra samazināšanās, RA ekstraartikulāro izpausmju smagums un skaits, kā arī radioloģiskās progresēšanas ātruma palēnināšanās. Ir pierādījumi par labu metotreksāta un araba kombinētās lietošanas klīniskajai iedarbībai.
Blakusparādības, lietojot aravu, ir saistītas ar kuņģa un zarnu trakta izpausmju attīstību (slikta dūša, gastralģija, caureja, vēdera uzpūšanās, transamināžu palielināšanās), ādas niezi, izsitumus, alopēciju, kā arī hematoloģiskus traucējumus (leikopēnija, eozinofilija). Attīstoties nevēlamām reakcijām, ir iespējama īslaicīga zāļu devas samazināšana, ārstēšanas pārtraukšana, kas neietekmē terapijas kopējo efektivitāti. Kontrindikācijas leflunomīda lietošanai ir aknu slimības, citopēnijas sindroms, kā arī rifampicīna lietošana, kas izraisa leflunomīda koncentrācijas palielināšanos asins plazmā.
Sakarā ar to, ka reimatoīdā artrīta monoterapija ar pamata zālēm ne vienmēr ir efektīva, tiek plaši pētīts jautājums par iespēju izmantot kombinētu terapiju ar vairākiem pamata līdzekļiem. Visizpētītākās kombinācijas ir metotreksāts un sulfasalazīns, metotreksāts un delagils, metotreksāts, sulfasalazīns un delagils utt. Daudzsološāks RA ārstēšanas virziens ir kombinēta terapija ar metotreksātu (leflunomīdu) kombinācijā ar anticitokīniem (infliksimabu utt.).
Tajā pašā laikā klīniskajā praksē bieži sastopami reimatoīdā artrīta kursa ugunsizturīgi varianti, kad pat uz dažādu pamata zāļu kombināciju fona, ko lieto pacientiem, saglabājas augsta slimības klīniskā un laboratoriskā aktivitāte un tiek novērota strauja locītavu iznīcināšanas progresēšana.
Ugunsizturīgi ir jāuzskata par šādu reimatoīdā artrīta kursa variantu, ja trūkst efektu no iepriekš lietotām (vismaz 6 mēnešiem) trīs vai vairāk pamata zālēm vai atceļ toksicitātes dēļ, kā arī pastāvīgas ilgstoša iekaisuma procesa pazīmes (sāpīgums un pietūkums), kas ir 6 vai vairāk locītavas.
Efekta trūkums tiek izteikts negatīvajā klīniskajā dinamikā (artikulārā indeksa saglabāšana vai palielināšanās, sāpīgo un pietūkušo locītavu skaits) un slimības aktivitātes laboratoriskajos rādītājos (augsts ESR, CRP, sialīnskābes, fibrinogēns, cirkulējošie imūno kompleksi), kaulu izmaiņu progresēšanā skartajās locītavās atbilstoši radioloģiskajam dati, jaunu parādīšanās vai esošo iekšējo bojājumu progresēšana. Šādos gadījumos tiek parādīts, ka reimatoīdā artrīta ārstēšanas intensificēšanas programmām seko pamata terapijas atlase. Ir pieejamas šādas ārstēšanas iespējas.
Pirmā līmeņa intensifikācijas programmas ir paredzētas pacientiem ar reimatoīdo artrītu, kuriem ir augsta slimības klīniskā un laboratoriskā aktivitāte un nav pamata terapijas efekta ar pamata zālēm:
- pulsa terapija ar metilprednizolonu: 1000 mg / dienā intravenozi 150 ml 0,9% izotoniska NaCl šķīduma 3 dienas pēc kārtas; Tiek veikti 3 kursi ar intervālu 1 mēnesis;
- kombinēta pulsa terapija ar metilprednizolonu un ciklofosfamīdu: 1000 mg ciklofosfamīda intravenozi 400 ml 0,9% izotoniska NaCl šķīduma un 1000 mg metilprednizolona intravenozi 150 ml 0,9% izotoniska NaCl šķīduma terapijas pirmajā dienā, otrajā dienā. un trešais - 1000 mg metilprednizolona intravenozi; Tiek veikti 3 kursi ar intervālu 1 mēnesis;
- kombinēta pulsa terapija ar metotreksātu un metilprednizolonu: 50 mg metotreksāta intravenozi 250 ml 0,9% izotoniska NaCl šķīduma un 1000 mg metilprednizolona intravenozi 150 ml 0,9% izotoniska NaCl šķīduma; infūzijas tiek veiktas vienu reizi nedēļā, 3 ievadīšanas reizes kursā.
II līmeņa pastiprināšanas programma tiek noteikta reimatoīdā artrīta pacientiem ar augstu reimatoīdā artrīta klīnisko un laboratorisko aktivitāti, standarta ārstēšanas metožu ietekmes trūkumu un iepriekš veikto I līmeņa pastiprināšanas programmu nepietiekamu efektivitāti (vai efekta trūkumu) (ugunsizturīgs reimatoīdais artrīts). Kombinēta citostatiskā terapija saskaņā ar CVP programmu: 600 mg ciklofosfamīda intravenozi 400 ml 0,9% izotoniska NaCl šķīduma 5 dienas pēc kārtas; 1,5 mg vinkristīna intravenozi 400 ml 0,9% izotoniska NaCl programmas pirmajā dienā; prednizonu devā 60 mg / dienā 5 dienas, kam seko devas samazināšana; Tiek veikti 3-5 kursi ar intervālu 21 diena.
Intensifikācijas programmu izmantošanas rezultāti pacientiem ar reimatoīdo artrītu norāda uz šādas terapijas izteiktu klīnisko efektu līdz pat slimības ilgstošas \u200b\u200bremisijas attīstībai. Kontrindikācijas to izrakstīšanai ir II un vairāk pakāpes asinsrites mazspēja, II un vairāk pakāpes elpošanas mazspēja, kompensēts cukura diabēts, nieru bojājumi ar II pakāpes un augstākas pakāpes hroniskas nieru mazspējas attīstību, toksiski vai infekciozi aknu bojājumi, hroniskas infekcijas perēkļu klātbūtne.
Pavisam jauns virziens RA ārstēšanā ir anticitokīnu terapija, kuras pamatā ir pilnīgi jaunas zāļu grupas, kuras tiek sauktas par “bioloģiskiem” līdzekļiem (“bioloģiskiem” līdzekļiem), lietošana. Šo zāļu galvenais darbības mehānisms ir pretiekaisuma citokīnu un, pirmkārt, TNF-α un IL-1β sintēzes kavēšana, kam, kā jau minēts, ir būtiska loma slimības imunopatoģenēzē.
Pašlaik zem ārstējot reimatoīdo artrītu izmantojiet 3 grupas anticitokīnu grupas zāles: himēriskas (cilvēka peles) monoklonālas antivielas (MKAT) pret TNF-α - infliksimabu (remikade), rekombinantu šķīstošu TNF-α receptoru - etanerceptu un rekombinantu šķīstošu antagonistu IL-iβ - Anakinra.
Remicade bija pirmās zāles šajā grupā, ko ieviesa klīniskajā praksē.
Sākotnējā remicade vienreizēja deva pacientiem ar reimatoīdo artrītu ir 3-5 mg / kg ķermeņa svara, pēc tam zāles tiek ievadītas tajā pašā devā pēc 2 nedēļām. un 6 nedēļas pēc pirmās injekcijas, pēc tam ik pēc 8 nedēļām. Zāles ievada intravenozi vismaz 2 stundas ar ātrumu ne vairāk kā 2 ml / min, izmantojot infūzijas sistēmu ar iebūvētu sterilu filtru, kas nesatur pirogēnus un ar zemu olbaltumvielu saistīšanas aktivitāti. Ārstēšana ar pārtaisīšanu tiek veikta vienlaikus ar metotreksāta lietošanu devā 7,5–10 mg nedēļā, jo tika konstatēts šo zāļu sinerģiskais efekts, kas var būt saistīts ar metotreksāta spēju samazināt himēriskā MKAT imunogenitāti.
Pētījumu rezultāti norāda, ka uz remicade terapijas fona ir izteikta pozitīva rādītāju dinamika, kas atspoguļo artikulārā sindroma aktivitāti (iekaisušo locītavu skaits, sāpju skaits, ESR, C-reaktīvais proteīns utt.), Un maksimālais efekts var rasties pēc pirmās zāļu infūzija. Ļoti svarīgs ir konstatētais fakts, ka locītavu reimatoīdā artrīta pacientiem nav locītavu radiācijas progresēšanas radioloģiskas progresēšanas uz 2 gadu terapijas ar remikade pamata.
Vadošo pasaules reimatologu grupa ir izstrādājusi provizoriskas indikācijas un kontrindikācijas Remicade terapijas veikšanai pacientiem ar reimatoīdo artrītu. Jo īpaši norādes par zāļu lietošanu ir šādas: nav ietekmes uz ārstēšanas fona ar metotreksātu ar vidējo devu 15 mg nedēļā 3 mēnešus, nepieciešamība samazināt glikokortikoīdu devu un kontrindikāciju klātbūtne metotreksāta iecelšanai.
Remicade ir kontrindicēts pacientiem ar reimatoīdo artrītu ar smagām infekciozām komplikācijām (sepsi, abscesu, tuberkulozi un citām oportūnistiskām infekcijām), ļaundabīgām jaunveidojumiem, kā arī, ja anamnēzē ir paaugstinātas jutības reakcijas pret infliksimabu. Dažiem reimatoīdā artrīta pacientiem ar remicade ārstēšanu ir iespējams paaugstināt DNS antivielu līmeni. Tajā pašā laikā daudzu gadu kontrolētu pētījumu rezultātu analīze neatklāja ievērojamu komplikāciju, piemēram, pēkšņas nāves, autoimūnu slimību un ļaundabīgu jaunveidojumu, biežuma palielināšanos pacientiem, kuri tika ārstēti ar remikade, salīdzinot ar pacientiem, kuri saņēma placebo ar anticitokīnu terapiju.
Pēdējos gados reimatoīdā artrīta ārstēšanā tiek izmantots medikaments artrofons, kas ir afinitātes attīrītas (homeopātisko atšķaidījumu C12, SZO un C200 maisījums) antivielas pret cilvēka TNF-α.
Arthrofoon piemīt pretiekaisuma un pretsāpju iedarbība, savukārt ir pierādīta tā spēja samazināt TNF-α, citu pretiekaisuma mediatoru un endotēlija augšanas faktoru koncentrāciju plazmā ar reimatoīdo artrītu. Arthrofoon tiek izrakstīts gan kā reimatoīdā artrīta kompleksās terapijas variants NPL un pamata zāļu darbības pastiprināšanai, gan kā pretiekaisuma līdzeklis, piemēram, ja pacientam rodas NPL gastropātija. Ar augstu (vidēju) reimatoīdā artrīta aktivitātes pakāpi artrofonu ievada devā 8 tabletes dienā sublingvāli (2 tabletes uz 4 devām), ar zemu aktivitāti, kā arī, lai uzturētu remisiju - 4 tabletes dienā. Ārstēšanas ilgums ir atkarīgs no slimības klīniskās formas un parasti ir 6 mēneši. un vairāk. Blakusparādības, lietojot artrofonu, nav reģistrētas.
Daudzsološa reimatoīdā artrīta ārstēšana ir arī sistēmisku enzīmu terapijas zāļu (vobenzīma, flonozīma utt.) lietošana. Ir pierādīts, ka hidrolītiskie fermenti modulē pretiekaisuma citokīnu (IL-1β, TNF-α, IL-6, IL-8 uc) aktivitāti gan tāpēc, ka tiek ietekmēta mononukleāro šūnu funkcionālā aktivitāte, gan citokīnu receptoru ekspresijas samazināšanās dēļ uz šūnām - mērķus, tādējādi atbalstot to fizioloģisko nolasījumu (t.i., desquamation). Turklāt fermenti samazina dažādu klašu adhēzijas molekulu (selektīni, integrīni utt.) Aktivitāti, kurām ir nozīmīga loma reimatoīdā artrīta imunopatoģenēzē.
Mūsu pašu pētījumu rezultāti norāda, ka pacientiem ar reimatoīdo artrītu, vienlaikus lietojot sistēmiskas enzīmu terapijas zāles, ievērojami samazinās rīta stīvuma ilgums, samazinās Ritchie un Lee indeksi, kā arī ESR, akūtas iekaisuma fāzes olbaltumvielu un CEC līmenis.
Ir arī svarīgi, lai jau 7-10 dienas pēc zāļu lietošanas tiktu novērota slimību iekaisuma aktivitātes samazināšanās, kas ļauj samazināt NPL devu un samazināt NPL izraisītas gastropātijas risku. Labs terapeitiskais efekts tika novērots ar rezistentām reimatoīdā artrīta formām, ieskaitot pastāvīgu reimatoīdā sinovīta nomākšanu.
Sistēmiskās enzīmu terapijas lietošana kombinācijā ar pamata zālēm ir ieteicama pacientiem ar paaugstinātu reimatoīdā artrīta aktivitāti, īpaši ar strauji progresējošu plūsmas modeli, pacientiem ar vairākiem viscerālajiem bojājumiem, ar rezistentām slimību formām, lai samazinātu izmantoto NPL devu, kā arī kā izvēles metodi sliktas tolerances vai citostatisko līdzekļu efektivitātes trūkums. Turklāt wobenzym vai flonozīmu (monoterapijas variantā) var ordinēt pacientiem ar RA, kuriem perifērisko asiņu esošo izmaiņu dēļ ir kontrindikācijas imūnsupresīvai terapijai (smags anēmisks sindroms, dažāda smaguma citopēnija utt.).
Ar augstu reimatoīdā artrīta aktivitāti Wobenzym tiek parakstīts pa 21-30 tabletēm dienā, pakāpeniski samazinot devu līdz uzturošajai devai (5 tabletes 3 reizes dienā). Ilgstoši lietojot, flogenzīmu ieteicams lietot 6-9 tabletes dienā. Narkotikas jālieto 30–40 minūtes pirms ēšanas, dzerot 200–250 ml ūdens.
Reimatoīdā artrīta smagu variantu kompleksajā terapijā svarīgu vietu ieņem ekstrakorporālās detoksikācijas metodes: plazmaferēze, hemosorbcija, krioplazmosorbcija utt. Šo metožu pielietošana ir balstīta uz iespēju noņemt pretiekaisuma citokīnus un prostaglandīnus, patogēnos imūno kompleksus un autoantivielas no sistēmas, kas noved pie sistēmas antivielām. mononukleāros fagocītus un veicina endogēnās fagocitozes stimulēšanu. Indikācijas plazmasferēzes iecelšanai ir reimatoīdā artrīta sistēmiskas izpausmes (vaskulīts, glomerulonefrīts, polineuropatija), augsta imūnsistēmas procesa aktivitāte, strauji progresējoša slimības gaita, terapijas nepietiekama efektivitāte utt.
Hemosorbcija - asins perfūzija caur hemosorbentu - arī šobrīd tiek izmantota aktīva reimatoīdā artrīta gadījumos, kad nepietiekama pretiekaisuma un imūnsupresīvās terapijas efektivitāte ir atkarīga no steroīdiem, vienlaikus ņemot lielas kortikosteroīdu devas, rezistenci pret steroīdiem utt. Plazmaferēzes un hemosorbcijas operācijas tiek veiktas ar 3-4 dienu intervālu. 3-4 operācijas vienā kursā.
Vietējā terapija. RA kompleksajā terapijā tiek plaši izmantoti vietējie efekti, īpaši ar slimības locītavu formu.
Reimatoīdā artrīta papildterapija ietver:
- intraartikulāra zāļu ievadīšana: diprospan - 1 ml plecā un ceļa locītavas, 0,5 ml - elkoņa, plaukstas un potītes locītavās, 0,1–0,2 ml - roku un kāju mazajās locītavās; kenalog-40, depomedrol ievada devā 10-80 mg, atkarībā no locītavu lieluma;
- dimeksīda un NPL pielietojums: skarto locītavu zonā 50% dimeksīda (DMSO) šķīduma atsevišķi vai kombinācijā ar analginu (0,5 g), heparīnu (5000 gab.), aminofilīnu (1 ml 24% šķīduma), diprospanu (1 ml), nikotīnskābe (1 ml) katru dienu 30-60 minūtes, 8-10 procedūras vienā ārstēšanas kursā; NPL ziežu, želeju, krēmu veidā (gala gēls, fastum gēls, diklofe-nakol utt.) Uz skarto locītavu zonas;
- fizioterapija, vingrošanas terapija un spa procedūra: locītavu ultravioletais starojums; hidrokortizona fonoforēze; ultra- un īpaši augstfrekvenču elektromagnētiskie lauki; magnētiskā lāzera terapija; parafīna un ozokeritoterapija; Masāža fizioterapijas vingrinājumi; spa procedūra.
Lai nomāktu reimatoīdā sinovīta aktivitāti, tiek izmantota GCS intraartikulāra ievadīšana, dodot priekšroku depo preparātiem, no kuriem visefektīvākais ir diprospan. Zāles deva ir atkarīga no skartās locītavas lieluma. Atkārtotas injekcijas vienā un tajā pašā locītavā nav ieteicamas biežāk kā 1 reizi 3 mēnešos. Biežāku injekciju nepieciešamība var norādīt uz pamata terapijas zemo efektivitāti.
Svarīga reimatoīdā artrīta ārstēšanas sastāvdaļa ir fizioterapijas vingrinājumi, kā arī dažādas fizioterapeitiskās metodes, ko izmanto reimatoīdā artrīta zemai vai mērenai aktivitātei. Sanatorijas ārstēšana ir indicēta tikai pacientiem ar minimālu reimatoīdā artrīta aktivitāti vai remisijas stadijā.
Diēta Diētiskajam uzturam ir liela nozīme reimatoīdā artrīta pacientu kompleksā ārstēšanā. Ir zināms, ka izkraušana un uztura terapija noved pie labsajūtas uzlabošanās un slimības aktivitātes samazināšanās. Tika atzīmēta piena-dārzeņu, veģetārā uztura un diētas ar zemu enerģētisko vērtību pozitīvā ietekme uz reimatoīdā artrīta gaitu, vienlaikus uzlabojoties ne tikai klīniskajiem simptomiem, bet arī samazinoties slimības imūno-iekaisuma aktivitātei.
Diētiskā terapija reimatoīdā artrīta gadījumātas ir sadalīts divos veidos:
- ekskluzīva vai ierobežojoša terapija, kurā dažu veidu produkti tiek pilnībā izslēgti no uztura vai ir stingri ierobežoti;
- papildinoša diēta, kad pārtikai tiek pievienotas dažādas uzturvielas, ko sauc par pārtikas piedevām.
Pirmais diētas terapijas veids ir noņemt vai ierobežot noteiktu pārtikas produktu lietošanu. Jo īpaši kukurūza, kvieši, speķis (cūkgaļa), citrusaugļi, piens, auzu pārslu un rudzi bieži izraisa iekaisuma procesa saasināšanos. Graudaugu kaitīgā sastāvdaļa ir blīva, veidojas no glutenīniem un gliadīniem. Piens un piena produkti var izraisīt arī reimatoīdā procesa paasinājumu, kas izpaužas kā paaugstinātas sāpes locītavās, rīta stīvums un iekaisuma pārmaiņu palielināšanās locītavās.
Balstoties uz iepriekš minēto, šai pacientu grupai tika izstrādāti īpaši diētu veidi. Viens no tiem ir Donga diēta, kas nesatur ķīmiskas piedevas, konservantus, citrusaugļus, sarkano gaļu, garšaugus un piena produktus. Liela interese ir eskimosu diēta, kuras vidū reimatoīdais artrīts praktiski netiek reģistrēts. Eskimosu uzturā pārsvarā ir zivis, zivju eļļa; krasi ierobežots dzīvnieku tauku un piena produktu patēriņš. Skandināvijas valstīs ir populāras piena un veģetārās diētas, kā arī tīri veģetāras diētas, kuras pacienti ievēro gadiem ilgi un atzīmē ievērojamu labsajūtas uzlabošanos. Veģetāro diētu, kas pārbaudīta pacientiem, var raksturot kā laktoveģetāru vai dārzeņu.
Somijā reimatoīdā artrīta pacientu ārstēšanā izmanto neapstrādātu dārzeņu diētu, kas bagātināta ar laktobacilliem un nesatur dzīvnieku produktus, rafinētus produktus un sāli. Lielākā daļa pārtikas produkti pakļauta mērcēšanai, dīgšanai (sēklas, graudi), fermentācijai un apstrādei. Uzturā ir iekļauti makro un mikroelementi: dzelzs, cinks, C, E vitamīni un niacīns. Efektīvi un 7-10 dienu gari badošanās un uztura terapijas kursi, kam seko pāreja uz veģetāro diētu. Lai nodrošinātu pacientus ar pietiekamu daudzumu ūdens un mikroelementu, tiek izrakstīta tēja no garšaugiem un dzērieni no augļiem un dārzeņiem (burkāns, bumbieris, jaukti dārzeņi utt.).
Tiek izmantota arī pretiekaisuma hipoalerģiska diēta, kas ietver barības vielu kompleksu, kas palielina pacientu narkotiku ārstēšanas efektu. Diētu raksturo fizioloģiska olbaltumvielu kvota ar vienādu dzīvnieku un augu izcelsmes olbaltumvielu saturu, pietiekamas neaizvietojamās aminoskābes; dzīvnieka ierobežošana un augu tauku satura palielināšana proporcijā 1,2: 1, bagātināšana ar polinepiesātinātajām taukskābēm; ogļhidrātu fizioloģiskā kvota ar viegli sagremojamo (mono-, disaharīdu) īpatsvara samazināšanos. Diētas terapijas ilgums ir no 35 līdz 40 dienām, ieteicams pacientiem, kuri lieto gan NPL, gan pamata zāles.
Reimatoīdā artrīta ķirurģiskas ārstēšanas metodes
Reimatoīdā artrīta pacientu ārstēšanai ar smagām locītavu deformācijām pašlaik plaši izmanto sinovektomiju, artrodesis, artroplastiku, skartās locītavas rezekciju ar sekojošām endoprotezēšanas metodēm u.c.
Sinovektomija (locītavas iekaisušās sinoviālās membrānas noņemšana) ir indicēta pacientiem ar reimatoīdo artrītu ar konservatīvas terapijas neefektivitāti, galvenokārt ar atkārtotu lielo locītavu sinovītu.
Artrodēze - locītavas mākslīga slēgšana fizioloģiski izdevīgā stāvoklī. Pēc operācijas attīstās pilnīga kaulu ankiloze un tiek izvadīts vietējais iekaisuma process. Pašlaik šī operācija tiek veikta diezgan reti.
Artroplastika - jaunas locītavas izveidošana uz iznīcināto pamata, izmantojot bioloģiskos vai aloplastiskos spilventiņus, lai novērstu ankilozi. Šo operāciju biežāk veic ar bojājumiem. elkoņa locītava krasi pārkāpjot visas locītavas un ekstremitāšu funkcijas kopumā.
Locītavu (gūžas, ceļa, roku mazo locītavu) endoprotezēšana - iznīcinātu locītavu aizstāšana ar mākslīgām locītavām, kas izgatavotas no ķermenim inertajiem materiāliem. Jo īpaši norādes uz artroplastiku gūžas locītava ir augšstilba kaula galvas aseptiska nekroze, reimatoīdais koksartrīts (III vai IV rentgena stadija) ar stiprām sāpēm un strauji samazinātu balsta un motora funkcijas ekstremitāšu.
Pēdējos gados plaši tiek izmantota arī roku un kāju deformāciju ķirurģiska ārstēšana. Kontrindikācijas ķirurģiskai ārstēšanai ir vispārēji augsta slimības aktivitāte, smags viscerīts, amiloidoze, kā arī strutainas infekcijas perēkļu klātbūtne.
Kā ortopēdisks palīglīdzeklis pacientiem ar reimatoīdo artrītu tiek izmantotas arī ortozes - īpašas no termoplastikas izgatavotas ierīces, kuras nēsā miega laikā un notur locītavu pareizajā stāvoklī.
Locītavu slimības
V.I. Mazurovs
Reimatoīdais artrīts - hronisks autoimūns iekaisums saistaudi ar dominējošu locītavu bojājumu kā erozīvi-destruktīvi progresējošu poliartrītu. Šajā rakstā mēs sīki izpētīsim jautājumus par slimības ārstēšanu un izpausmēm dažādos posmos. Īpaša uzmanība jāpievērš jautājumam par to, kā ārstēt reimatoīdo artrītu. tautas līdzekļiem.
Slimības simptomi reimatoīdais artrīts
Galvenie slimības sindromi:
- imūnpatoloģiski
- iekaisums
- sāpīgi.
Reimatoīdā artrīta simptomi
Agrīnākās slimības izpausmes ir:
rīta stīvums locītavās,
locītavu pietūkums, kas ilgst vairāk nekā 1,5 mēnešus,
plaukstu locītavu sakāves simetrija kā reimatoīdā artrīta simptoms;
strauja reģionālās muskuļu atrofijas attīstība kā reimatoīdā artrīta simptoms,
zemādas reģionālo mezgliņu klātbūtne,
a un y-globulīnu satura palielināšanās asins serumā,
imūnglobulīnu klātbūtne serumā,
rF vai fagocītu klātbūtne asins serumā vai sinoviālajā serumā,
paaugstināta citoloģisko enzīmu koncentrācija: skābā fosfatāze limfocītos un sārmainā fosfatāze neitrofilos, izteikta citoze sinoviālajā šķidrumā (vairāk nekā 12 000 šūnu 1 mm3),
histoloģiski atklātas izmaiņas: palielināta aptverošo sinoviālo šūnu proliferācija, villus hipertrofija, nekrozes perēkļi.
Vēla reimatoīdā artrīta izpausmes
Novēloti simptomi ir:
ilgstošs subfebrīla stāvoklis,
kopējais svara zudums
paaugstināts ESR,
radioloģiski nosakāma subhondrāla osteoporoze,
neliela izmēra čiekurveidīgo dziedzeru izmantošana,
pastāvīgas iekaisuma izmaiņas locītavās ar to deformācijas un kontraktūru attīstību.
Reimatoīdā artrīta pakāpes, formas un to simptomi
Sāpju intensitāte lielā mērā ir atkarīga no procesa aktivitātes pakāpes. Pašlaik slimība ir sadalīta 3 grādos.
Pirmās pakāpes slimības simptomi
Pirmā (zemā) aktivitātes pakāpe tiek diagnosticēta ar nemainīgu, kas rodas tikai ar kustību sāpēm locītavās, ko pavada rīta stīvums kas ilgst ne vairāk kā 1 stundu.Locītavu eksudatīvās izmaiņas nepastāv vai ir nenozīmīgas. Iekaisuma laboratoriskās pazīmes ir vāji izteiktas. ESR palielinājās līdz 20 mm / h. Mērenu gammaglobulinēmiju, reimatoīdo faktoru var noteikt tikai ar maziem atšķaidījumiem (1: 3; 1: 8).
Otrās pakāpes reimatoīdā artrīta pazīmes
Vidējo aktivitātes pakāpi raksturo pastāvīgas pastāvīgas sāpes locītavās, ko papildina rīta stīvums. Pēdējais var samazināties vakarā. Locītavās izteiktas eksudatīvas izmaiņas uz proliferācijas procesu fona. Tiek atzīmētas nozīmīgas izmaiņas asinīs. ESR palielinājās līdz 40 mm / h, smaga gammaglobulinēmija (22–23%). Reimatoīdais faktors tiek atklāts asinīs ar lielu tā atšķaidījumu (1:81; 1:64).
Trešās pakāpes reimatoīdā artrīta izpausmes
Šīs aktivitātes pakāpes simptomi izpaužas ar intensīvām pastāvīgām sāpēm locītavās, ko papildina stīvums visu dienu. Tiek atklātas viscerīta klīniskās izpausmes (pleirīts, miokardīts, neirīts). Iezīmētas eksudatīvas izmaiņas locītavās un asas asiņu iekaisuma reakcijas ar augstiem Krievijas Federācijas titriem.
Artrīta pazīmes remisijā
Remisija reimatoīdā artrīta gadījumā tiek diagnosticēta, ja nav locītavu sāpju un stīvuma. Kustības locītavās ir ierobežotas tikai proliferējošu procesu dēļ locītavās un periartikulāros audos pēc iepriekšējiem paasinājumiem. Iekaisuma laboratoriskie testi nedod patoloģiskas novirzes.
Slimības attīstības sarežģītība un slikti izprotamie mehānismi, daudzu sistēmu dalība patoloģiskā procesa veidošanā apgrūtina ārstēšanu.
Skeleta-muskuļu sistēmas funkcionālās nepietiekamības pakāpe reimatoīdā artrīta gadījumā
Ir 3 muskuļu un skeleta sistēmas funkcionālās mazspējas pakāpes:
profesionālās spējas I pakāpē ir ierobežotas,
iI pakāpē - zaudēts,
iII pakāpē - tiek zaudēta spēja pašapkalpot.
Ja jums ir aizdomas par reimatoīdo artrītu, to atklāj rūpīga fiziskā pārbaude un asins analīze. Ir ļoti svarīgi, lai reimatologs, kurš labi pārzina diagnozes un ārstēšanas metodes, nodarbotos ar šīs slimības ārstēšanu.
Reimatoīdā artrīta formas
Izšķir šādas reimatoīdā artrīta klīniskās un anatomiskās formas.
Locītavu forma (visbiežāk sastopamā) izpaužas galvenokārt ar raksturīgu progresējošu locītavu bojājumu. Reimatoīdais artrīts ar sistēmiskām izpausmēm - ar šo formu, papildus tipiskajam locītavu sindromam, tiek atzīmēti iekšējo orgānu bojājumi.
Kombinētajā formā ietilpst reimatoīdais artrīts, kas attīstās pacientiem ar citām reimatiskām slimībām, visbiežāk deformējot osteoartrītu vai reimatismu.
Pēc kursa rakstura artrīts tiek sadalīts strauji un lēnām progresējošā formā un bez manāmas progresēšanas.
Reimatoīdā artrīta ārstēšana
Slimības terapija ir vērsta uz to cēloņu identificēšanu un novēršanu, kas veicina slimības saasināšanos un progresēšanu. Tam būtu jāņem vērā:
procesa aktivitāte
slimības klīniskā forma,
adaptīvo sistēmu pārkāpumu pakāpe,
vienlaicīgas slimības un pacienta vecums.
Svarīgu lomu spēlē tautas līdzekļu ārstēšana.
Ārstēšana ar tautas līdzekļiem reimatoīdā artrīta ārstēšanai
Ļoti bieži cilvēki cieš no tādas slimības kā reimatoīdais artrīts. Tās izpausmi raksturo stipras sāpes kājās, kas ir tik briesmīgas, ka cilvēkam kļūst grūti kāpt pa kāpnēm, staigāt pa nelīdzenām virsmām. Un par apaviem ar papēžiem jūs varat pilnībā aizmirst. Ja jums ir reimatoīdais artrīts, alternatīvas metodes gandrīz uzreiz dod taustāmu rezultātu un ļauj uz visiem laikiem aizmirst par šo nepatīkamo slimību /
Tātad, šeit ir daži no efektīvākajiem veidiem, kā palīdzēt atbrīvoties no sāpēm.
Pirmais ceļš.
Visefektīvākais, bet nedaudz nepatīkamais tautas līdzeklis reimatoīdā artrīta ārstēšanai. Tauriņa dzeltenie ziedi palīdzēs izārstēt reimatoīdo artrītu. Tiesa, pēc kompreses uz ādas parādīsies apdegums, ko papildina pūtīšu parādīšanās, bet tas būs jūsu atveseļošanās sākums. Lai izvairītos no lieliem apdegumiem, kas drīz nepāries, naktī nevajadzētu atstāt kompresi - pietiks ar dažām stundām.
Tas tiek darīts šādā veidā: jums ir jāņem nedaudz sviesta gurķu ziedu un labi tos sasmalcina, lai tie izdalās sulu. Ziedi jāpiestiprina vietā, kur sāp, un virsū uzmanīgi aptiniet ar polietilēnu. Atkarībā no reimatoīdā artrīta smaguma, komprese jātur 1-2 stundas. Kad uz apdegušās ādas parādās pūslīši, tos nekad nedrīkst caurdurt, jums jāgaida, līdz tie paši nokrīt. Piemērojot šo reimatoīdā artrīta ārstēšanas metodi, sāpes mazināsies mazāk nekā nedēļas laikā.
Otrās ārstēšanas metode.
Reimatoīdais artrīts, kura ārstēšana ar tautas līdzekļiem ir ļoti veiksmīga, baidās arī no neapstrādātiem kartupeļiem. Lai ārstētu reimatoīdo artrītu, no tā ir nepieciešams veikt brīnumu infūziju. Tiesa, ārstēšanas laiks ilgst nedaudz ilgāk nekā iepriekšējā metodē, taču rezultāts ir tāds pats. Lai pagatavotu tautas zāles, jums jāņem viens neapstrādāts kartupelis un sarīvē to uz rīves. Iegūto vircu sajauc ar glāzi kefīra un ņem pirmās desmit dienas katru dienu. Otrās desmit dienas tautas līdzekli lieto katru otro dienu, bet trešo - ik pēc divām dienām. Kopumā ārstēšanas kurss ilgst divus mēnešus. Vislabāk ir veikt profilaksi pēc kāda laika, jo sāpes var atgriezties.
Trešā metode reimatoīdā artrīta tautas līdzekļu ārstēšana.
Slimību ārstē arī ar ābolu sidra etiķi. Lai atgrieztos normālā dzīvesveidā bez slimībām, ir nepieciešams 3-5 reizes dienā, vēlams pirms ēšanas, glāzē ūdens ņemt vienu tējkaroti ābolu sidra etiķa. Slimība pāries mēneša laikā. Tiesa, tas tiek nodrošināts, ja jums ir veselīgs kuņģis. Ja jums ir gastrīta vai čūlas diagnoze, tad labāk ir lietot pusi tējkarotes etiķa, neskatoties uz to, ka reimatoīdā artrīta ārstēšana ar tautas līdzekļiem palēnināsies. Ja ābolu sidra etiķi uzņem lielos daudzumos, atveseļošanās no reimatoīdā artrīta notiks ļoti ātri, un jūs sākat justies daudz labāk.
Artrīta gadījumā ņem 50 g kampara, 50 g sinepju pulvera, 100 g alkohola, 100 g neapstrādāta olu baltuma. Vispirms kampars, pēc tam sinepes izšķīdina spirtā, pārspēt olbaltumvielu atsevišķi. Sajauciet abus maisījumus kopā. Vakarā pirms gulētiešanas iemasējiet sāpošajā locītavā.
Lai ārstētu artrītu, no zāles novārījuma (50–100 g uz vienu spaini ūdens) ņem 20 minūšu vannu. Izejvielas pusstundu vāra noslēgtā traukā. Vannas temperatūra 38 ° C. Tajā pašā laikā ir ļoti noderīgi patērēt tējas virkni iekšpusē. Arī svaigu zāli vai infūziju (4 ēdamkarotes 5 glāzēs ūdens) berzē uz iekaisušajām locītavām.
Plūškoka ziedi, divmāju nātru lapa, pētersīļa sakne, vītolu miza (vienādi). 1 ēdamkaroti sasmalcinātas kolekcijas uzvāra ar glāzi verdoša ūdens, 5 minūtes vāra uz lēnas uguns, atdzesē, izkāš. Dzeriet 2 tases buljona dienā.
Kā ārstēt reimatoīdo artrītu ar zālēm?
Pacientiem tiek noteikts uzturs ar sabalansētu aminoskābju, ilgstošas \u200b\u200bdarbības sulfanilamīdu, nitrofurāna un aminohinolīna preparātu, zelta preparātu, sulfasalazīna, salazopiridazīna, metronidazola, Intestopan, hinidīna, nikodīna, askorbīnskābes un askorutīna sastāvu.
Reimatoīdā artrīta ārstēšanai tiek izrakstīti arī pretmalārijas līdzekļi, kas nomāc lizosomu enzīmu izdalīšanos, superoksīda radikāļu veidošanos un leikocītu ķemotaksis.
Reimatoīdā artrīta saasināšanās periodos nesteroīdos pretiekaisuma līdzekļus (NPL) ārstē ar Voltaren (nātrija diklofenaku), acetilsalicilskābi, Capoxen, Piroxicam.
Locītavu pietūkumu un stīvumu reimatoīdā artrīta ārstēšanā samazina antihistamīni (difenhidramīns, Diprazīls, Tavegils).
Imūnsistēmas stimulēšanai tiek izmantoti antioksidanti: tokoferols, retinols, rutīns, C vitamīns, kā arī aminokaproīnskābe, fito adaptogēni (citronzāle, eleutherococcus, zelta sakne), dibazols, insulīns.
Lai noņemtu mazus imūno kompleksus, ieteicams lietot Imūnglobulīnu, Gamma globulīnu, sausu plazmu.
Reimatoīdā artrīta fizikālās procedūras
Fizikālās metodes tiek izmantotas:
patoloģiskā procesa aktivitātes samazināšanās,
iekaisuma parādību vājināšanās un izzušana locītavu audos (pretiekaisuma un reparatīvi atjaunojošās metodes),
sāpju mazināšana (pretsāpju metodes),
imūnās disfunkcijas korekcija (imūnsupresīvas metodes),
saistaudu un epifizisko skrimšļu apmaiņas uzlabošana
un lokomotorās funkcijas uzlabojumi (fibromodulējošas metodes).
Vai reimatoīdo artrītu var izārstēt?
Diemžēl reimatoīdais artrīts ir slimība, kas vēl nav uzvarēta. Lai arī viņš reti rada draudus dzīvībai, nepārtrauktas sāpes burtiski cilvēkus mudina uz trakumu.
Atšķirībā no osteoartrīta, reimatoīdo artrītu neizraisa audu “nodilums”, tas ietekmē visas vecuma grupas. Tiek uzskatīts, ka reimatoīdais artrīts ir autoimūna slimība, kurā imūnsistēma kļūdaini ņem locītavu audus svešai vielai un mēģina tos iznīcināt. Šis ir spilgts dabas kļūdas piemērs tās sliktākajās izpausmēs.
Kā ārstēt reimatoīdo artrītu? Parasti vienīgais, ko var izdarīt pacientam ar reimatoīdo artrītu, ir sāpju mazināšana pēdu un potīšu locītavās. Ārsti iesaka pielāgotus apavus un mīkstas cilpiņas, kas samazina slodzi skartajām metatarsofalangeālās locītavām.
Zelta vai kortizona injekcijas reimatoīdā artrīta ārstēšanā mazina diskomfortu, bet neizārstē šo slimību. To pašu var teikt par nesteroīdām pretiekaisuma tabletēm un metatreksātu, kuras tagad dod priekšroku daudziem pacientiem. Mūsdienu ķirurģijas sasniegumi ļāva pilnībā aizstāt dažas locītavas, taču viņi to izmanto tikai gadījumos, kad locītavu deformācijas un sāpes neļauj pacientam dzīvot normālu dzīvesveidu. Jaunas zāles reimatoīdā artrīta ārstēšanā, piemēram, Remicad, ir bijušas ļoti veiksmīgas testu sērijās. Diemžēl šī jaunā narkotiku saime ir ārkārtīgi dārga un tāpēc nepieejama daudziem, kam tā nepieciešama.
Reimatoīdā artrīta cēloņi
Slimības etioloģija un patoģenēze joprojām nav zināma, kaut arī šādi etioloģiskie faktori liecina: ģenētiski (pacientiem ar reimatoīdā artrīta simptomiem, iedzimta nosliece uz pavājinātu imunoloģisko reaktivitāti) un infekcijas izraisītāji (Epšteina-Barra vīruss). Pēdējos gados tiek apspriesta mikobaktēriju loma slimības attīstībā. Viņi izsaka stresa olbaltumvielas, kas var izraisīt artrītu.
Reimatoīdā artrīta riska faktori ir:
vecāki par 45 gadiem
sieviešu dzimums
iedzimta nosliece
vienlaicīgas slimības (osteoartikulārās sistēmas iedzimti defekti, nazofarneksa infekcija).
Reimatoīdā artrīta patoģenēze
Reimatoīdā artrīta patoģenēzes pamatā ir autoimūni procesi, kuru parādīšanās veicina limfocītu T-nomācošās funkcijas deficītu. Viens no etioloģiskajiem faktoriem izraisa imūnās reakcijas attīstību. Locītavas bojājums sākas ar sinoviālās membrānas iekaisumu - sinovītu, kas pēc tam iegūst proliferējošu raksturu ar skrimšļa un kaulu bojājumiem - pannus. Iekaisuma procesa intensitāti un klīnisko veidu nosaka imūnās atbildes gēni.
Imūnās kompleksu bojājumi locītavas audos izraisa turpmāku autoantivielu veidošanos un hronisku iekaisumu. Reimatoīdā artrīta patoģenēzē citokīniem ir milzīga loma. Tos galvenokārt ražo imūnsistēmas šūnas, kaulu smadzenes, fibroblasti, monocīti, trombocīti, makrofāgi.
Liela nozīme reimatoīdā artrīta patoģenēzē ir arī endotēlija šūnām, kas regulē asins koagulāciju un trombocītu agregāciju, asinsvadu tonusu, imūnsistēmas reakcijas, sintezē citokīnus un ir iesaistītas visās akūta un hroniska iekaisuma fāzēs.
Autoimūna iekaisuma procesa ietekmē veidojas granulācijas audi, kas rodas no iekaisušās sinoviālās membrānas un sastāv no fibroblastiem, limfocītiem, makrofāgiem un ir bagāti ar asinsvadiem. Pannus iekļūst skrimšļos no sinoviālajiem audiem un iznīcina tos caur fermentu darbību, ko ierosina citokīnu veidošanās pannusā. Pakāpeniski skrimšļus aizstāj ar granulācijas audiem, tie pazūd un attīstās ankiloze. Periartikulāru audu, locītavu, saišu, cīpslu hronisks iekaisums noved pie locītavu deformācijas, subluksācijas, kontraktūrām.
Pašlaik tiek uzskatīts, ka autoimūniem procesiem ir vadošā loma reimatoīdā artrīta sākumposmā, un vēlākajos posmos ir svarīgi neimūno mehānismi, t.i. pannas spēja augt, ievainoties un iznīcinot locītavu skrimšļus.
Pīķa noslēpumi, kas cēlušies no seniem gadsimtiem un tika nodoti no paaudzes paaudzē, vairāk nekā vienu reizi ir izārstējuši kaites, ar kurām tradicionālā medicīna nespēja tikt galā. Nevar pārspīlēt tautas recepšu spēku, taču kompetenta garšaugu, sakņu, novārījumu lietošana kombinācijā ar medicīniskiem preparātiem dod pārsteidzošu efektu podagras, varikozu vēnu, artrīta ārstēšanā. Pirms reimatoīdā artrīta ārstēšanas ar tautas līdzekļiem ir nepieciešams konsultēties ar reimatologu.
Vai reimatoīdo artrītu var izārstēt?
Ir vairāki slimību veidi. Visbīstamākais ir progresējošs, kam raksturīga strauja simptomu attīstība. Locītavās, galvenokārt mazās, notiek izmaiņas, un dažreiz tās pat pilnībā sabrūk, kas noved pie nekustības un invaliditātes. Bieži vien negatīvos procesus locītavās pavada citu orgānu - sirds, plaušu, nieru un aknu - slimība. Šis tips nav ārstējams, un vienīgais, kas var palīdzēt, ir spēcīgi pretsāpju līdzekļi un ikdienas masāža.
Ja artrīts attīstās lēnām un tā simptomi nav tik izteikti, pastāv iespēja palēnināt slimības gaitu un izvairīties no nopietnām komplikācijām. Ārstēšanas kursa pamatā ir zāļu terapija, bet kā papildu “atbalstu” veiksmīgi izmanto ziedes uz ārstniecības augiem, novārījumus, zāļu kompreses, berzes, ēterisko eļļu uzlējumus.
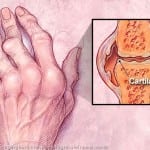
Mezgliņi uz pirkstu locītavām - viens no pirmajiem reimatoīdā artrīta simptomiem
Informācija par reimatoīdā artrīta ārstēšanu mājās ir noderīga ikvienam, kurš pamanījis šādus simptomus:
- muskuļu sāpes;
- kustību stīvums, īpaši agrā stundā;
- iekaisuma procesi locītavās;
- bojājumu simetrisks izvietojums;
- nogurums, pēkšņs svara zudums;
- pēkšņs drudzis, drudzis.
Ja atpazīstat pirmās bīstamās slimības pazīmes, nekavējoties konsultējieties ar speciālistu un vienlaikus apskatiet reimatoīdā artrīta simptomu ārstēšanas metodes ar tautas līdzekļiem vai alternatīvām metodēm. Nebrīnieties, ja jums tiek ieteikts apititerapija, ārstēšana ar dēles vai homeopātisko zāļu kurss - visas terapeitiskās metodes ir labas savā veidā.

Apitherapy ārstē osteohondrozi, podagru, artrītu, neiralģiju un pat stostīšanos.
uz saturuEfektīvi tautas līdzekļi
Daži no vecākās paaudzes, iespējams, atceras vecmāmiņu stāstus par reimatoīdā artrīta ārstēšanu ar tautas līdzekļiem. Liela daļa šo stāstu šķiet neticami, tomēr, neskatoties uz mūsdienu tabletēm un ziedēm, reimatologu pacienti atrod receptes "vecmāmiņas" mikstūru pagatavošanai un aktīvi izmanto tās kopā ar ārstēšanu. Galvenais ir tas, ka sautējošo komprešu un "burvju dziru" darbība nav pretrunā ar zāļu terapeitisko iedarbību.
Iepazīstieties ar mūsu senču izgudrotajiem tautas variantiem, taču nelietojiet tos, nepārliecinoties, vai visas sastāvdaļas ir drošas jūsu ķermenim.
uz saturuAnestēzijas diždadzis
Sāpju sindroms pavada locītavu kaites, dažreiz nomierinot un dažreiz aktivizējot, lai nāktos dzert pretsāpju līdzekļus. Tablešu vietā mēģiniet izmantot diždadža (diždadža) tinktūru - augu, kas visiem pazīstams kopš bērnības ar platām lapām un aveņu čiekuriem, kas pieķeras drēbēm.
Vienādās proporcijās sajauciet sasmalcinātu diždadža sakni un degvīnu (atšķaidītu spirtu). Uzglabājiet maisījumu ledusskapī. Pēc trim dienām to var lietot kompresu veidā naktī. Samērcē marles vai salvetes šķīdumu, piestiprina pie sāpīgās vietas, aptin ar polietilēnu un dvieli. Procedūra tiek uzskatīta par veiksmīgu, ja pēc vairākām kompresēm sāpes sāk mazināties.

Purva saberu tā ārstniecisko īpašību dēļ sauc par krievu žeņšeņu
uz saturuSavstarpējas dziedināšanas spēks
Lasot atsauksmes par reimatoīdā artrīta ārstēšanu ar tautas līdzekļiem, jūs varat uzzināt par saberfish - daudzgadīgo, kas dzīvo purvā. Augu sakņu un lapu novārījums samazina audzēju, aktivizē asinsriti, mazina sāpes. Aptiekā jūs varat iegādāties gatavus savienojumus ar saberu - krēmus, ziedes, tējas, nodevas. Tomēr daudzi buljonu gatavo paši.
Sasmalcinātas saknes un lapas ielej ar verdošu ūdeni, tur ūdens vannā, pēc tam uzstāj 3-4 stundas. Gatavs šķīdums tiek izmantots kompresēm, losjoniem un iesaiņojumiem. No cinquefoil un augu eļļas ziedkopām tiek sagatavots berzes līdzeklis, ko var lietot katru dienu, bet vēlams naktī.

Lauru lapu sāka izmantot kā garšvielu un zāles tajā pašā laikā, jau senatnē
uz saturuLauru lapu novārījums
Lauru lapu bieži izmanto, lai sagatavotu pirmo un otro kursu, tāpēc jums nav nepieciešams klīst pļavās vai jāapmeklē aptieka, lai to atrastu - vienkārši atveriet virtuves skapi. Dažādu locītavu tīrīšanas maisījumu pagatavošanas receptēs bieži tiek iekļauta šī konkrētā garšviela. Mums ir svarīgi, lai lauru lapa noņemtu iekaisumu un apturētu artrozes attīstību.
Apmēram 15 g sausu lapu ielej ar verdošu ūdeni (250 g). Vāra 10-12 minūtes, uzstāj siltumā līdz rītam. Infūziju nepieciešams veikt pirms ēšanas, pa 100 g dienā visu kursu (14 dienas).

Kartupeļu kāposti izstiepjas ātrāk, ja bumbuļus noliek siltā vietā
uz saturuKartupeļu kāposti locītavu sāpēm
Nesteidzieties izmest sadīgušos kartupeļus - paši bumbuļi vairs nav piemēroti, bet kāposti lieliski tiek galā ar bojātu locītavu sāpēm. Izvēlieties garos kāpostus, sasmalciniet blenderī, sajauciet ar spirtu un atstājiet ievilkties nedēļu. No sagatavotās vircas pagatavojiet kompreses sāpīgām rokām vai ceļgaliem. Ja plānojat izturēties pret bērnu, nomainiet alkoholu ar vārītu ūdeni. Bieži vien ārstēšana ar tautas līdzekļiem palīdz palēnināt pirkstu reimatoīdo artrītu, kas raksturīgs gados vecākiem cilvēkiem.
Pirmo reizi lietojot tradicionālās zāles, pārbaudiet ķermeņa toleranci. Vairākas dienas novērojiet, kāda ir tinktūras ietekme. Kairinājums uz ādas signalizē par alerģisku reakciju, sāpju neesamība norāda uz pareizu līdzekļa izvēli.
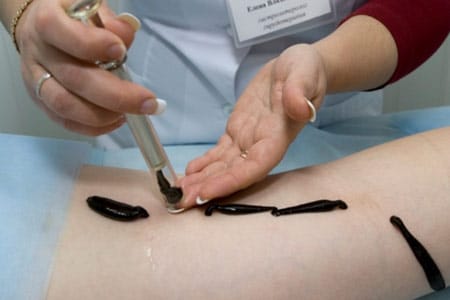
Dēles siekalas satur pretiekaisuma un pretsāpju vielas
uz saturuAlternatīvas procedūras
Kopā ar “nacionālo aptieku” tiek izmantotas šādas metodes:
- hirudoterapija;
- apitherapy;
- fizioterapijas vingrinājumi;
- parafīna sildīšana.
Šīs sāpju un iekaisuma mazināšanas metodes diez vai var saukt par tautas, jo tagad tās ir harmoniskas, zinātniski pamatotas metodes ar desmitiem attīstības un senu vēsturi. Piemēram, kaķu ārstēšana ar dēles ir zināma kopš senās Ēģiptes.
Neatkarīgi noķert un iestādīt dēles vai bites nav ieteicams. Vispirms jums jāpārbauda, \u200b\u200bvai nav iespējams alerģiskas reakcijas, pēc tam pierakstieties uz hirudoterapijas vai apititerapijas kursu. Ir daži punkti, kur jāpiemēro bites vai dēles, tāpēc speciāli apmācītiem cilvēkiem vajadzētu rīkoties ar šīm ārstēšanas metodēm.
Terapeitiskos vingrinājumus var veikt mājās, taču pirmās pāris nodarbības joprojām jāveic speciālista uzraudzībā. Pozitīvs efekts tiek garantēts tikai ar precīzi izpildītām kustībām. Pareiza fizioterapijas vingrinājumu programma var radīt brīnumu - daļēji atjaunot mobilitāti.
Parafīna sildīšanas kursi ilgst 10-20 dienas. Vielu uzkarsē līdz 60 ° C un uzliek sāpīgām locītavām, pēc tam pārklāj ar kaut ko siltu. Karstais parafīns sasilda dziļos audus un mazina iekaisumu.
Ja šīm metodēm pievienosim diētisko pārtiku, kurai atņemts pikants, taukains, konservēts ēdiens, tad ir cerība, ja ne pilnīgai izārstēšanai, tad vismaz locītavu uzlabošanai. Artrīta slimniekiem galvenais ir saglabāt roku un kāju kustīgumu, lai sevis kopšanas slogs nenokļūtu uz citu pleciem.
uz saturuReimatoīdais artrīts ir daļa no slimību grupas, ko sauc par kolagenozēm. Šāda veida artrīta īpatnība ir tā, ka nav noteikti konkrēti iemesli tā izskatam, un to nav pilnīgi iespējams izārstēt.
Šīs reakcijas rezultāts ir tāds, ka imunitāte iznīcina locītavu un citu cilvēka ķermeņa sistēmu saistaudus.
Tieši šo izmaiņu kompleksu sauc par reimatoīdo artrītu.
Reimatoīdā artrīta galvenie posmi
Protams, jautājums par to, kā ārstēt reimatoīdo artrītu, uztrauc visus, kuriem ir šī diagnoze. Galvenais nosacījums veiksmīgai slimības iznīcināšanai ir ārstēšanas pareizība un savlaicīgums.
Reimatoīdā artrīta simptomatoloģija ir diezgan sarežģīta, tāpēc ir ārkārtīgi svarīgi neatlikt ārstēšanu un pārdomāt metodes, kas neļaus izteiktas sekas organismam.
Jautājums par to, kā ārstēt reimatoīdo artrītu, nozīmē atbildi, kas sastāv no diviem obligātiem nosacījumiem:
- jālikvidē patoloģiskas izpausmes audos, kas atrodas blakus locītavām,
- jums pilnībā jāremontē bojātā vieta.
Kā jūs zināt, reimatoīdā artrīta gadījumā cilvēkam ir sarežģītas un taustāmas izpausmes, piemēram, pietūkums un sāpes skartajā zonā, kā arī iekšējo orgānu bojājumi, asiņošana un sirds mazspēja.
Lai daļēji izārstētu reimatoīdo artrītu, mūsdienu ārsti piedāvā šādas ārstēšanas metodes:
- zāles
- terapeitisko vingrinājumu kompleksi,
- terapeitiskā masāža un fizioterapeitiskās procedūras,
- pareizais uzturs
- tradicionālā medicīna
- ķirurģiska iejaukšanās.
Neskatoties uz ārstēšanas sarežģītību, ir gandrīz neiespējami pilnībā izārstēt reimatoīdo artrītu. Pēc šīs slimības izpausmes tā var sevi izjust ar noteiktu biežumu.
Bet, ja cilvēks savlaicīgi reaģē uz simptomiem un pareizi lieto pretslimības zāles, tas neietekmēs dzīves ilgumu.
Reimatoīdā artrīta klīniskās izpausmes
Savlaicīga terapija ne tikai ievērojami palīdzēs cīņā pret šo artrītu, bet arī neļaus parādīties dažādas komplikācijas.
Svarīgi atcerēties: reimatoīdā artrīta ārstēšana notiek tikai ārsta uzraudzībā, ārstēšanas kursu veido nopietnas medicīniskas ierīces, kurām nepieciešama uzmanība. Kā atbrīvoties no artrīta, ārsts pateiks, ar kuru jums nekavējoties jāsazinās.
Artrīta zāles
Bieži vien reimatoīdā artrīta ārstēšanai tiek izmantotas dažādu farmaceitisko līdzekļu grupas zāles. Visas šīs grupas ir vienlīdz nozīmīgas ārstēšanai.
Pirmā grupa ir nesteroīdie pretiekaisuma līdzekļi. Šīs zāles ir nepieciešamas iekaisuma procesu iznīcināšanai organismā. Ar narkotiku palīdzību tiek samazināts pietūkums un sāpes, tiek normalizēts bojātā locītavas darbs.
Otrajā narkotiku grupā pret reimatoīdo artrītu ietilpst steroīdu hormoni vai kortikosteroīdi.
Trešajā narkotiku grupā ir pamata narkotikas. Mūsdienu sarežģīti pamata preparāti ir vienkārši nepieciešami, jo tie efektīvi aptur slimības attīstību.
Ir vērts atzīmēt, ka viss iepriekš minētais, narkotikas negatīvi ietekmē pacienta iekšējo orgānu darbību. Kopā ar šādu ārstēšanu jums jālieto zāles, kuru mērķis ir normalizēt iekšējo orgānu darbu.
Ārsts izraksta zāles no trim farmaceitiskām grupām, pamatojoties uz diagnostikas procedūrām, jo \u200b\u200bjums jāzina katra orgāna un sistēmas bojājuma pakāpe.
Fizioterapeitiskās procedūras un masāža artrīta gadījumā
Fizioterapeitiskās procedūras un terapeitiskā masāža reimatoīdā artrīta ārstēšanā dod ilgstošus pozitīvus rezultātus un ir nepieciešami, lai pastiprinātu narkotiku ārstēšanas efektu. Sakarā ar šo metožu izmantošanu pacientam tiek novērotas šādas izmaiņas:
- muskuļu audu nostiprināšana
- uzlabota asinsrite,
- paātrināta iekaisuma procesa iznīcināšana.
Par īpaši efektīvām tiek atzītas šādas procedūras:
- amplipulse,
- fonoforēze
- ozokerīts un vairāki citi.
Ja reimatoīdais artrīts ir akūtā formā, tad jebkuras fizioterapeitiskās procedūras ir stingri kontrindicētas. Šajā laikā optimāla ārstēšanas iespēja ir regulāra terapeitisko vingrinājumu īstenošana.
Fizioterapeitisko procedūru un masāžas regularitāte ir to efektivitātes pamatā. Ir ārkārtīgi svarīgi, lai ārsts kontrolētu visas procedūras, jo sākotnējā ārstēšanas posmā ir jāattīsta pareiza elpošanas prasme.
Pacientiem ar aktīvu šīs slimības attīstības stadiju terapeitiskā vingrošana sastāv tikai mierīgā guļus stāvoklī.
Pareiza diēta
Sabalansēts un pareiza uztura svarīgi cilvēkam ar jebkuru slimību. Ar reimatoīdo artrītu ir jāsamazina augstas kaloriju un taukainas pārtikas patēriņš.
Tas notiek tāpēc, ka pacientam ir jāzaudē svars, jo tas samazinās slodzi sāpošajām locītavām.
No uztura jums jāizslēdz:
- kartupeļi
- cepšana,
- baltmaize
- makaroni.
Turklāt ārsti iesaka samazināt tādu produktu lietošanu, kas izraisa alerģiskas reakcijas. Šajos produktos ietilpst medus, citrusaugļi un olas.
Pikantus, sāļus un ceptus ēdienus nevar lietot arī reimatoīdā artrīta ārstēšanā. Ir svarīgi pilnībā izvadīt alkoholu. Cilvēkiem ar reimatoīdo artrītu ir noderīgi graudaugi, augļi, dārzeņi un kliju maize.
Reimatoīdā artrīta pacientiem var lietot dzīvnieku izcelsmes produktus, piemēram, ir atļautas zivis un gaļa ar zemu tauku saturu.
Vislabāk ir gatavot šos ēdienus tvaicēti. Ir ļoti svarīgi, lai ārstēšanas laikā pacients ēda ēdienu vismaz piecas reizes dienā. Pārtikai jābūt svaigai un porcijām - mazai.
Tradicionālās reimatoīdā artrīta ārstēšanas metodes
Alternatīvas ārstēšanas metodes vienmēr ir uzskatītas par pietiekami efektīvām jebkurai slimībai. Reimatoīdā artrīta ārstēšanā tiek izmantota arī tradicionālā medicīna.
Alternatīvo zāļu priekšrocības ir tādas, ka tās var viegli pagatavot patstāvīgi mājās, turklāt, ja recepte tiek izvēlēta, ņemot vērā pacienta individuālo stāvokli, tad tā ir absolūti nekaitīga organismam.
Reimatoīdā artrīta gadījumā tiek izmantotas tādas tradicionālās ārstēšanas metodes kā berzēšana un kompreses. Receptes var ietvert:
- parafīna vasks
- bērza un nātru lapas,
- violetie augi
- sarkanais āboliņš.
Lai tautas līdzekļi nestu taustāmu labumu, pirms to lietošanas ir svarīgi konsultēties ar ārstu. Turklāt ir jāņem vērā fizioloģiskās pazīmes pacientam, jo \u200b\u200batsevišķām zāļu sastāvdaļām var sākties spēcīga alerģiska reakcija.
Noteikti atcerieties, ka alternatīvas metodes, kā atbrīvoties no reimatoīdā artrīta, var izmantot tikai kā papildterapiju.
Tādējādi neviens no tradicionālās medicīnas līdzekļiem nevar aizstāt kvalificētu medicīniskā ārstēšana. Tradicionālā medicīna var tikai pastiprināt profesionālās ārstēšanas efektu.
Izmantojot alternatīvas metodes šāda veida artrīta ārstēšanai, jūs nevarat atteikties no galvenā ārstēšanas kursa, kuru nosaka ārstējošais ārsts.
Lai izvairītos no reimatoīdā artrīta parādīšanās ar lielu varbūtības pakāpi, ir nepieciešams ievērot veselīgu dzīvesveidu un sabalansētu uzturu, šāda attieksme ļaus ātrāk izārstēt reimatoīdo artrītu, pat ja tas parādās agrīnā stadijā.
Kas ir reimatoīdais artrīts, slimības attīstības cēloņi un simptomi. Tās diagnostika un ārstēšana ar tautas līdzekļiem, medikamentiem, fizioterapiju.
Reimatoīdā artrīta apraksts un cēloņi
Reimatoīdo artrītu raksturo galvenokārt mazo locītavu bojājumi un, slimības nolaidības gadījumā, arī iekšējo orgānu bojājumi. Tas aptver saistaudus un skrimšļus. Viņa pētījumu un ārstēšanu veic reimatologi.
Tulkojumā no senās grieķu valodas šis nosaukums nozīmē "iekaisuma stāvokli". To raksturo augsts invaliditātes līmenis - līdz 65%, kas rodas pirmo 2-3 gadu laikā. Tas ir saistīts ar daudzām komplikācijām, starp kurām visbiežāk ir nieru mazspēja. Arī asinsvadus, sirdi, nervu sistēma, aknas, acis.
Jādomā, ka slimība attīstās cilvēka imūnsistēmas pārkāpuma rezultātā, kas noved pie jebkādas infekcijas. Bieži pacientiem tiek atklāts hronisks tonsilīts vai bieži tiek fiksēts ARVI. Tie, kuriem ģimenē ir līdzīga problēma, uz to ir visvairāk pakļauti, jo gandrīz vienmēr šāda veida artrīts tiek iedzimts.
Bet ne visi cilvēki ar sliktu ģenētiku cieš no šīs slimības, tās attīstību veicina šādi faktori:
- Smēķēšana. Tabakas dūmi negatīvi ietekmē imūnsistēmas darbību, kā rezultātā tie sāk iznīcināt veselās šūnas.
- Slikts hormonālais fons. Meiteņu, kas lieto kontracepcijas līdzekļus, pieaug risks saslimt. Ir arī pierādīts, ka situācija bieži pasliktinās grūtniecības laikā un ar policistisko olnīcu.
- Kofeīna lietošana. Tas iznīcina veselās šūnas, palēnina to atjaunošanos un vājina ķermeņa aizsardzību pret infekcijas slimības. Tas negatīvi ietekmē locītavas, kuras ietekmē dažādas baktērijas.
- Vitamīnu deficīts. Ar C, A, E, B vitamīnu trūkumu imunitātes līmenis pazeminās un ķermenis paliek neaizsargāts pret dažādām infekcijām. Nokļūstot tajā, tie iekļūst audos, locītavās un iekšējie orgāniievērojami palielinot artrīta attīstības risku.
Galvenie reimatoīdā artrīta simptomi
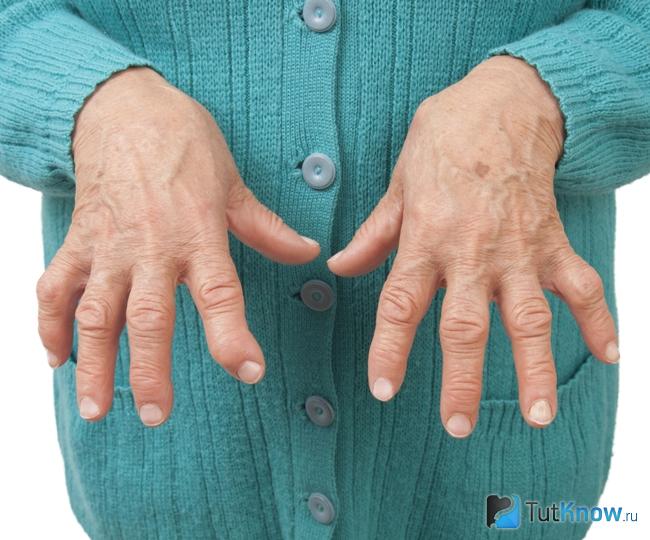
Klīniskā aina ir stipras sāpes sāpju sajūta pirkstos, rokās, potīšu locītavās, ādas iekaisums un apsārtums šajās vietās, slikta kustīgums. Bieži vien šeit veidojas cistas, un smags nieze traucē.
Sākotnējās stadijās simptomi nav izteikti, tikai laiku pa laikam rodas diskomforts elkoņos, ceļgalos, gurnos. Pamazām tas sāk augt, neļaujot gulēt un vadīt normālu dzīvesveidu. Pēc 1-2 gadiem, ja netiek veikta ārstēšana, skrimšļos parādās “caurumi”, cilvēkam kļūst grūtāk saglabāt stabilitāti un staigāt.
Reimatoīdā artrīta pazīmes ir:
- Stipras sāpes. Parasti tos novēro no rīta un mazinās līdz vakaram. Ar slimības attīstību viņi dienām ilgi mocīja, nonāk pie tā, ka pat pretsāpju līdzekļi nepalīdz.
- Stīvums braucot. Pacientam kļūst grūtāk izkāpt no gultas, kāpt pa kāpnēm, staigāt. Sporta aktivitātes līdz šim laikam būtībā ir beigušās - velosipēds, skriešana, spēka slodzes sporta zālē vairs nav cilvēka spēks.
- Vājums. Pacients jūtas slikti: bieži reibonis, apātija uztraucas, nevēlas kaut ko darīt, un jums burtiski jāpiespiež sevi piecelties no gultas. Papildus tam samazinās sniegums un pasliktinās garastāvoklis.
- Anēmija. Sakarā ar imūnsistēmas nomākšanu organismā trūkst veselīgu šūnu un ar lielām grūtībām pretojas vīrusu uzbrukumiem. Tas izraisa dzelzs, askorbīnskābes un folijskābju trūkumu asinīs.
- Pietūkuši limfmezgli. Šis simptoms rodas, ja slimības cēlonis ir kāda infekcija vai tonsilīts, SARS, faringīts. Tā rezultātā tie ir ātri jūtami un raksturīgi ar paaugstinātu sāpīgumu. Cilvēks to sastopas apmēram 2-3 mēnešus pēc slimības.
- . Tās kļūst nevienmērīgas un nesaliecas līdz galam, atgādinot “gulbja kaklu”. Bieži vien mazā pirksta falangas ir saliektas uz āru. Šis simptoms pavada parasti progresējošu artrītu.
- Kāju izliekums. Ceļi sliecas uz sāniem, un pēdas, gluži pretēji, viena pret otru, kā rezultātā veidojas sava veida ritenis, kas neļauj normāli staigāt. Diemžēl šie procesi jau ir neatgriezeniski.
- Muskuļu atrofija. Tā rezultātā cilvēks nespēj pacelt svaru, spēlēt sportu, daudz kustēties. Jebkurš roku un kāju spriedze viņam rada sāpes un prasa lielas pūles.
Reimatoīdā artrīta diagnostika

Pārbaude sākas ar pacienta pārbaudi un slimības vēsturi. Bez neveiksmēm ir jūtami ceļi, elkoņi, rokas. Ieteicams veikt visu locītavu rentgena, ultraskaņas un MRI, kas var noteikt saistaudu iekaisumu un noteikt iznīcināšanas pakāpi.
Lai apstiprinātu diagnozi, jums jānokārto vispārējs un bioķīmisks asins tests. Tā formulēšanas pamatā var būt reimatoīdā faktora noteikšana, kas ir sastopams 60% no visiem slimības gadījumiem, paaugstināta leikocītu, C-reaktīvā proteīna, anticiklulīna un antinukleāro antivielu līmeņa noteikšana.
Diezgan informatīva ir iegurņa ultraskaņa, vēdera dobums, sirds un nieres, jo tieši šie orgāni visbiežāk cieš no artrīta.
Ne mazāk noderīgs ir sinoviālā šķidruma sastāva pētījums, kas ņemts ar punkciju no locītavas dobuma. To pārbauda attiecībā uz baktērijām - patogēniem. Šo procedūru sauc par artroskopiju.
Parādīta arī scintigrāfija, šī ir visefektīvākā pētījumu metode līdz šim.
Svarīgi! Jūs varat runāt par slimību ar sliktiem rezultātiem no vairāk nekā 3-4 dažādiem pētījumiem.
Kā ārstēt reimatoīdo artrītu
Uzreiz jāsaka, ka ir pilnīgi neiespējami atbrīvoties no šīs slimības, jo tā ir hroniska. Tikai sākotnējos posmos ir iespējams uzlabot labsajūtu un novērst komplikācijas. Jebkurā gadījumā reimatoīdā artrīta ārstēšana ir atkarīga no izteiktajiem simptomiem, un tai jābūt visaptverošai - iekļaujiet pareizu uzturu, ņemot pretiekaisuma un imūnstimulējošus medikamentus, kolagēna injekcijas un citus līdzekļus. Tautas aizsardzības līdzekļi nebūs lieki, taču veiksmes pamats joprojām ir dažādas fizioterapijas procedūras.
Diēta reimatoīdā artrīta ārstēšanai

Ar šādu problēmu ārsti izraksta pieturēties pie tabulas Nr. 10P. Nepieciešams nodrošināt, lai ķermenis dienā saņemtu ne vairāk kā 100 g olbaltumvielu, 70 g tauku, 250 g sarežģītu ogļhidrātu, vienkārši tie būtu pilnībā jāizslēdz. Optimālais kaloriju saturs dienā ir līdz 2600 kcal, ar aptaukošanos tas samazinās par 50%. Dzeramā ūdens daudzums tiek samazināts līdz 1 litram, galda sāls tilpums tiek samazināts, kas ir atļauts ne vairāk kā 6 g. Uzsvars tiek likts uz pārtikas produktiem, kas bagāti ar kalciju, fosforu, magniju, kāliju un dzelzi.
Neatkarīgi no artrīta stadijas, jūs varat ēst:
- Augļi. No tiem īpaši jāuzsver āboli, bumbieri, apelsīni, banāni, kivi, kas satur daudz dzelzs, magnija, kālija un askorbīnskābes. To visu var ēst gan neapstrādātu, gan termiski apstrādātu - gatavot kompotus, augļu dzērienus, uzvarēt.
- Ogas. Īpaša uzmanība jāpievērš mellenēm, jāņogām, avenēm un zemenēm. Tie palielina imunitāti, veicina svara zudumu un novērš dažādas infekcijas.
- Dārzeņi. Izvēlnē jums jāiekļauj vairāk biešu, balto un ziedkāpostu, burkānu. Kartupeļi ir jāierobežo, cik vien iespējams, ņemot vērā lielo cietes procentuālo daudzumu tajā.
- Labība. Priekšroka jādod griķiem un auzu pārslām, ar kurām jūs varat gatavot gan pirmo, gan otro kursu. Nelielos daudzumos ir atļauti nemizoti rīsi un manna.
- Rieksti. Valrieksts, Brazīlijas, mandeles, zemesrieksti, pistācijas - to visu var izmantot kā nepiesātinātu tauku un sarežģītu ogļhidrātu, kas nodrošina enerģiju, avotu.
- Eļļas. Visnoderīgākais no tiem ir olīvs, jo tajā ir daudz nepiesātinātu taukskābju, kas normalizē sirds darbību, bieži ciešot no artrīta.
- Piena produkti. Viņiem vajadzētu būt minimālam tauku procentuālajam daudzumam, tāpēc labāk pirkt veikalā nopirktu, nevis mājās gatavotu biezpienu, skābo krējumu, krējumu, sieru utt.
- Zivis. Jums vajadzētu izvēlēties ne ļoti treknas šķirnes - heku, polloku, nototēniju. Dažreiz jūs varat atļauties nedaudz sālīta laša vai makreles.
- Gaļa. Ideāli ir baltā vistas gaļa, teļa gaļa, tītars, kuru ieteicams cept, tvaicēt vai sautēt.
Dienā patērētā cukura daudzumam nevajadzētu pārsniegt 30 g, vislabāk ir izvēlēties nerafinētu, brūnu produktu. Neiesaistieties saldumos, pamatojoties uz to, īpaši šokolādē.
Ir absolūti nepieciešams izslēgt kafiju, stipru tēju, svaigu baltmaizi, karstas garšvielas, majonēzi un mērces. Pārāk spēcīgi sēņu, zivju un gaļas buljoni nedarbosies, būs jāaizmirst arī par alkoholu.
Svarīgi! Optimālais ēdienu skaits uz diētas "galda numurs 10" ir 5-6 reizes dienā. Un starp tiem nedrīkst būt gari pārtraukumi, vairāk nekā 3-4 stundas.
Zāles reimatoīdā artrīta ārstēšanai
Ārsta galvenais uzdevums ir stimulēt imūnsistēmu, novērst sāpes, aktivizēt skrimšļa un saistaudu atjaunošanos, nomāc atklātās infekcijas darbību, kas ir slimības vaininieks. Vitamīnu-minerālu kompleksi, kuru pamatā ir kalcijs, magnijs, kālijs un askorbīnskābe, ir pelnījuši īpašu uzmanību. Sākotnējās stadijās ir efektīvas hormonālo zāļu intraartikulāras injekcijas.
Par to ir runa:
- Injekcijas. Pacientam injicē kortikosteroīdus, kas aptur iekaisumu. Visspēcīgākie no šīs grupas ir Phlosteron un Celeston. Turklāt ar aktīvu skrimšļa iznīcināšanas procesu tiek izmantoti hondroprotektori, starp kuriem populārākais ir Alflutop. Lai izvairītos no locītavu traumām, kuru risks strauji palielinās, ieceļ hialuronskābe. Sāpes mazina ar gāzes injekcijām. Retos gadījumos ir nepieciešama pacienta pašu asiņu ievadīšana plazmas audos, tas paātrina locītavu atjaunošanu. Neatkarīgi no zāļu veida, ārstēšanas kurss ir 3 mēneši, ir nepieciešamas vismaz 3-5 injekcijas ar pārtraukumu 10-20 dienas. To iedarbība saglabājas 3-5 mēnešus, pēc tam kurss tiek atkārtots.
- Tabletes un kapsulas. Ja reimatismu izraisa, piemēram, streptokoks, tad sākotnēji zāles izvēlas tā aktivitātes nomākšanai, visbiežāk tiek izrakstīts Amoksicilīns vai Cefadroxil. Lai atjaunotu skrimšļus un mazinātu iekaisumu, tiek ņemti Dicloran vai Voltaren. Lai palielinātu imunitāti, ir piemēroti Immunoplus un Imudon, kuri dzer 1-2 tabletes. dienā pirms ēšanas. Pumpan un Taurīns palīdz aizsargāt sirdi. Sāpes tiek izvadītas, lietojot Ibuprofēnu un No-shpa.
- Ziedes. Reimatoīdā artrīta ārstēšanā lieliski pierādīja sevi Dolgit, Indometacin un Piroxicam-Verte. Viņi palēnina prostaglandīnu ražošanu, kas provocē iekaisumu, kas noved pie sāpēm. To lietošanas rezultātā samazinās pietūkums, uzlabojas locītavu kustīgums, audu nieze iziet. Uzklājiet ziedes 2-3 reizes dienā no rīta un vakarā, tās uzklāj uz problemātiskās vietas, iemasē ādā un atstāj, līdz tās pilnībā uzsūcas. Ārstēšana ilgst 2-3 nedēļas, pēc tam jums ir nepieciešams pārtraukums 2-3 mēnešus.
Reimatoīdā artrīta ārstēšana ar tautas līdzekļiem

Labi palīdz dažādas kompreses un losjoni, uzlējumi, tinktūras un novārījumi. Atbrīvojiet sāpes un maziniet kurkuma, propolisa, akonīta sakņu iekaisumu. Kartupeļi, ķiploki, kadiķis ir lieliski piemēroti arī ārstēšanai, taču tas viss jālieto tikai papildus pamata zāļu lietošanai.
Apmēram nedēļu uzklājiet tautas līdzekļus. Nelietojiet tos grūtniecības un zīdīšanas laikā, ideālā gadījumā pirms tam jums jākonsultējas ar ārstu.
- Ar kartupeļiem. Sildiet to, notīriet un berziet, salieciet to marles daļā, kas 20 minūtes jāpieliek sāpošajam savienojumam. No augšas valkājiet zeķubikses vai cimdus, atkarībā no tā, kas jūs traucē - kājas vai rokas.
- Ar ķiplokiem. No tā izspiediet sulu (5 krustnagliņas), sajauciet ar degvīnu (1 ēd.k.), ļaujiet kompozīcijai nostāvēties 5 dienas un dzeriet 1 tējk 1 reizi dienā. Tas jādara tukšā dūšā, pēc tam jūs nevarat ēst 1-2 stundas.
- Ar citronu. Sagrieziet to (1 gab.) Gaļas mašīnā, sajauciet ar sasmalcinātu mārrutku sakni (1 tējk.) Un vārītu ūdeni (3 ēd.k.). Ļaujiet maisījumam stāvēt dienu, pēc tam lietojiet to 1 ēd.k. l stundu pirms ēšanas. Pēc nedēļas ārstēšana ir jāpārtrauc, to var atsākt pēc mēneša. Nelietojiet šo rīku kuņģa un zarnu čūlu gadījumā, gastrīta un kolīta saasināšanās laikā. Starp citu, ja masa ir pārāk rūgta, varat tai pievienot nedaudz medus (2 ēd.k. l.).
- Ar pienu. Sildiet to (300 ml) un sajauciet ar rīvētu ķiploku (10 krustnagliņas). Šeit pievienojiet nedaudz medus (2 ēd.k. L.). Ēd 1 ēd.k. l masa dienā nedēļā. Stunda pirms galvenā ēdiena uzņemšanas tas jāēd siltā formā. Šis rīks uzlabo imunitāti, novērš dažādas infekcijas un atjauno skrimšļus.
- Ar bērza pumpuriem. Tos (200 g) ielej ar verdošu ūdeni (2 l) un uzstāj dienu. Pēc tam kompozīcijai, iepriekš filtrējot, pirms peldēšanās jāpievieno 2 glāzes vannai. Jums tas jālieto 30 minūtes 2-3 reizes nedēļā. Ir ļoti svarīgi, lai iekaisis ceļgalis vai elkonis būtu pilnībā iegremdēts ūdenī.
- Ar ceriņiem un kastaņiem. Pirmajā gadījumā mums vajag augu zarus (300 g), kurus vajadzētu sagriezt mazākos, bet otrajā - pašiem augļiem, tiem vajadzēs 200 g. Sajauciet abus komponentus, pārlejiet tos ar verdošu ūdeni (5 l) un atstājiet trīs dienas stikla burkā zem vāka. Tas jātur siltā vietā, tiešā saules staru tuvumā. Gatavais sastāvs jāfiltrē, ir nepieciešams samitrināt marles gabalu un uzklāt uz slimām locītavām.
- Ar kadiķu adatām. To sasmalcina (250 g) gaļas mašīnā un sajauc ar sviestu (300 g), vēlams mājās. Gatavo maisījumu vajadzētu iemasēt problemātiskajās vietās un pēc tam izolēt, uzliekot siltas bikses vai zeķubikses. Tas ir lielisks sedatīvs, pretiekaisuma un pretsāpju līdzeklis, to vajadzētu lietot 2–4 nedēļas.
Svarīgi! Jo vairāk cilvēks svīst ar reimatoīdo artrītu, jo ātrāk nostiprinās imūnsistēma un ķermenis tiek attīrīts no toksīniem, kas šīs slimības gadījumā saasina situāciju.
Terapeitiskās procedūras locītavu reimatoīdā artrīta ārstēšanai

Ultrafonoforēze, piemēram, ar Karipain krēmu, tiek parādīta gan sākotnējā, gan pēdējā posmā. To uzliek problemātiskai vietai, pēc kuras to pakļauj ultravioletajam starojumam. Viena sesija ilgst apmēram 20 minūtes, kopumā tām ir jāiet cauri 8–12, atkarībā no procesa aktivitātes.
Turklāt ir ieteicama augstas intensitātes impulsa magnētiskā terapija. Ar tās palīdzību ir iespējams uzlabot vielmaiņas procesus audos, novērst pietūkumu un normalizēt asinsriti. Lai pamanītu jebkādu efektu, jums būs jāveic 10 procedūru kurss.
Tas ir diezgan efektīvs cīņā pret reimatoīdo artrītu un fototerapiju, šim speciālajam lukturim tiek izmantotas "Bioptron" un "Ģenerālsekretārs". Redzamā gaisma iekļūst audos līdz 1-2 cm dziļumam, sākot to atjaunošanās procesu. Šī metode ir būtiska tikai subakūtā stadijā, ārstēšanas kurss ietver 12 sesijas.
Ne mazāk noderīga būs elektroforēze ar lidāzi. Šis risinājums tiek uzklāts uz ādas problemātiskajās vietās, pēc tam tas dziļi iekļūst audos, izmantojot elektrolītisko disociāciju. Viena procedūra ilgst apmēram 20 minūtes, to veic ar biežumu 1 reizi 3 dienās. To maksimālais skaits nedrīkst pārsniegt piecpadsmit pieejas.
Arī pacientiem tiek ieteiktas vispārējās un vietējās krioterapijas sesijas, kas ir saaukstēšanās lietošana. Tās ieviešanas laikā problemātiskajai locītavai tiek uzklāts īpašs maisījums, kura temperatūra parasti ir zemāka par -100 ° C. Lai iegūtu vairāk vai mazāk pienācīgu rezultātu, jums 20 reizes jāapmeklē ārsts.
Iepriekšējā tehnika ir ļoti efektīva kombinācijā ar naftalanoterapiju. Tas ietver ādas eļļošanu ar īpašu eļļu vai vannas, kas piepildīta ar to, uzņemšanu. Procedūra tiek veikta ik pēc 2-3 dienām, pēc katras no tām pacients tiek iesaiņots siltā sega. Vienam ārsta kursam jums jāapmeklē apmēram 15 reizes.
Bez neveiksmes tiem, kas cieš no artrīta, ieteicams ārstēties īpašās balneoloģiskās sanatorijās. Minerālūdens lietošana un peldēšanās tajā ir ļoti noderīga, īpaši efektīvas ir radona, nātrija hlorīda, sulfīda, slāpekļa-silīcija vannas. Jums tie jālieto katru dienu 10-20 dienas 30 minūtes. Ļoti palīdz arī aplikācijas ar ārstnieciskajiem dubļiem, īpaši no Nāves jūras.
Pozitīva ietekme uz pacienta veselību ir peldēšana 2-3 reizes nedēļā vismaz pusstundu, pastaigas svaigā gaisā, īpašs vingrojumu terapijas komplekss un profesionāla masāža.
Kā ārstēt reimatoīdo artrītu - skatieties video:
Ir ļoti svarīgi savlaicīgi atklāt reimatoīdā artrīta simptomus un diagnosticēt ķermeni. Jo agrāk slimība tiek atklāta, jo augstāks ir veiksmīgas ārstēšanas procents. Bet pilnībā atbrīvoties no tā joprojām nav iespējams, ārstu mērķis ir panākt pēc iespējas ilgāku remisiju un novērst turpmāku locītavu iznīcināšanu.
