Iluuma struktūra un īpašības
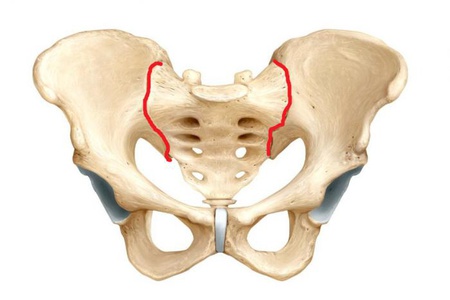
Sakroiliac locītava ir galvenā locītava, kas savieno mugurkaula apakšējo daļu un iegurni. Tas pārvadā milzīgu slodzi, kas rodas no cilvēka ķermeņa kustības.
Sakroiliac locītavas uzbūve
To veido diezgan plašas krustveida un iegurņa krūšu kaula locītavas virsmas. Precīzāk sakot, šī locītava atrodas starp ķīļa formas krustu krustu un korpusa iekšējo virsmu.
No anatomijas stāvokļa šāda struktūra attiecas uz saspringtiem vai neaktīviem skeleta savienojumiem. Tas ir pārī un plakana forma.
Locītavu sastāvdaļas
Uz abām locītavu virsmām ir skrimšļi. Tomēr tā izskats katram no viņiem ir atšķirīgs. Jūlijas virsmā ir šķiedru un plāni skrimšļi. Un sakrālais ir hialīns un biezāks.
Ja mēs uzskatām šo savienojumu no augšas, tad tā augšējo trešdaļu var saukt par šķiedru savienojumu (sindesmoze). Šajā gadījumā locītavu virsmas ir savstarpēji savienotas ar saistaudiem. Un tikai divas apakšējās trešdaļas ir tipiska locītava. Tomēr kopīgās telpas tajā praktiski nav.
Locītavas kapsula ir cieši izstiepta blīva šķiedru "maisiņa".
Sacroiliac locītavu droši nostiprina vairākas saites, kurām ir, iespējams, visizturīgākā struktūra visā cilvēka ķermenī.
Līgamentous aparāts
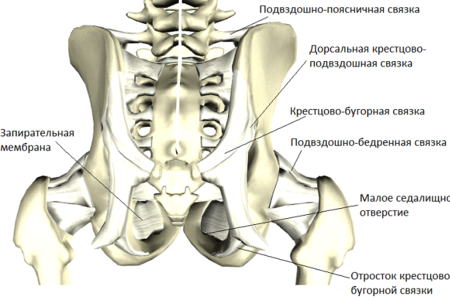
Savienojumi struktūrā ir šķiedras saistaudikomplektā. Viņi savieno locītavas sastāvdaļas, vēl vairāk nostiprinot to.
Pati sacroiliac locītavas stiprināšana veidojas no vairākām saišu grupām, kas atrodas šīs locītavas priekšā un aizmugurē. Abas no šīm grupām (attiecīgi ventrālās un muguras) satur starpnozaru sacroiliac saites. Tie ir īsi, savieno sakrālā un jēlija tuberositāti. Šīs ir ļoti izturīgas saites, kuras pamatoti uzskata par vienu no izturīgākajām pret asarām.
Arī katrā grupā ir ventrālās un muguras sacroiliac saites. Viņi atkāpjas no atbilstošās - priekšējās vai aizmugurējās daļas, ilumācijas daļas no apakšas un līdzīgas krustpunkta ventilācijai.
Papildu saites
Šīs locītavas anatomijā un funkcijā svarīgu lomu spēlē vēl vairākas saites, kas faktiski nav locītavas. Tie ietver:
- Sakro-bumbuļveida saite. Tas atrodas starp tāda paša nosaukuma iegurņa kaula sēžas tubercle un krustu.
- Sacro-spinous saite. Tas atrodas no išiasa mugurkaula līdz krustu malai.
- Iliao-jostas saites. Tas tiek virzīts no ceturtā un piektā jostas skriemeļa šķērseniskajiem procesiem uz ilumijas augšējo daļu.
Iepriekš minētās saites neattiecas tieši uz sacroiliac locītavu, un tās kalpo, lai stiprinātu iegurni ar mugurkaulu. Šīs saites netieši fiksē sacroiliac locītavu.
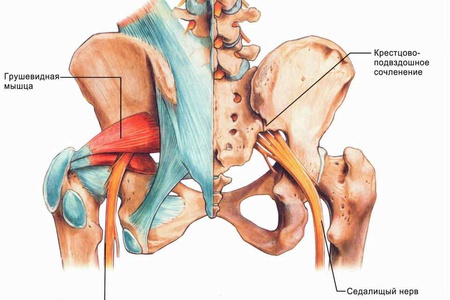
Asins piegāde un inervācija
Asinis plūst uz sacroiliac locītavu un plūst caur jostas, iliac-jostas un ārējo sakrālā artēriju un vēnu traukiem.
Inervāciju veic jostas un sakrālā nerva pinumu filiāles.
Funkcija
Praktiska locītavas telpas neesamība, spēcīgu un īsu saišu sistēma padara aktīvas kustības locītavā praktiski neiespējamas. Kustības diapazons parasti nepārsniedz 4–5 grādus. Tomēr bērnībā vai grūtniecības laikā sacroiliac locītavai ir izteiktāka kustīgums.
Šīs locītavas galvenā funkcija ir kustību amortizācija, kas tiek pārnesta no apakšējām ekstremitātēm uz mugurkaulu.
Tāpēc tai ir diezgan ievērojama statiskā un dinamiskā slodze. Arī sieviešu dzemdību laikā viņš kopā ar kaunuma simfizu palielina dzimšanas kanāla (iegurņa) diametru, atvieglojot bērna piedzimšanas procesu.
Locītavu patoloģija
Jebkuras sacroiliac locītavas slimības galvenā izpausme ir sāpes. Sāpes šīs locītavas sakāvē ir diezgan raksturīgas. Tagad mēs apsvērsim šīs pazīmes.
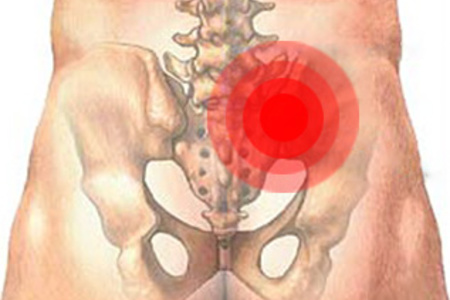
Sāpes raksturo kā izkliedētas (izkliedētas), bez skaidra avota. To nosaka sēžamvietas ārējā daļa. Tas izplatās (izstaro) uz atbilstošās aizmugurējās virsmas apakšējā ekstremitāte uz ceļa fossa. Arī sāpes dažreiz var izplatīties cirkšņa zonā.
Sāpju sajūtas ievērojami palielinās, fiziski noslogojot locītavu, piemēram, skrienot vai stāvot uz vienas kājas.
Pacienti atzīmē, ka, pārvietojoties uz sāniem un nelieliem soļiem, sāpes ievērojami samazinās. Arī staigāt pa kāpnēm ir vieglāk nekā nolaisties.
Locītavu patoloģijas veidi
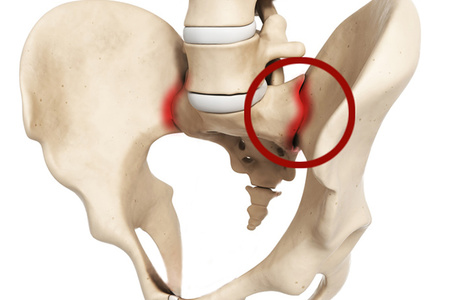
Patoloģiskas izmaiņas šajā jomā var izraisīt daudzus faktorus. Visu veidu sacro-jostas locītavas traumas ir ierasts sadalīt vairākās grupās.
Traumas
Šīs locītavas traumas izolēti ir ļoti reti. Parasti tos apvieno ar citiem iegurņa ievainojumiem - piemēram, iegurņa kaulu lūzumiem vai kaunuma locītavas saplēstām saitēm. Šādi ievainojumi parasti parādās ar dažādiem iegurņa ievainojumiem (kritieniem, ceļu satiksmes negadījumiem utt.), Dažreiz ar sarežģītām dzemdībām.
Ar šādiem ievainojumiem rodas iegurņa gredzena nestabilitāte, kas izpaužas kā iegurņa ass pārvietojums un bojājuma (lūzums, saišu plīsums) parādīšanās sacroiliac locītavā.
Lūzumi
Iegurņa kaulu lūzumus ļoti bieži pavada plaša iekšēja asiņošana ar retroperitoneālu asiņošanu, kas ir ārkārtīgi dzīvībai bīstams stāvoklis. Šajā gadījumā nepieciešama neatliekamā medicīniskā palīdzība.
Izteiktākās iegurņa kaulu lūzuma izpausmes ir:
- Iegurņa kroplība.
- Apakšējās ekstremitātes piespiedu stāvoklis ar pagriezienu uz āru un tā funkcijas pārkāpumu.
- Intensīvas sāpes lūzuma vietā, kas ievērojami palielinās, mēģinot saspiest iegurni.
Šādu pacientu pārvadāšana ārkārtīgi uzmanīgi jāveic guļus stāvoklī.
Saišu sastiepumi un asaras
Ligācijas asaras parasti apvieno ar kaunuma locītavas saišu aparāta bojājumiem. Šāda komplikācija dažreiz rodas dzemdību laikā viņu patoloģiskā kursa laikā. Diagnostika parasti tiek veikta nekavējoties, un to apstiprina ar rentgena pārbaudi.
Šīs locītavas sastiepumi var rasties grūtniecības laikā un kādu laiku pēc dzemdībām.
Iepriekš aprakstītais sāpju sindroms ir raksturīgs. Tomēr pareiza diagnoze ne vienmēr tiek veikta, jo šajā pacientu grupā nav iespējams veikt, piemēram, iegurņa rentgenu.
Iekaisuma slimības
Sakroiliac locītavas iekaisums tiek saukts par sacroileitis. Galvenie iemesli, kas izraisa iekaisuma procesa attīstību locītavā, ir:
- Specifiskas vai nespecifiskas infekcijas patogēnu darbība.
- Ankilozējošais spondilīts (ankilozējošais spondilīts).
- Citas slimības, ko papildina locītavu iekaisuma (artrīta) attīstība. Tas notiek ar reimatoīdo vai reaktīvo artrītu, psoriāzi utt.
Detalizēts ankilozējošā spondilīta un citu slimību izpausmju apraksts, kurās sacroiliac locītavas iekaisuma bojājums ir tikai viens no simptomiem, atrodams attiecīgajās vietnes sadaļās. Parasti šo apstākļu diagnoze nav īpaši sarežģīta.
Infekcijas bojājums
Strutaina sakroileīta attīstību izraisa specifiska vai nespecifiska mikroflora. Pirmajā gadījumā iekaisums rodas, ja cilvēks ir inficēts ar bālu treponēmu (sifilisa izraisītāju), mycobacterium tuberculosis utt. Šie mikroorganismi rada diezgan specifiskus, t.i., specifiskus šūnu un audu īpaša veida bojājumus.
Lielākā daļa patogēno un oportūnistisko mikroorganismu (stafilokoki, streptokoki, anaerobi utt.) Ir saistīti ar nespecifisko mikrofloru. Parasti infekcija notiek uzreiz ar vairāku veidu šādu mikrofloru. Infekcijas iekļūšana locītavā notiek vairākos veidos:
- Hematogēna vai ar asins plūsmu. Parasti asinīs nav baktēriju, tas ir, tas ir sterils. Tomēr dažos patoloģiskos apstākļos tajā parādās patogēni. Tas notiek, piemēram, ar ievērojamu imunitātes samazināšanos AIDS un citos imūndeficīta stāvokļos, sepsi (asins saindēšanās) attīstību utt.
- Infekcija ar atvērtu brūci. Tas notiek ar atklātiem lūzumiem, ievērojamiem sasitumiem ar masveida asiņošanu (hematomas).
- Strutainas infekcijas izplatīšanās no tuvumā esošajiem perēkļiem. Piemēram, ar strutainu iegurņa kaulu vai krustu bojājumu infekcija var mehāniski iekļūt sacroiliac locītavā. Tādējādi notiek sekundāra infekcija.
Sakroiliīta gaita ir akūta un subakūta.
Akūts sacroileitis
Akūts sākums izpaužas kā ķermeņa temperatūras paaugstināšanās līdz lielam skaitam, vispārējas intoksikācijas parādības - drebuļi, vājums, galvassāpes un muskuļu sāpes utt. Sāpes locītavā dažreiz ir ļoti intensīvas, pacients ir spiests atrasties horizontālā stāvoklī. Turklāt guļus uz pilnīgi līdzenas virsmas (vairoga) rada arī ievērojamas sāpes.
Strutaina sacroiliīta akūta gaitas komplikācija bieži ir gūžas muskuļa abscess.
Šajā gadījumā uzkrātā strutas izlaužas caur locītavu kapsulu un izplūst apkārtējos audos.
Subakūts un hronisks sacroileitis
Ja locītavu bojā dažu veidu patogēns, piemēram, bruceloze vai tuberkuloze, slimības gaitu nepavada tik izteiktas izpausmes kā akūtā procesā.
Šajā gadījumā ķermeņa temperatūra var nedaudz vai neregulāri paaugstināties. Nav intoksikācijas simptomu vai tie ir vāji izteikti. Locītavu sāpes parasti ir zemas intensitātes.
Ar savlaicīgu vai nepietiekamu šī stāvokļa ārstēšanu laika gaitā tas iegūst hronisku gaitu.
Šajā gadījumā sāpes jostas rajonā, krustos bieži tiek traucētas vai pat kļūst pastāvīgas. Var parādīties mugurkaula kroplība, tiek traucēta apakšējo ekstremitāšu funkcija. Pašā locītavā ir hroniska iekaisuma pazīmes, kas galu galā noved pie tā neveiksmes.
Ar, piemēram, locītavas tuberkuloziem bojājumiem, bieži augšstilba abscesiem ar fistulas veidošanos.
Sakroileīta diagnoze
![]()
Akūtā slimības gaitā diagnoze parasti nav īpaši grūta.
Subakūtā un hroniskā sacroiliīta gaitā bieži tiek veikti īpaši funkcionālie testi, radiogrāfija un iegurņa MRI.
Osteoartroze
Tas rodas sacroiliac locītavas neinfekcioza bojājuma rezultātā. Šajā stāvoklī locītavu skrimšļi tiek pakāpeniski iznīcināti. Rezultātā tas galu galā noved pie normālas locītavas darbības traucējumiem.
Osteoartrīts vai osteoartrīts visbiežāk attīstās iepriekšējās locītavas traumas rezultātā.
Arī šāda patoloģija var attīstīties pēc ilgstošas \u200b\u200blocītavu pārslodzes - sporta spēlēšanas, mazkustīga darba, svara celšanas, grūtniecības utt.
Osteoartrīta galvenā izpausme ir sāpes, kas ir pastāvīgas vai paroksizmāla rakstura. Tas pastiprinās, veicot kustības, ilgstoši stāvot, sēžot, noliekoties uz priekšu. Sāpju lokalizācija atrodas krustā vai sēžamvietā ar izplatīšanos muguras lejasdaļā, augšstilbā. Var atklāt zināmu stīvumu, bieži pēc ilgstošas \u200b\u200batpūtas vai no rīta.
Radiogrāfijās tiek atklāti osteofīti (kaulu izaugumi), locītavas telpas platuma samazināšanās un citas osteoartrīta pazīmes.
Kā ārstēt šādu patoloģiju?

Visu sacroiliac locītavas slimību ārstēšana galvenokārt ir atkarīga no tajā esošā patoloģiskā procesa cēloņa:
- Locītavas traumatiskos bojājumus parasti apvieno ar citu anatomisku veidojumu, piemēram, iegurņa, bojājumiem. Tādēļ šādu ievainojumu ārstēšanu veic vienīgi slimnīcā, atkarībā no bojājuma nopietnības.
- Ārstējot iekaisuma locītavu slimības, ir ļoti svarīgi pareizi noteikt patoloģijas cēloni. Šādu stāvokļu ārstēšanas princips ir etioloģisks, ietekmējot slimības cēloni. Tātad ar infekcioziem bojājumiem galvenokārt tiek izmantotas antibakteriālas zāles.
- Ar intensīvām sāpēm tiek izrakstīti dažādi pretsāpju un pretiekaisuma līdzekļi, kā arī fizioterapija. Ar to neefektivitāti tiek izmantotas blokādes ar anestēzijas līdzekļu ieviešanu. Ir iespējama arī sāpju zāļu intraartikulāra ievadīšana.
- Pacientiem ir ierobežotas fiziskās aktivitātes. Plaši tiek izmantotas dažādas manuālās terapijas metodes.
- Grūtniecēm un puerperām ar sacroiliac locītavu ieteicams mugurkaula izkraušanai valkāt īpašus pārsējus.
Dažreiz tiek parādīts ķirurģiska ārstēšana. Piemēram, ja rodas strutains sakroiliīts abscess.
Kā aizmirst par sāpēm locītavās?
- Locītavu sāpes ierobežo jūsu kustību un pilnvērtīgu dzīvi ...
- Jūs uztrauc diskomforts, kraukšķīgas un sistemātiskas sāpes ...
- Varbūt esat izmēģinājis ķekars narkotiku, krēmu un ziedes ...
- Bet, spriežot pēc fakta, ka jūs lasāt šīs rindas, tie jums neko daudz nepalīdzēja ...
Bet ortopēdiskais ķirurgs Sergejs Bubnovskis apgalvo, ka patiešām efektīvs līdzeklis pret locītavu sāpēm pastāv!
Sāpes sacroiliac locītavā bieži rodas, paceļot svaru neērtā stāvoklī, ar locītavu spriedzi, balsta saitēm un mīkstie audi. Sacroiliac (locītava ir uzņēmīga arī pret artrīta attīstību dažādās slimībās, kas bojā locītavu skrimšļus. Osteoartrīts ir izplatīta artrīta forma, kas izraisa sāpes sacroiliac locītavā: reimatoīdais un posttraumatiskais kartīts ir arī bieži sastopams sāpju iemesls. Retāk sastopami ankilozējošā spondilīta cēloņi, infekcijas un Laima slimība: Kolagēnas slimības, visticamāk, ir poliartropātijas nekā monoartropātijas, kas aprobežojas ar sacroiliac locītavu, lai arī sāpes rodas no krusta jostas daļas locītavu ar ankilozējošo spondilītu, ļoti labi reaģē uz zemāk aprakstītajām intraartikulārajām injekcijām. Dažreiz pacientiem tiek novērotas iatrogēnas sacroiliac locītavas disfunkcijas, ko izraisa kaula transplantāta traumatiska noņemšana.
Sāpju simptomi sacroiliac locītavā
Lielākā daļa pacientu ar sacroiliac locītavas sāpēm sūdzas par sāpēm ap locītavu un augšstilbā, kas izstaro uz sēžamvietu un kājas aizmuguri; sāpes nekad neizplatās zem ceļa. Kustība pastiprina sāpes, bet miers un siltums sniedz atvieglojumu. Sāpes ir nemainīgas, tās var traucēt miegu. Skartā sacroiliac locītava ir sāpīga palpējot. Pacienti bieži pauž skarto kāju un noliecas uz veselīgo pusi. Bieži vien ir jostas aksiālo muskuļu spazmas, kas ierobežo kustību mugurkaula jostas daļā iztaisnotā stāvoklī un uzlabo nepieciešamo gūžas bicepsa relaksāciju sēdus stāvoklī. Pacientiem ar sāpēm no sacroiliac locītavas iegurņa šūpošanās tests ir pozitīvs. Veicot šo pārbaudi, eksaminētājs novieto rokas uz priekšējās jostas daļas mugurkaula jostas daļas un īkšķiem un pēc tam bez pūlēm samazina iegurņa spārnus līdz viduslīnijai. Pozitīvs tests ir raksturīgs sāpju parādīšanās sacroiliac locītavā.
Sāpes sacroiliac locītavā klīniskās pazīmes
Sacroiliac locītavas bojājumus no citiem mugurkaula jostas daļas ievainojumiem var atšķirt, lūdzot pacientam noliekties uz priekšu sēdus stāvoklī. Pacienti ar sacroiliac sāpēm to izdara salīdzinoši viegli, pateicoties augšstilba bicepsa atslābumam šajā stāvoklī. Turpretī pacienti ar mugurkaula jostas daļas sāpēm izjūt simptomu palielināšanos, sēžot uz priekšu.
Aprakstītā injekcija ir diezgan efektīva, lai ārstētu sāpes sacroiliac locītavā. Tajā pašā laikā burshs un tendinīts var palielināt sāpes sacroiliac locītavā, kas prasa papildu ārstēšanu ar vairāk vietēju anestēzijas līdzekļu un metilprednizilona injekcijām.
Injicēšana sacroiliac locītavā tiek veikta guļus stāvoklī, ādu virs locītavas apstrādā ar antiseptisku šķīdumu. Sterilā veidā ar adatu ir savienota sterila šļirce ar 4 ml 0,25% bez konservantu saturoša bupivakaīna un 40 mg metilprednizolona. Atrodiet muguras priekšējo mugurkaula jostas daļu. Šajā brīdī adatu uzmanīgi izvada caur ādu un zemādas audiem 45 grādu leņķī skartās locītavas virzienā. Kad tā nonāk kaulā, adata tiek izvadīta zemādas audos un atkal tiek nosūtīta augstāk un nedaudz uz sāniem. Pēc iekļūšanas locītavā uzmanīgi injicē šļirces saturu. Injekcijām jābūt mazām. Ja tiek novērota ievērojama pretestība, adata, iespējams, nokļuva saitē un nedaudz jāvirza locītavas apvidū, līdz injekcija nonāk bez ievērojamas pretestības. Pēc tam adatu noņem, injekcijas vietai uzliek sterilu pārsēju un aukstu.
Fizioterapija, kas ietver termiskās procedūras un vieglos vingrinājumus, jāsāk dažas dienas pēc injekcijas. Jāizvairās no pārmērīgas fiziskās slodzes, jo tie saasinās simptomus.
Aptauja
Aptaujas rentgenogrāfija ir indicēta visiem pacientiem ar sāpēm sacroiliac locītavā. Tā kā sakrūtei ir nosliece uz traumatiskiem lūzumiem, tiek norādīts gan primāro, gan sekundāro audzēju, jostas un krustu daļas distālās daļas MRI, ja sāpju cēlonis nav skaidrs. Šādiem pacientiem ir iespējama kaula radionuklīdu pārbaude (scintigrāfija), lai izslēgtu audzēju, nepilnīgus lūzumus, kurus var izlaist ar parasto radiogrāfiju. Balstoties uz klīniskajām izpausmēm, var veikt papildu testus, kas ietver vispārējo asins analīzi, ESR, HLA B-27 antigēna noteikšanu, antinukleāro antivielu noteikšanu un asins bioķīmiju.
Diferenciālā diagnoze
Sāpes, kas rodas no sacroiliac locītavas, var sajaukt ar miogēnām sāpēm, jostas bursītu, iekaisuma artrītu un jostas bojājumiem muguras smadzenes, saknes, pinums un nervi.
Sacroiliac locītavu sāpes
Sākotnējā sāpju un traucētās funkcijas sacroiliac locītavā ārstēšana ietver NPL (piemēram, diklofenaka vai lornoksikama) un fizioterapijas kombināciju. Vietējā siltuma un aukstuma lietošana var būt arī labvēlīga. Pacienti, kuri nereaģē uz šo ārstēšanu, tiek parādīti kā nākamais solis - vietējo anestēzijas līdzekļu un steroīdu injekcija.
Mūsu skeleta balstu veido lieli kauli, kas atrodas dažādas daļas skelets, piemēram, ilium, ir lielākais no iegurņa. Skeletā ir vairāk nekā 200 dažādu elementu. Daži ir stiprāki, teiksim, kauli, kas veido galvaskausu vai kalcaneusu. Citi ir mazi un ļoti trausli.
Tomēr neatkarīgi no tā, cik spēcīgi ir kaulu audi, rodas gadījumi, ka tiek iznīcināts pat visizturīgākais elements. Iemesli ir diezgan atšķirīgi:
- ģenētiskā predispozīcija;
- vielmaiņas traucējumi;
- kaulu ķermeņa nobrāzums ar vecumu vai pastāvīgas un ilgstošas \u200b\u200bfiziskas slodzes rezultātā;
- lūzumu traumas un tā tālāk.
Ilijas lūzums ir diezgan bīstams ievainojums. Ļoti smaga, saistīta ar lielu asins zaudējumu un bojājumu risku. iekšējie orgāni, it īpaši Uroģenitālās.
Dizaina iespējas
Tas ir kaulu pāris. Abiem elementiem (labajā un kreisajā pusē) ir tāda paša veida anatomija. Ir divas galvenās zonas: spārns un korpuss.
Korpuss ir īss un biezs. Savienojot ar kaunuma un sēžas kauliem, veidojas acetabuls. Kaula elementa augšējā daļa ir paplašināta - tas ir spārns. Tam ir neparasta struktūra. Pati spārna mala ir nedaudz izliekta, tā ir visgarākā. Grēdas priekšējā malā ir pāris mazu izaugumu - augšējā un apakšējā jostas mugurkaula. Zem tiem atrodas liels sēžas iecirtums.
Spārna iekšējai un ārējai pusei ir arī struktūras pazīmes:
- iekšējs - veido gaišās fossa;
- ārējā - izliektā - gūžas virsma.

Iegurņa ileo-sakrālā locītava tiek veidota, artikulējot spārna iekšējo virsmu ar auss formas reģionu ar iegurņa kaulu. Kaunums, sēžas un ilumija kopā veido iegurņa kaulu. Un pārī viņi veido iegurņa joslu. Jostas elementu savienojumi ir ļoti spēcīgi, veidojas saistaudu kaulu tipa dēļ.
Iegurņa lūzumi notiek tikai 5-6% gadījumu. Galvenais iemesls ir iegurņa izspiešana nelaimes gadījuma dēļ. Kā minēts, ilium sabojājas tikai visnopietnāko negadījumu laikā vai nokrīt no liela augstuma. Biežāk tiek skartas plānākas kaunuma un sēžas. Un tomēr pat šo lielo, spēcīgo kaulu elementu, kam ir tāda šķietami monolīta struktūra, var sabojāt.
Simptomi un lūzumu ārstēšana
Visbiežākais šo kaulu bojājumu iemesls ir lūzuma ievainojums. Tos izšķir pēc smaguma pakāpes. Tādēļ nepieciešama individuāla pieeja ārstēšanai. Dažreiz ārsti izmanto ķirurģisku iejaukšanos, lai palīdzētu pacientam atgūt darba spējas. Vairumā gadījumu pietiek ar konservatīvu terapiju.
Ir zināms, ka visbīstamākie ir lūzumi ar pārvietojumu, sadrumstalotības veidu, atvērti vai sarežģītas pārvietošanās vietās. Ja bojājums ir bojāts, tiek novēroti šādi simptomi:
- nepanesamas, asas sāpes, sliktāk, mēģinot pārvietoties;
- plaša mīksto audu hematoma;
- pietūkums
- samazināta ekstremitāšu funkcionalitāte no ievainota kaula elementa.
Neatkarīgi no lūzuma smaguma un audu plīsuma vietas, simptomi ir līdzīgi. Bet traumu cēloņi ir dažādi.
- Tiešs trieciens vai asu griezumu gūžas muskuļi (bērniem) izraisa jēlija mugurkaula asarošanu.
- Kritiens no augstuma, negadījums - biežāk cieš spārns un cekuls.
Ar šādiem ievainojumiem tiek novēroti vairāki kaulu elementu, tas ir, citu iegurņa kaulu, plīsumi.
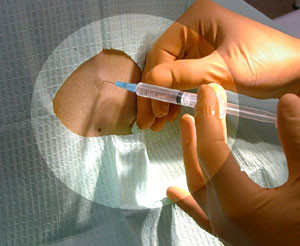
Slēgtu fragmentu izvietošanu veic vietējā anestēzijā.
Ja ir mazākās aizdomas par lūzumu, cietušais nekavējoties jānogādā medicīnas iestādē. Pretsāpju līdzekļi palīdzēs mazināt sāpes. Diemžēl tradicionālā ģipša imobilizācija nav piemērojama. Ārsts ievada anestēziju un pēc tam pārvieto fragmentus:
- bez aizspriedumiem: vietēja anestēzija, slēgta pārvietošanās;
- ar pārvietojumu: vispārēja anestēzija, atklāta samazināšana (ar ķirurģisku metodi).
Nav lūzumu, bet kauls "sāp"?
Ir arī citi iemesli, kāpēc tas sāp iegurņa kaulu rajonā:
- pietūkums
- asins slimības;
- pārmērīga fiziskā aktivitāte (profesionāla);
- iekaisums, infekcija;
- slimības, kas saistītas ar vielmaiņas traucējumiem kaulā;
- narkotiku iedarbība;
- iedzimtas patoloģijas (traucēta anatomija);
- garš gultas režīms;
- dažu vielu pārmērīga sekrēcija;
- osteoblastu aktivitātes samazināšanās (saistīta ar vecumu);
- mugurkaula osteohondroze;
- starpskriemeļu trūce.
Sīkāk apsveriet patoloģiju, kas saistīta ar anatomijas pārkāpumu.
Kaula struktūrā izdalās periosteum, kompakta viela, poraina viela un kaulu smadzenes. Enostoze ir patoloģisks simptoms, kas izpaužas ar kaulu aizaugšanu no iekšpuses. Jaunveidojumam var būt neliela lokalizācija vai izplatīties visā kaula garumā. Šīs patoloģiskās izmaiņas izraisa garozas slāņa izkliedētu sabiezējumu līdz pilnīgai medulārā kanāla lūmena aizvēršanai. Tā rezultātā cilvēkam attīstās dažādas slimības, kuru galvenais simptoms ir enostoze.
Starp citu, enostozi in vivo var noteikt tikai ar rentgena pārbaudi, jo simptomam nav ārēju izpausmju. Patoloģiskais process var sākties jebkurā skeleta kaulā, ieskaitot ileumu.
Ilusuma loma medicīniskajā izpētē
Trepanobiopsija ļauj iegūt kaulu smadzeņu paraugus detalizētākam histoloģijas pētījumam, lai apstiprinātu vienu vai otru patoloģisko procesu. Šo paņēmienu izmanto tieši, vācot materiālu no ilium.
Trepanobiopsija ir produktīvāka nekā krūšu kurvja punkcija:
- rada mazāk sāpju;
- mazāk traumu;
- lielāks paraugu daudzums;
- mazākais audu un histoloģisko slāņu integritātes pārkāpums paraugā.
Trepanobiopsija tiek veikta cekas reģionā (no priekšējā priekšējā vai aizmugurējā tuberkulozes). Parauga iegūšanai tiek izmantota speciāla trokāra adata, kuru vispirms ierosināja profesors Abramovs.
Atkarībā no iespiešanās puses tiek izmantots atšķirīgs adatu komplekts. Trepanobiopsija prasa ārsta precizitāti un augstu profesionalitāti.
Lai adata būtu ievietota, pacientam nav sāpju, tiek veikta ādas, zemādas audu un periosteum anestēzija. Tad ārsts uzmanīgi iepazīstina ar trokaru ar ievietoto mandrīnu, caurdurt ādu, zemādas audus un tuvoties kaula virsmai.

Tālāk rotācijas kustības tiek veiktas ar īpašu rokturi, kas piestiprināts pie trokara ārējā gala. Adata it kā pieskrūvēta. Mandrīnu noņem un adatu ieskrūvē sūklī, līdz tā apstājas. Neapturot griešanos, adatu lēnām noņem. Savākto paraugu ievieto īpašā fizioloģiskā šķīdumā. Punkcijas zīmi dezinficē ar jodu un aizzīmogo ar lenti.
Katram mūsu skeleta elementam ir sava loma. Un ir ļoti svarīgi nodrošināt, ka tie paliek neskarti, spēcīgi un veselīgi. Ja ir sāpes, nevilcinieties konsultēties ar ārstu. Tādā veidā nākotnē var izvairīties no nopietnām problēmām.
Ilium ir viens no lielākajiem cilvēka skeleta kauliem. Labā un kreisā jostas kauli atrodas iegurņa kaula augšējos aizmugurējos reģionos.
Iliac struktūra
Apdare ir savienota pārī. Tādēļ gan kreisās, gan labās puses sirds kauliem ir vienāda struktūra. Viņi izšķir divas daļas: ķermeni un spārnu. Korpuss ir īss un biezs ileums. Tas saplūst ar sēžas un kaunuma kauliem, veidojot acetabulum. Pagarināts augšējā daļa Ilium veido spārnu. Spārna izliektā augšējā mala tiek saukta par iliac crest. Grēdas priekšpusē ir divi mazi izaugumi - apakšējā un augšējā jostas mugurkaula. Nedaudz zem tām atrodas liels sēžas iecirtums. Spārna iekšējā ieliektā daļa veido niezošo fossa, bet izliektā ārējā daļa veido gūžas virsmu. Uz jostas daļas spārna iekšējās virsmas ir auss formas virsma, kas ir krustu un iegurņa kaula savienojums.
Iliakas lūzums
Iliakas lūzumi parasti rodas tieša iegurņa kaulu trieciena vai saspiešanas rezultātā. Bērniem lūzums jostas daļas spārna apvidū var rasties arī asas sēžamvietas muskuļu kontrakcijas rezultātā. Lūzuma simptomi ir:
- Smaga audu edēma lūzuma vietā;
- Asas sāpes, ko pastiprina jebkurš mēģinājums pārvietot kāju;
- Straujš apakšējo ekstremitāšu funkcijas samazinājums bojājuma pusē, t.i. ar labās acs ilumijas traumu tiek traucētas funkcijas labā pēda, un ar sakāvi attiecīgi kreisajā pusē.
Ilumija lūzumu pavada ievērojama asiņošana, vienlaikus izplatoties pa visu iegurņa sānu virsmu un augšstilba augšējo trešdaļu. Bieži vēdera priekšējā sienā ir muskuļu sasprindzinājums.
Ja jums ir aizdomas par redzes lūzumu, cietušais jānogādā slimnīcā guļus stāvoklī. Zem ceļgaliem tiek novietota neliela plāksnīte. Ja lūzums netiek pārvietots, tad tiek veikta lūzuma vietas vietēja anestēzija, kāju ievieto īpašā šķembā un trīs līdz četras nedēļas tiek noteikts stingrs gultas režīms. Lūzumu gadījumā ar pārvietojumu tiek veikta operācija, kuras mērķis ir salīdzināt fragmentus (pārvietošanos), pēc tam kāju novieto uz riepas un ievainotajam pacientam mēnesī tiek noteikts gultas režīms. Pēc tam izrakstīja fizioterapijas ārstēšanu, masāžu. Nepieciešamas fizikālās terapijas nodarbības. Parasti pilnīgu apakšējo ekstremitāšu funkcijas atjaunošanu novēro 1,5 līdz 2 mēnešus pēc gultas režīma atcelšanas. 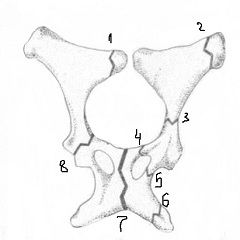
Ievainojums sāp: cēloņi
Papildus ievainojumiem ir arī citi iemesli, kāpēc sāp nūjiņa. Tie ir diezgan dažādi:
- Liela fiziskā aktivitāte, spēlējot sportu;
- Iliakas audzēji;
- Asins slimības (mieloma, eritremija, hroniska mielogēna leikēmija, akūta, kaulu smadzeņu slimība, Hodžkina limfoma);
- Infekciozi bojājumi ilumijas (,);
- Metabolisma kaulu slimības (minerālvielu un / vai D vitamīna deficīts, osteomalācija, B1 vitamīna deficīts);
- Pārmērīga kortizola, T3 vai paratheidīta hormona sekrēcija;
- Dažu narkotiku, īpaši hormonu, ietekme;
- Ilgstoša gulētiešana;
- Vecuma izraisīta osteoblastu aktivitātes kavēšana;
- Iedzimta kolagēna sintēzes patoloģija (Pedžeta slimība).
Turklāt ar starpskriemeļu disku trūcēm var rasties sāpes labā vai kreisā acs kaula rajonā. Tāpēc, ja sāp iliumija, jums nevajadzētu pašārstēties, bet jākonsultējas ar ārstu. Tikai ārsts, pabeidzis visu nepieciešamo pacienta medicīnisko pārbaudi, varēs noskaidrot patieso sāpju cēloni, veikt pareizu diagnozi un izrakstīt atbilstošu ārstēšanu.
Uzmanību, tikai ŠODIEN!
Viss interesanti
Humerus - pleca skeleta pamatne, garš cauruļveida kauls.Lāpstiņas struktūra Paaugstināšanās sastāv no ķermeņa un divām epifizēm - distālās apakšējās un proksimālās augšējās.
Metatarsus - pēdas daļa starp tarsu un pirkstu falangām. Metatarsu veido pieci cauruļveida kauli.Metatarsāla kaula struktūra.Katram metatarsālajam kaulam ir ķīļveida pamatne, ķermenis un galva. Otrais metatarsālā kauls ir garākais, un ...
Ischium ir viens no trim kauliem, kas veidojas, kopā ar nieru un kaunuma iegurņa kauliem. Pēc 16-17 gadiem šie kauli tiek savienoti, izmantojot skrimšļus, un vēlāk, pēc pilnīgas skrimšļa pārkaulošanās, robeža starp tiem ir pilnībā ...
Iegurņa kaulu veido trīs kauli, un kaunuma kauls arī pieder pie šī skaita. Pāra kaunuma kaulu veido ķermenis, kā arī augšējie un apakšējie zari, tie atrodas leņķī viens pret otru. Divas kaunuma kaula augšējās zari ir savstarpēji savienotas ...
Kaulu patoloģisks lūzums ir process, kas parasti notiek nenozīmīgas fizioloģiskās slodzes rezultātā uz kaulu, kas iepriekš ir piedzīvojis kādas patoloģiskas parādības: iekaisumu, infekciju, distrofiskas izmaiņas un ...
Sāpes no sacroiliac locītavas bieži rodas, paceļot svaru neērtā stāvoklī, ar spriedzi locītavā, atbalsta saitēm un mīkstajiem audiem.
Sacroiliac locītava ir uzņēmīga arī pret artrīta attīstību dažādās slimībās, kas bojā locītavu skrimšļus.
Osteoartrīts ir izplatīta artrīta forma, kas noved pie sāpēm sacroiliac locītavā: reimatoīdais un posttraumatiskais artrīts ir arī bieži sastopams sāpju cēlonis.
Retāk sastopami cēloņi ir ankilozējošais spondilīts un infekcijas.
Kolagēna slimības ir vairāk poliartropātijas nekā monoartropātijas, kuras ierobežo sacroiliac locītava, lai gan sāpes no sacroiliac locītavas ar ankilozējošo spondilītu ārkārtīgi labi reaģē uz zemāk aprakstītajām intraartikulārajām injekcijām.
Dažreiz pacientiem ir sacroiliac locītavas iatrogēna disfunkcija, ko izraisa kaula transplantāta traumatiska noņemšana.
Simptomi
Lielākā daļa pacientu ar sacroiliac locītavas sāpēm sūdzas par sāpēm ap locītavu un kājas augšdaļā, kas izstaro uz sēžamvietu un kājas aizmugurē; sāpes nekad neizplatās zem ceļa. Kustība pastiprina sāpes, bet miers un siltums sniedz atvieglojumu. Sāpes ir nemainīgas, tās var traucēt miegu.Skartā sacroiliac locītava ir sāpīga palpējot. Pacienti bieži pauž skarto kāju un noliecas uz veselīgo pusi. Bieži vien ir jostas aksiālo muskuļu spazmas, kas ierobežo kustību mugurkaula jostas daļā iztaisnotā stāvoklī un uzlabo nepieciešamo gūžas bicepsa relaksāciju sēdus stāvoklī. Pacientiem ar sāpēm no sacroiliac locītavas iegurņa šūpošanās tests ir pozitīvs.
Veicot šo pārbaudi, eksaminētājs novieto rokas uz priekšējās jostas daļas mugurkaula jostas daļas un īkšķiem un pēc tam bez pūlēm samazina iegurņa spārnus līdz viduslīnijai. Pozitīvs tests ir raksturīgs sāpju parādīšanās sacroiliac locītavā.
Aptauja
Aptaujas rentgenogrāfija ir indicēta visiem pacientiem ar sāpēm sacroiliac locītavā. Tā kā sakrūtei ir nosliece uz traumatiskiem lūzumiem, tiek norādīts gan primāro, gan sekundāro audzēju, jostas un krustu daļas distālās daļas MRI, ja sāpju cēlonis nav skaidrs.Šādiem pacientiem ir iespējama kaula radionuklīdu pārbaude (scintigrāfija), lai izslēgtu audzēju, nepilnīgus lūzumus, kurus var izlaist ar parasto radiogrāfiju. Balstoties uz klīniskajām izpausmēm, var veikt papildu testus, kas ietver pilnīgu asins analīzi, ESR, HLA B-27 antigēna noteikšanu, antinukleārās antivielas un asins bioķīmiju.
Diferenciālā diagnoze
Sāpes, kas rodas no sacroiliac locītavas, var sajaukt ar miogēnām sāpēm, jostas bursītu, iekaisuma artrītu un muguras smadzeņu, sakņu, plexus un nervu bojājumiem.Ārstēšana
Sākotnējā sāpju un traucētas funkcijas sacroiliac locītavā ārstēšana ietver NPL (piemēram, diklofenaka vai lornoksikama) un fizioterapijas kombināciju. Vietējā siltuma un aukstuma lietošana var būt arī labvēlīga. Pacientiem, kuri nereaģē uz šo ārstēšanu, kā nākamais solis ir norādīta vietējo anestēzijas līdzekļu un steroīdu injekcija.Komplikācijas un diagnostikas kļūdas
Injekcijas tehnika ir droša ar labām zināšanām par anatomiju. Piemēram, ja adata tiek ievietota sāniski, tā var sabojāt sēžas nervu. Intraartikulāras injekcijas galvenā komplikācija ir infekcija, kas, stingri ievērojot aseptiskos noteikumus un vispārējos piesardzības pasākumus, ir ārkārtīgi reti.Ekhimožu parādīšanos un hematomu veidošanos var samazināt, izspiežot injekcijas vietu tūlīt pēc tās. Aptuveni 25% pacientu sūdzas par īslaicīgu sāpju palielināšanos pēc intraartikulāras injekcijas, tāpēc par to jābrīdina.
Klīniskās pazīmes
Sacroiliac locītavas bojājumus no citiem mugurkaula jostas daļas ievainojumiem var atšķirt, lūdzot pacientam noliekties uz priekšu sēdus stāvoklī. Pacienti ar sacroiliac sāpēm to izdara salīdzinoši viegli, pateicoties augšstilba bicepsa atslābumam šajā stāvoklī. Turpretī pacienti ar mugurkaula jostas daļas sāpēm izjūt simptomu palielināšanos, sēžot uz priekšu.Aprakstītā injekcija ir diezgan efektīva, lai ārstētu sāpes sacroiliac locītavā. Esošais bursīts un tendinīts var saasināt sāpes sacroiliac locītavā, kas prasa papildu ārstēšanu ar vairāk vietēju anestēzijas līdzekļu un metilprednizilona injekcijām.
Injicēšana sacroiliac locītavā tiek veikta guļus stāvoklī, ādu virs locītavas apstrādā ar antiseptisku šķīdumu. Sterilā veidā ar adatu ir savienota sterila šļirce ar 4 ml 0,25% bez konservantu saturoša bupivakaīna un 40 mg metilprednizolona.
Atrodiet muguras priekšējo mugurkaula jostas daļu. Šajā brīdī adatu uzmanīgi izvada caur ādu un zemādas audiem 45 grādu leņķī skartās locītavas virzienā. Kad tā nonāk kaulā, adata tiek izvadīta zemādas audos un atkal tiek nosūtīta augstāk un nedaudz uz sāniem. Pēc iekļūšanas locītavā uzmanīgi injicē šļirces saturu.
Injekcijām jābūt mazām. Ja tiek novērota ievērojama pretestība, adata, iespējams, nokļuva saitē un nedaudz jāvirza locītavas apvidū, līdz injekcija nonāk bez ievērojamas pretestības. Pēc tam adatu noņem, injekcijas vietai uzliek sterilu pārsēju un aukstu.
Fizioterapija, kas ietver termiskās procedūras un vieglos vingrinājumus, jāsāk dažas dienas pēc injekcijas. Jāizvairās no pārmērīgas fiziskās slodzes, jo tie saasinās simptomus.
R.G. Yesin, O.R. Yesin, G.D. Akhmadeeva, G.V. Salikhova
