Паразиты в мышцах человека: симптомы и места обитания. Миозит спинных мышц: причины, симптомы, диагностика и лечение
Полимиозит — инфекционно-аллергическос поражение мышц, где наряду с воспалительными реакциями развиваются дегенеративные изменения вплоть до некроза мышечных волокон. Это заболевание полиэтиологическое, но с единым патогенезом, в основе которого лежат аллергические реакции с образованием антител в мышечной ткани. Если антитела вырабатываются в эктодерме, то развивается более тяжелая форма заболевания — дерматомиозит. Болезни предшествуют ангина, травма, массивная инсоляция, прием медикаментов (антибиотики, сульфаниламиды), имеют значение эндокринные сдвиги во время беременности, родов, климакса. Полимиозит (дерматомиозит) может сочетаться с опухолью, васкулитом, диффузными болезнями соединительной ткани, саркоидозом. Его течение может быть мягким и злокачественным.
Для всех вариантов полимиозита основным клиническим проявлением является мышечная слабость, сочетающаяся в последующем с атрофией мышц. Вначале будет миалгия в покое, при движении, при надавливании на мышцы, нарастающая слабость в мышцах плечевого и тазового пояса. Далее мышцы уплотняются, увеличиваются в объеме, за счет отека они приобретают тестоватую консистенцию, нарастает болезненность, кожа над мышцами также отечна, после исчезновения отечности мышц и кожи выявляется атрофия мышц.
Нарастающая слабость приводит к тому, что больной не может сесть, поднять конечности, голову, становится обездвиженным, что наблюдается лишь при тяжелых вариантах течения полимиозита (дерматомиозита). Если вовлекаются в процесс мышцы лица, появляется маскообразиость, поражение диафрагмы приводит к вентиляционным нарушениям, поражение мышц гортани и глотки проявляется ослаблением голоса, гнусавостью, дисфагией, поперхиванием, попаданием пищи в носоглотку, у некоторых больных возникают глазодвигательные расстройства и птоз. В отдельных случаях полимиозит сочетается с поражением суставов, схожим с ревматоидным артритом.
Токсический миозит возникает при тяжелых интоксикациях алкоголем, при лечении такими препаратами, как колхицин, винкристин, при интоксикациях, развившихся после укуса некоторых насекомых и животных, особенно в жарких странах. Алкогольный миозит проявляется болезненностью и отечностью мышц, миоглобинурией и почечной недостаточностью, полиневритами и атрофией мышц.
Профессиональный миозит возникает при нарушении трофики мышц, длительно подвергавшихся интенсивному динамическому или статическому напряжению, однообразным движениям. Больные жалуются на болезненные ощущения в мышцах, снижение их силы. При пальпации таких мышц может быть умеренная болезненность, в их глубине определяются узелки и тяжи (фиброзиты, целлюлиты), это часто сочетается с тепдовагинитами. Обычно страдают мышцы плечевого пояса и верхних конечностей.
Оссифицирующий миозит — метапластический процесс, при котором происходит обызвествление, а в последующем истинное окостенение соединительнотканных прослоек в толще мышцы. Это возможно при чрезмерных физических и спортивных нагрузках: например, у гимнастов поражается дельтовидная, двуглавая мышцы, у наездников — приводящая мышца бедра. Обызвествление и окостенение сухожилий у места их прикрепления к костям или околосуставных тканей возможно в результате травмы. Подобное наблюдается при трофоневрозах, возникающих при спинной сухотке, травме спинного мозга и крупных нервных стволов, при полиневритах, сирингомиелии, а также в исходе дерматомиозита.
Клинически оссифицирующий миозит проявляется ограничением движений, скованностью мышц шеи, спины, проксимальных отделов конечностей, иногда мышц головы, изменением осанки, патологической позой. В мышцах при пальпации определяются плотные, разной величины и формы образования, возможна болезненность. Оссифицирующий миозит нельзя путать с обызвествлением синовиальных сумок при бурситах.
Нейромиозит - воспапенис мышечной ткани с одновременным поражением интрамускулярных нервов или дистатьных отделов аксонов нервов. Он проявляется болями в мышцах, усиливающимися при пальпации, особенно в местах их прикрепления. Болезненность определяется при пальпации мышц латеральное остистых отростков пояснично-крестцового отдела позвоночника, у гребешка ости подвздошной кости, у средины гребня этой кости, седалищного бугра, в нижней трети бедра, посредине задней поверхности, в подколенной ямке, сзади головки малоберцовой кости, у наружной лодыжки, на тыле стопы (болевые точки Балле). В отличие от миозита при нейромиозите будут выявляться слабо-положительные симптомы натяжения.
Полифибромиозит — воспалительный процесс в мышцах, сопровождающийся выраженной реакцией со стороны соединительной ткани с развитием в ней фиброзных изменений. Больных беспокоят боли при движении, имеется резкая болезненность в местах прикрепления мышц. В мышцах при пальпации определяются плотные болезненные тяжи, узелки, иногда в процесс вовлекаются сухожилия, они уплотняются, становятся болезненными, воспалительный процесс может закончиться развитием контрактуры. Фиброзные изменения в мышцах спины, плечевого пояса приводят к формированию патологических поз. Типичным признаком полифибромиозита является отсутствие расслабления мышц во время сна и при общей анестезии. Полифибромиозит может быть следствием полимиозита, распространенного травматического миозита или иметь черты системного заболевания.
Мышечная слабость - довольно распространенный клинический синдром. Чаще он имеет неспецифический характер и является сопутствующим проявлением при психоэмоциональном и физическом переутомлении, при любой инфекции, интоксикации, при соматических заболеваниях. Однако этот синдром может занимать центральное место в клинической картине таких болезней, как миастения и полимиозит.
Миастения — мышечная слабость, может быть в виде нозологической формы и синдрома при органических заболеваниях нервной системы различной этиологии.
Миастения как нозологическая форма представляет собой нервно-мышечное заболевание, этиология которого не выяснена, но в 60% случаев ее связывают с патологией вилочковой железы. Основные клинические проявления болезни — мышечная слабость и патологическая утомляемость. Мышечная слабость отличается от парезов тем, что она резко возрастает при повторных активных движениях и может достигнуть степени полного паралича. Выделяют локальную и генерализованную формы.
Локальная форма проявляется поражением глазодвигательных мышц (опущение век — птоз, двоение предметов — диплопия), а также мышц гортани, глотки и языка, жевательных мышц, что приводит к парезу мягкого нёба и надгортанника, затруднению глотания (дисфагия), изменению голоса вплоть до афонии, расстройству речи (дизартрия), больные быстро утомляются при разговоре. Реже болезнь проявляется слабостью мышц конечностей в проксимальных отделах, шеи и дыхательной мускулатуры. Генерализованная форма может протекать с тяжелыми расстройствами дыхания.
Для больных миастенией характерны миастенические кризы (внезапные или спровоцированные физической нагрузкой), проявляющиеся генерализованной мышечной слабостью вплоть до полной обездвиженности с нарушением дыхания и глотания.
Миастенический синдром возможен при таких заболеваниях, как рак легкого, молочной, предстательной железы, яичника, при полимиозите, дерматомиозите, боковом амиотрофическом склерозе и некоторых других болезнях нервной системы. Миастенический синдром иногда предшествует клиническим проявлениям опухоли, слабость и утомляемость в этих случаях больше выявляется в нижних конечностях.
Миопатия — прогрессирующая мышечная дистрофия, сборная группа заболеваний, при которых дистрофия мышечной ткани развивается первично. Миопатия — это хроническая патология нервно-мышечного аппарата наследственного характера, проявляющаяся грубыми изменениями в поперечно-полосатых (скелетных) мышцах, волокна которых замещаются соединительной тканью и жиром.
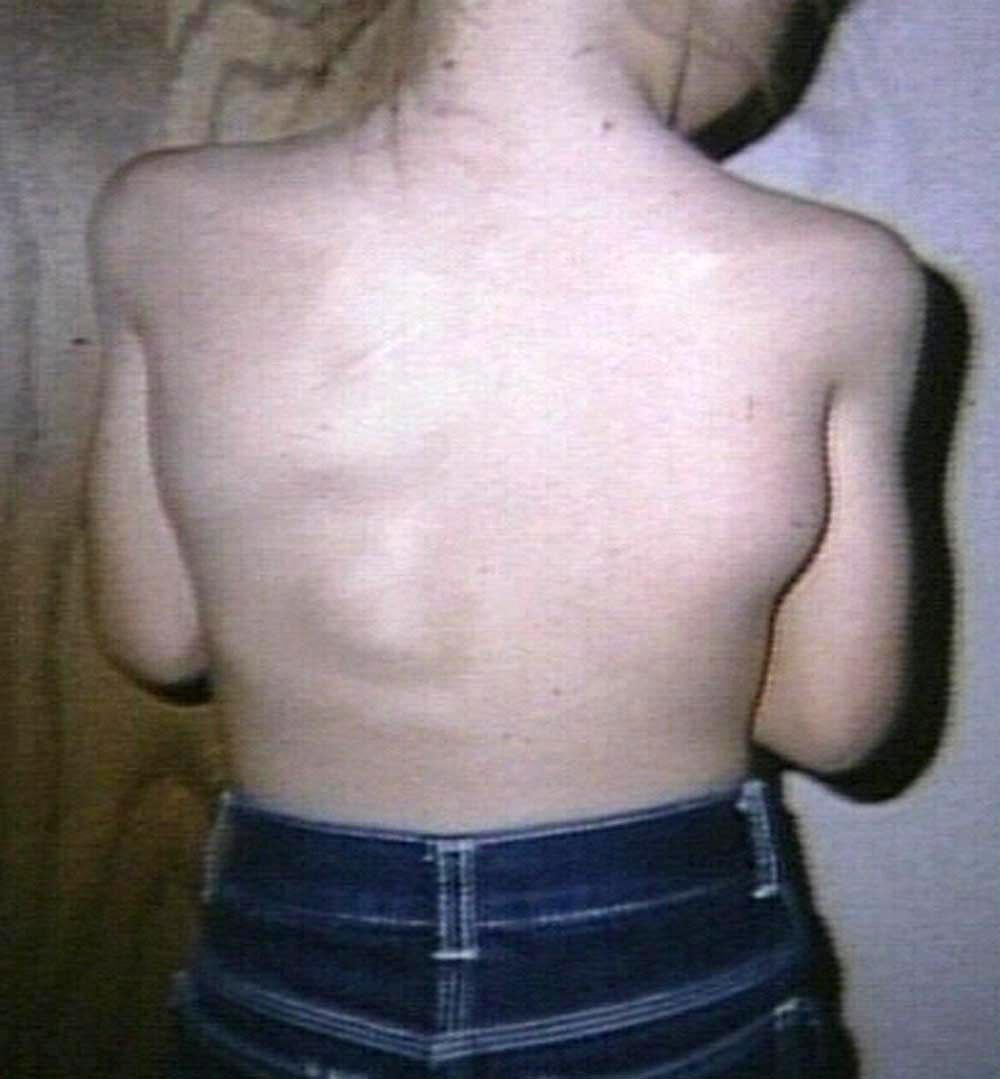
При миолатии наблюдается нарастающая атрофия мышечной ткани, мышечное похудание сопровождается парезами, однако мышечная слабость выражена меньше, чем степень атрофии, что позволяет больным длительно сохранять трудоспособность. У больных выявляется повышенная утомляемость и слабость мышц, симметричная мышечная атрофия, снижение или отсутствие сухожильных рефлексов, мимика лица бедная («миопатическое лицо»), на лбу отсутствуют складки («полированный лоб»).
При атрофии мышц нёба, гортани и глотки появляются нарушения глотания и фонации. В конечностях ограничивается объем активных движений, так как страдают проксимальные мышцы. Из-за атрофии мышц плечевого пояса возникает отставание лопаток («крыловидные лопатки»). Атрофия длинных мышц спины и тазового пояса приводит к нарушению осанки и походки, формируется гиперлордоз поясничного отдела позвоночника. Голова запрокидывается назад, возникает «утиная походка», «петушиная походка». Поражение мышц приводит к ограничению подвижности суставов вплоть до образования контрактур.
Миопатический синдром может возникнуть при заболеваниях щитовидной железы, болезни Иценко—Кушинга, длительной стероидной терапии, при недостаточности половых желез, после рентгенокастрации, при климаксе (миопатия Невина), при гипоталамических расстройствах после перенесенной инфекции, травмы. Он наблюдается при полимиозите и дерматомиозите, первичном амилоидозе, саркоидозе, трихинеллезе, злокачественных новообразованиях.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Помимо уничтожения глистов, важно позаботиться о повышении иммунитета, поскольку за время своего присутствия в организме, глисты наносят организму колоссальный вред.
Важно, чтобы больной не употреблял во время лечения жирную пищу, в целом рекомендуется придерживаться легкой диеты . Пища не должна содержать большое количество жиров и углеводов, иначе вывод гельминтов будет осложнен.
Эффективные средства при трихинеллезе:
- Альбендазол;
- Мебендазол и аналоги.
Курс лечения и дозировку препаратов должен назначить исключительно лечащий врач, основываясь на данные диагностики и результаты анализов. Многое зависит от степени зараженности организма, возраста и веса пациента.
Ни в коем случае не допускайте самостоятельные попытки лечения, с использованием вышеперечисленных препаратов. Практически все лекарственные средства от глистов обладают высокой токсичностью. Помимо этого, гельминты, после своей гибели начнут разлагаться в организме, что только усилит интоксикацию организма.
При наличии сильных болей в мышцах и суставах дополнительно врач назначает обезболивающие. Но зачастую они не нужны, так как сразу после приема антигельминтных средств все боли исчезают уже через пару часов. Стоит понимать, что у каждого человека организм по своему переносит заболевание, поэтому боли и судороги могут продолжаться еще некоторое время после лечения.
Если у Вас болит спина, не думайте сразу, что поражен позвоночник. Не исключено, что у Вас воспалительный процесс в мышцах, прилегающих к позвоночному столбу. Миозит мышц спины (а именно так называется воспаление мышечных тканей) может быть как самостоятельным заболеванием, так и «спутником» инфекционного поражения костных и хрящевых тканей. Выявление, определение интенсивности текущего процесса и лечение – темы, которым посвящена статья о распространенном заболевании паравертебральной области тела.
Классификация и этиология
Причины воспаления мышечных тканей положены в основу классификации заболевания:
Кроме описанных общих категорий существуют специализированные виды заболевания, возникающие по причине генетической предрасположенности:
- нейромиозит – воспаление мышечных тканей, сопровождающееся поражением периферических нервных волокон, иннервирующих мышцы. Причиной возникновения служат регулярные переохлаждения и напряжения мышц спины;
- оссифицирующий миозит (болезнь Мюнхмейера) проявляется в прогрессирующем разрастании соединительной ткани и образовании костных включений между волокнами, чаще в местах прикрепления мышц к костям;
- полимиозит – форма инфекционно-аллергического воспаления, в ходе развития которого в организме на фоне инфекционной инвазии и иммунного ответа возникает образование антител к клеткам мышечной ткани. Если антитела образуются к клеткам эктодермы, болезнь классифицируется как дерматомиозит . Дегенеративные изменения тканей являются показателем аллергической реакции как нарушения стабильности иммунной системы. Причиной данного вида заболевания является иммунная сенсибилизация (сверхчувствительность), вызванная гормональными нарушениями, периодически возникающими инфекционными заболеваниями. Полимиозит часто выявляется при аутоиммунных заболеваниях (системной красной волчанке, ревматоидном артрите, синдроме Шегрена, смешанном заболевании соединительных тканей) или при наличии злокачественных образований.
В большой степени причинами миозитов становятся спазмы мышц, вызванные неправильной осанкой, долго сохраняемым неудобным положением тела или искривлениями позвоночника. Постоянное повышенное напряжение мышц и спазм приводят к нарушению тонуса тканей, снижению объемов кровообращения и постепенно развивающейся атрофии. По этим причинам воспаления в поясничной и шейной областях спины чаще возникают при нарушении температурного режима (переохлаждениях).
Регулярно испытываемый стресс может вызвать напряжение мускулатуры, подобное пребыванию в неудобном положении, и стать еще одной причиной появления миозитов.
Согласно медицинской статистике миозиты распространены среди людей с заболеваниями позвоночника, а также склонных к частым инфекционным заболеваниям, вызванным ослаблением иммунитета.
Женщины болеют полимиозитом чаще мужчин в 2 раза, но профессиональные, неинфекционные формы миозитов преобладают в мужской среде. Возрастной диапазон – от 5 до 15 лет (период становления скелетно-мышечного аппарата) и от 50 и старше (дегенеративные изменения позвоночника).
Симптомы
Первостепенным симптомом дисфункции (и в том числе возможного воспаления) мышечных тканей являются боли в области спины, не обязательно локализованные в одном участке, имеющие различную интенсивность в разное время суток и зависящие от текущих нагрузок. Болевой синдром утром может выражаться в тупых ноющих болях, в течение дня обостряться до сильных болей, выражающихся в виде приступов при выполнении наклонов и разгибаний спины.
Причина болезненных ощущений кроется в отечности воспаленных тканей, оказывающих компрессионное воздействие на нервные волокна и болевые сенсоры (ноцицепторы) «широкого профиля», также транслирующие в виде болевых сигналов изменение температуры и химического состава пораженных клеточных структур (в случаях интоксикации тканей химическими веществами и продуктами распада клеток).
Давление, которое отекшие паравертебральные мышцы могут оказывать на спинномозговые нервы, проходящие в пространстве между позвоночным столбом и пораженным участком тела, вызывает болезненные ощущения в органах и конечностях («корешковый синдром»). По этой же причине возникают парезы мускулатуры конечностей (ослабление физической силы) и снижение чувствительности, если нарушена проводимость корешков спинномозговых нервов, передающих информацию от сенсоров.
Интенсивность болезненных ощущений усиливается при пальпации воспаленного участка спины. Внешний вид пораженных участков тела отличается видимым увеличением объема тканей, покраснением кожи. Температура в пораженной области может быть увеличена по сравнению с общей температурой тела. По утрам отечность увеличивается, и больного раздражают тупые тянущие боли.
Наибольшей болезненностью отличаются травматические миозиты. Повреждения периферических нервов вблизи от места травмы увеличивают интенсивность болевого синдрома.
Миозиты инфекционного и аллергического характера отличаются наличием рассеянных болей, менее выраженных и локализованных. По характерной симптоматике определяется наличие инфекционного поражения и активная иммунная реакция:
- повышенная температура (37,5-38,5 о);
- общая слабость, вялость, быстрая утомляемость;
- увеличение лимфатических узлов.
Ревматический миозит (воспаление мышечных и соединительных тканей), как разновидность полимиозита, диагностируется по внезапным болям, особо острым при пальпации, и недостаточно активном питании (гипотрофии) пораженных групп мышц.
Нейромиозит определяется по выраженному болевому синдрому (острым болям) и натяжению пораженных мышц. При оссифицирующем миозите страдают мышечные ткани, сухожилия, апоневрозы, фасции. В пораженных участках мускулатуры появляются плотные образования, состоящие из оссифицированных (хрящевых, кальцинированных) тканей. Болезненность при выполнении простых движений препятствует подвижности, уменьшает мускульную силу.
Скопления гнойного экссудата определяются при пальпации как перекатывающиеся бесформенные мягкие образования. Накопление жидкости в виде пузырьков, постепенно объединяющихся в более крупные, приводит к расслоению мышечных волокон и расплавлению соединительных тканей.
Симптомы полимиозитов двойственны в зависимости от интенсивности воспалительного процесса: острая форма заболевания отличается повышенной болезненностью, быстро прогрессирующей мышечной слабостью, возможными плегиями. Заболевание может сопровождаться другими воспалительными поражениями внутренних органов (легких, сердца, реже – почек).
Подострая и хроническая формы полимиозита менее выражены и обладают неявными симптомами: рассеянными болями, локальной мышечной слабостью (только пораженных групп мышц), медленно прогрессирующей дистрофией тканей, склеротизацией соединительной ткани. При пальпации ощущаются уплотнения (мелкие округлые формирования). Более выраженная форма заболевания характеризуется повышенным напряжением мышц, переходящим в индурацию (отвердение мышечных волокон).
Диагностика
Первичный осмотр и составление анамнеза дают информацию о наличии воспалительного процесса в мышцах спины. Более точные данные поступают при проведении комплексного исследования крови, экссудатов и выделений, взятых в месте поражения.
Схема последовательной диагностики миозитов постепенно выявляет наличие воспалительного процесса, степень поражения (в том числе атрофии или деградации мышечных клеток), зону распространения, вид возбудителя или причину неинфекционного поражения.

Для установления правильного диагноза проводятся следующие исследования и мероприятия:
- клинический анализ крови: исследуются СОЭ, концентрация лейкоцитов, лейкоцитарная формула. Показатели указывают на наличие воспалительного процесса как иммунного ответа на инфекционное заражение или реакции на травматическое повреждение мышечных тканей;
- определение концентрации C-реактивного белка. Показатель активности иммунной системы («белок острой фазы воспаления» образуется под действием провоспалительных цитокинов) и возможного некроза пораженных тканей более категорично указывает на наличие воспалений и деструкции клеток;
- проверка концентрации фермента креатинфосфокиназы (КФК) в крови. Уровень КФК указывает на разрушение клеток, свойственное миозитам инфекционного и аллергического типа;
- электромиография (ЭМГ) выявляет состояние нервных волокон в пораженных мышечных тканях путем определения биопотенциала (БП) в напряженных мышцах. При деструкции мышечной ткани частотные характеристики БП значительно изменяются: укорачивается амплитуда колебаний, появляются асинхронные колебания высокой частоты. При денервации (разрушении аксонов), характерной для нейромиозита, частота колебаний снижается;
- рентгенография или компьютерная томография выявляют проявления оссифицирующего миозита – костные включения в тканях, содержащих коллаген;
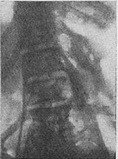
- Оссифицирующий миозит спины.
- магнитно-резонансная томография позволяет определить границы распространения накоплений экссудата при гнойном миозите, а также более качественно покажет состояние мягких тканей в области позвоночника (связок, крепящих мышцы к отросткам позвонков);
- анализ экссудата и тканей из воспаленных мышц помогает определить вид инфекционного возбудителя (бактерии). Биопсия фрагмента мышечной ткани показывает степень некротических изменений, атрофию, дистрофию тканей, дегенерацию клеток.
Полученные результаты врачи используют в проведении дифференциальной диагностики, определяя вид миозита, т.к. данные могут указывать на несколько заболеваний, схожих по внешним признакам (разные формы миозитов, амиотрофический склероз, наследственные невропатии, миастения, патологии шейного отдела позвоночника, миодистрофии).
Лечение
Специфика заболевания определяет общую схему лечения:
- для инфекционных форм заболевания вначале курса требуется медикаментозная антибактериальная терапия;
- для неинфекционных форм – комплексное консервативное лечение, включающее противовоспалительную медикаментозную терапию, физиолечение, лечебную физкультуру .
Острые гнойные воспаления лечатся по схеме для инфекционных форм: антибиотики широкого спектра в сочетании с противовоспалительными препаратами, физиолечение (УВЧ). После уничтожения возбудителей проводится реабилитационная терапия, направленная на регенерацию мышечных тканей. При необходимости проводится оперативное лечение: удаляются некротизированные ткани, абсцессы.
Для снижения болевого синдрома пациенту вводятся анальгетики. В экстренных случаях применяются блокады из анальгетиков с кортикостероидами. Электрофорез с лекарствами, бальнеологическое лечение, лазеротерапия, магнитная терапия способствуют снятию болезненных ощущений и уменьшению воспалительного процесса.

Для лечения хронических неинфекционных форм миозита применяются кортикостероиды или нестероидные противовоспалительные средства, стимуляторы регенерации тканей (витамины, биоактивные вещества). Для ускорения регенерации тканей проводятся УВЧ-терапия (прогревание), физиолечение (форезы с лекарствами, грязелечение, массаж). Снижение подвижности из-за болевого синдрома пациент преодолевает под наблюдением специалистов по лечебной физкультуре.
Оссифицирующий миозит считается одним из заболеваний, которые современная медицина пока неспособна вылечить в полной мере. Заболевание проявляется как осложнение после травм связок (окостенение происходит в местах разрывов) или неизвестных медицине причин искажения физиологических процессов в паравертебральной области при травмах или заболеваниях позвоночника (трофоневротический оссифицирующий миозит). Вторая форма заболевания недостаточно изучена, чтобы препятствовать образованию оссификатов. Обе формы лечатся оперативными методами: крупные окостенения удаляются с минимальными для связок и мышц повреждениями. Мелкие образования «рассасываются» (резорбируются) при проведении физиолечения.
В лечении нейромиозита большое значение придается сохранению нервных тканей в мышцах. Для улучшения нейростимуляции мышц применяются импульсные токи различной амплитуды и частоты. Мышечные ткани на период восстановления нервов получают стимуляцию для сохранения подвижности в виде микроимпульсов электрического тока. Соответствующее физиолечение и лечебная физкультура улучшают состояние мышц: сохраняется подвижность и эластичность связочно-мышечного аппарата, прекращается дистрофия.
В народной медицине существуют рекомендации и рецепты, направленные на лечение хронических и неинфекционных форм миозита. Это прогревания с помощью нагретых камней и сваренного картофеля, припарки из лопуха (растения, известного противовоспалительным действием). Мази из прогревающих эфирных масел и лекарственных растений способствуют снятию воспалений, улучшению кровообращения и регенерации клеток без осложнений, возможных при применении НПВС (нарушения функций ЖКТ).
Заболевание «миозит» разнообразно в этиологии и проявлениях. Некоторые формы считаются неизлечимыми и имеют неблагоприятный прогноз (острые формы инфекционного и аутоиммунного характера). Но в большинстве случаев заболевание можно либо вылечить, либо стабилизировать в том состоянии, при котором пациент может поддерживать нормальный образ жизни.
Популярный ролик о миозите и миалгии (болях в мышцах).
Статьи по теме