Ce funcții îndeplinește sistemul musculo-scheletic? Rezumat - sistemul musculo-scheletic
DEPARTAMENTUL CULOASEI OASE
Temporal A) facial
Zigomatic B) cerebral
parietal
frontal
arc
Lucrări de verificare la subiectul „Asistență- sistem de propulsie»B - 2
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 3
3) 3
B1. Alege-ți doritul
Lucrări de verificare pe tema „Sistemul musculo-scheletic” B - 4
1) aer 2) sânge 3) măduvă osoasă galbenă 4) substanță osoasă compactă
1) epitelial 2) mușchi striat
3) conjunctiv 4) mușchi neted
A3. Atașat la piele:
1) mușchii încheieturii 2) mușchii antebrațului 3) mușchii feței 4) mușchii piciorului inferior
B1. Alege-ți doritul
1) oase frontale și parietale
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 5
1) conjunctiv 2) nervos 3) epitelial 4) mușchi
1) postură verticală 2) activitate de muncă 3) stil de viață social
CARACTERISTICĂ DE FABRICĂ
B) este format din mai multe nuclee
celule - fibre
D) formează mușchiul scheletului
Testarea pe tema "Sistemul musculo-scheletic" B - 6.
1) 30 2) 31-32 3) 46 – 48 4) 33 – 34
A2. Substanțele organice care alcătuiesc osul îi dau:
A3. Ce țesut formează baza mușchilor membrelor la o persoană
Scheletul diviziei osoase
1) clavicula A) brâu de umăr
2) temporal B) craniu cerebral
4) omoplat
5) parietal
Testarea pe tema "Sistemul musculo-scheletic" B - 7.
1) guta 2) polidactilie 3) picioare plate 4) scolioză
B1. Alege-l pe cel de care ai nevoie.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 8.
1) mușchi 2) epitelial 3) nervos 4) conjunctiv
B5 Stabiliți corespondența dintre osul scheletului uman și departamentul scheletului din care face parte Scheletul diviziei osoase
2) tibia b) membrul superior
3) tarsul B) membrul inferior
4) radiații
6) sciatic
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 9.
1) tesut epitelial 2) tesut muscular 3) tesut nervos 4) țesut conjunctiv
A2. Cu stern directarticula
B1. Alege-ți doritul
1) coloana vertebrală dreaptă fără îndoire 2) piciorul boltit
3) coloana vertebrală cu o coloană vertebrală în formă de S. 4) fălci masive
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 10
1) stern cu claviculă 2) os temporal cu frontal
3) vertebre cervicale cu pectoral 4) femur cu pelvin
1) măduva osoasă roșie 2) măduva osoasă galbenă 3) cartilajul articular 4) periostul
B1. Alege-l pe cel de care ai nevoie.
D) îndeplinește funcția de susținere
E) este format din plăci, în interiorul cărora se află o celulă
Lucrări de verificare pe tema „Sistemul musculo-scheletic” B - 11
A2. Țesutul muscular striat al unei persoane este format din
1) fibre multinucleate lungi 2) celule cu procese scurte și lungi
3) celule mononucleare fusiforme 4) celule cu o cantitate mare de substanță intercelulară
3) 3
Scheletul diviziei osoase
1) clavicula A) brâu de umăr
2) temporal B) craniu cerebral
4) omoplat
5) parietal
A3. Caracteristică a articulației semi-mobile a
1) cutie craniană 2) coloană vertebrală 3) oase pelvine 4) membre libere
B1. Stabiliți corespondența dintre caracteristica țesutului muscular și tipul acestuia.
CARACTERISTICĂ DE FABRICĂ
A) formează stratul mijlociu al pereților 1) neted
vene și artere 2) striate
B) este format din mai multe nuclee
celule - fibre
C) oferă o modificare a mărimii elevului
D) formează mușchiul scheletului
D) are o striație transversală
E) se reduce relativ lent
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 12.
A1 Fricția la mișcarea oaselor într-o articulație este redusă din cauza
3) fluid articular 4) ligamente articulare
A2. Țesutul muscular striat al unei persoane este format din
3) celule mononucleare fusiforme 4) celule cu o cantitate mare de substanță intercelulară
A3. Flexibilitatea coloanei vertebrale umane se realizează prin conectarea vertebrelor
B1. Stabiliți corespondența dintre osul craniului și departamentul din care face parte.
DEPARTAMENTUL CULOASEI OASE
Temporal A) cerebral
Zigomatic B) facial
parietal
frontal
arc
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 13
A1. Fuziunea oaselor în timpul unei fracturi se datorează
A2. La om, un os este atașat de scapula și claviculă
A3. Care dintre acești mușchi se contractă mai lent?
B1. În ce secvență sunt localizate părțile scheletului membrului inferior la o persoană, începând cu oasele centurii?
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 14
1) straturi cartilaginoase 2) procese osoase 3) suturi osoase 4) deschideri care formează canalul
3) 3
B1. Alege-ți doritul Țesutul muscular neted, spre deosebire de striat,
1) este format din fibre multicore
2) este format din celule alungite cu un nucleu oval
3) are o viteză mai mare și reducerea energiei
4) constituie baza mușchiului scheletului
5) situat în ziduri organe interne
6) scade lent, ritmic, involuntar
C1. Care sunt funcțiile sistemul musculo-scheletic.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 15
A1. cavitate oase tubulare la un adult sunt umplute
1) măduvă osoasă galbenă 2) sânge 3) aer 4) substanță osoasă compactă
A2. Se numește un țesut format din capabile de a contracta celule multinucleate
1) epitelial 2) mușchi neted
3) conjunctiv 4) mușchi striat
A3. Atașat la piele:
1) mușchii încheieturii 2) mușchii antebrațului 3) mușchii piciorului inferior 4) mușchii feței
B1. Alege-ți doritul. În scheletul uman, sunt caracteristice articulațiile fixe
1) oase frontale și parietale
2) vertebrele toracice și lombare
3) oase parietale și occipitale
4) femur și oase pelvine
5) humerusul și antebrațul
6) oase temporale și occipitale
C1. Descoperă rolul materiei organice osoase.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 16
A1 Funcția de susținere în corpul uman este îndeplinită de țesut
1) nervos 2) conjunctiv 3) epitelial 4) mușchi
A2. Aparitia coturilor in coloana vertebrala umana este asociata cu
1) stil de viață public 2) activitate de muncă 3) postură verticală
4) dezvoltarea emisferelor cerebrale
A3. Caracteristică a articulației semi-mobile a
1) coloana vertebrală 2) craniul 3) oasele pelvine 4) membrele libere
B1. Stabiliți corespondența dintre caracteristica țesutului muscular și tipul acestuia.
CARACTERISTICĂ DE FABRICĂ
A) formează stratul mijlociu al pereților 1) striat
vene și artere 2) netede
B) este format din mai multe nuclee
celule - fibre
C) oferă o modificare a mărimii elevului
D) formează mușchiul scheletului
D) are o striație transversală
E) se reduce relativ lent
C1. Descoperă rolul substanțelor anorganice în os.
Testarea pe tema „Sistemul musculo-scheletic” B - 17.
A1. Coloana vertebrală umană este formată din ... vertebre
1) 33 – 34 2) 31-32 3) 46 – 48 4) 30
1) elasticitate 2) duritate 3) fragilitate 4) ușurință
1) mușchi neted 2) mușchi striat 3) epitelial 4) conjunctiv
B5 Stabiliți corespondența dintre osul scheletului uman și departamentul scheletului din care face parte Scheletul diviziei osoase
1) clavicula A) craniul creierului
2) temporal B) brâu de umăr
4) omoplat
5) parietal
C1. Prim ajutor pentru entorsă.
Testarea pe tema "Sistemul musculo-scheletic" B - 18.
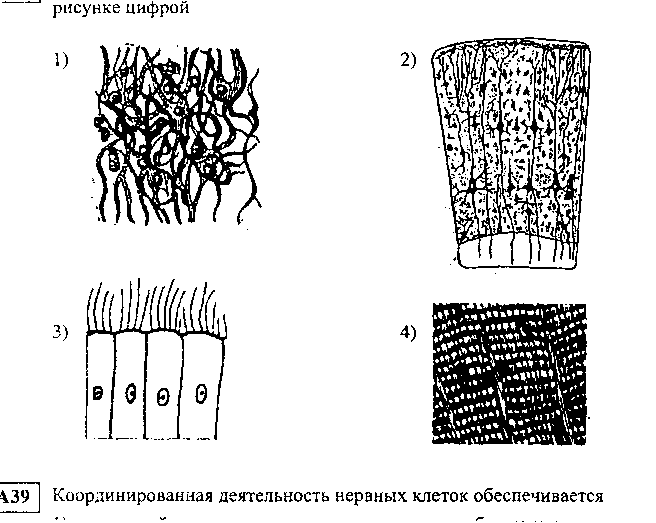
A1 Baza mușchiului scheletului este țesutul, care este indicat în figură prin numărul
A2. Absența arcului piciorului la o persoană este:
1) guta 2) polidactilie 3) scolioza 4) picioare plate
A3. Datorită ceea ce există o creștere a grosimii oaselor umane
1) cartilaj articular 2) măduva osoasă roșie 3) măduva osoasă galbenă 4) periostul
B1. Alege-l pe cel de care ai nevoie. Țesut muscular cu dungi încrucișate: A) formează mușchi localizați în pereții organelor interne, B) constă din celule în formă de fus cu un nucleu, C) formează mușchi scheletici, D) este format din celule multinucleate lungi, E) are fibre cu striație transversală, E ) este implicat în redimensionarea elevului
C1. Prim ajutor pentru fractură închisă.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 19.
A1 Cel mai mare os din corpul uman este:
A2. Ce grup de țesuturi are proprietățile excitabilității și contractilității
1) epitelial 2) mușchi 3) nervos 4) conectiv
A3. Coloana vertebrală umană are îndoituri fiziologice în secțiunile următoare
1) col uterin și toracic - înainte, lombar și sacral - spate
2) col uterin și lombar - înainte, toracic și sacral - spate
3) col uterin și sacral - înainte, toracic și lombar - spate
4) toracic și lombar - înainte, cervical și sacral - înapoi
B5 Stabiliți corespondența dintre osul scheletului uman și departamentul scheletului din care face parte Scheletul diviziei osoase
1) iliac A) centura membre inferioare
2) tibia b) membrul inferior
3) tarsul B) membrul superior
4) radiații
6) sciatic
C1 Care sunt diferențele dintre țesutul muscular neted și striat
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 20.
A1. Osul și cartilajul sunt
1) țesut epitelial 2) țesut muscular 3) țesut conjunctiv 4) țesut nervos
A2. Cu stern nuarticula
1) 12 perechi de coaste 2) 10 perechi de coaste 3) 7 perechi de coaste 4) 2 perechi de coaste
A3. Ce organ este format din țesutul muscular striat?
1) inima 2) stomacul 3) intestinul subțire 4) intestinul gros
B1. Alege-ți doritul. Scheletul uman, spre deosebire de scheletul mamiferelor, are:
1) o coloană vertebrală dreaptă fără îndoire 2) maxilare masive
3) coloana vertebrală cu coloana vertebrală în formă de S 4) piciorul boltit
5) pieptul comprimat lateral 6) o centură largă cu capătul extremităților inferioare
C1. Prim ajutor pentru fractură deschisă.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 21
A1. Craniul uman este diferit de craniul altor mamifere.
1) prezența unei articulații mobile a părții superioare și maxilarul inferior
2) predominarea creierului asupra feței
3) prezența suturilor între oasele creierului
4) o caracteristică a structurii țesutului osos
A2. Folosind o îmbinare pentru a vă conecta
1) stern cu claviculă 2) femur cu pelvin
3) vertebre cervicale cu pectoral 4) os temporal cu frontal
A3 Ce parte a osului este un organ hematopoietic
1) cartilaj articular 2) măduva osoasă galbenă 3) măduva osoasă roșie 4) periostul
B1. Alege-l pe cel de care ai nevoie. Țesutul osos - un fel de țesut conjunctiv -
A) are o substanță intercelulară solidă
B) are o substanță intercelulară lichidă
C) îndeplinește funcția de transport a substanțelor nutritive ale produselor metabolice
D) îndeplinește funcția de transfer de gaze
D) îndeplinește funcția de susținere
E) este format din plăci, în interiorul cărora se află o celulă
C1. Care sunt departamentele membrul superior.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 22
A1. Care oase sunt construite dintr-o substanță compactă și spongioasă și au un canal de măduvă osoasă
1) plat 2) spongios 3) tubular 4) amestecat
A2. Țesutul muscular striat al unei persoane este format din
1) fibre multinucleate lungi 2) celule cu procese scurte și lungi
3) celule mononucleare fusiforme 4) celule cu o cantitate mare de substanță intercelulară
A3. Tibia este indicată în figura de
2) 2
4) 4
B1. Stabiliți corespondența dintre osul scheletului unei persoane și departamentul scheletului din care face parte Scheletul diviziei osoase
1) clavicula A) brâu de umăr
2) temporal B) craniu cerebral
4) omoplat
5) parietal
C1. Primul ajutor pentru dislocarea articulațiilor.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 23
A1. Coloana vertebrală umană este formată din ... Vertebre: 1) 33 - 34 2) 31-32 3) 46 - 48 4) 30
A2. Substanțele anorganice care formează osul îi dau:
1) elasticitate 2) duritate 3) fragilitate 4) ușurință
A3. Ce țesut constituie baza mușchilor organelor interne la om
1) mușchi neted 2) mușchi striat 3) epitelial 4) conjunctiv
B5 Stabiliți corespondența dintre osul scheletului uman și departamentul scheletului din care face parte Scheletul diviziei osoase
1) clavicula A) craniul creierului
2) temporal B) brâu de umăr
4) omoplat
5) parietal
C1. Prim ajutor pentru entorsă.
Lucrări de verificare la subiectul „Sistem musculo-scheletic” V - 24
A1. Caracteristică a articulației semi-mobile a
1) cutie craniană 2) coloană vertebrală 3) oase pelvine 4) membre libere
A2. Cu stern directarticula
1) 12 perechi de coaste 2) 10 perechi de coaste 3) 7 perechi de coaste 4) 5 perechi de coaste
A3. Ce organ este format din țesutul muscular striat?
1) inima 2) stomacul 3) intestinul subțire 4) intestinul gros
B1. Stabiliți corespondența dintre caracteristica țesutului muscular și tipul acestuia.
CARACTERISTICĂ DE FABRICĂ
A) formează stratul mijlociu al pereților 1) neted
vene și artere 2) striate
B) este format din mai multe nuclee
celule - fibre
C) oferă o modificare a mărimii elevului
D) formează mușchiul scheletului
D) are o striație transversală
E) se reduce relativ lent
C1. Descoperă rolul substanțelor anorganice în os.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 25
A1. Care oase sunt construite dintr-o substanță compactă și spongioasă și au un canal de măduvă osoasă
1) tubular 2) spongios 3) plat 4) amestecat
A2. Țesutul muscular striat al unei persoane este format din
1) fibre multinucleate lungi 2) celule cu procese scurte și lungi
3) celule mononucleare fusiforme 4) celule cu o cantitate mare de substanță intercelulară
A3. Tibia este indicată în figura de
3) 3
B1. Stabiliți corespondența dintre osul scheletului unei persoane și departamentul scheletului din care face parte Scheletul diviziei osoase
1) clavicula A) brâu de umăr
2) temporal B) craniu cerebral
4) omoplat
5) parietal
C1. Primul ajutor pentru dislocarea articulațiilor.
A3. Caracteristică a articulației semi-mobile a
1) cutie craniană 2) coloană vertebrală 3) oase pelvine 4) membre libere
B1. Stabiliți corespondența dintre caracteristica țesutului muscular și tipul acestuia.
CARACTERISTICĂ DE FABRICĂ
A) formează stratul mijlociu al pereților 1) neted
vene și artere 2) striate
B) este format din mai multe nuclee
celule - fibre
C) oferă o modificare a mărimii elevului
D) formează mușchiul scheletului
D) are o striație transversală
E) se reduce relativ lent
C1. Descoperă rolul substanțelor anorganice în os.
Testarea pe tema "Sistemul musculo-scheletic" B - 26.
A1 Fricția la mișcarea oaselor într-o articulație este redusă din cauza
1) presiune negativă în interiorul articulației 2) sac articular
3) fluid articular 4) ligamente articulare
A2. Țesutul muscular striat al unei persoane este format din
1) celule cu procese scurte și lungi 2) fibre multinucleate lungi
3) celule mononucleare fusiforme 4) celule cu o cantitate mare de substanță intercelulară
A3. Flexibilitatea coloanei vertebrale umane se realizează prin conectarea vertebrelor
1) rostogolire 2) sutura osoasă 3) discuri de cartilaj 4) procese
B1. Stabiliți corespondența dintre osul craniului și departamentul din care face parte.
DEPARTAMENTUL CULOASEI OASE
Temporal A) cerebral
Zigomatic B) facial
parietal
frontal
arc
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 27
A1. Fuziunea oaselor în timpul unei fracturi se datorează
1) straturile de țesut conjunctiv între oasele articulare
2) periostul format din țesut conjunctiv dens
3) cartilaj care acoperă capul oaselor tubulare
4) cartilaj elastic între oasele articulare
A2. La om, un os este atașat de scapula și claviculă
A3. Care dintre acești mușchi se contractă mai lent?
1) antebraț 2) piciorul inferior 3) peretele intestinal 4) piciorul
B1. În ce secvență sunt localizate părțile scheletului membrului inferior la o persoană, începând cu oasele centurii?
A) oasele degetelor B) metatarsul C) tibia D) coapsa E) tarsul E) oasele pelvine
C1. Ce caracteristici structurale ale articulației reduc frecarea dintre oase?
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 28
A1. Humerusul la oameni se combină cu
1) guler 2) stern 3) omoplat 4) perie
A2. Conectare fixă oasele coloanei vertebrale asigură
1) straturi cartilaginoase 2) procese osoase 3) suturi osoase 4) deschideri care formează canalul
A3. Femura este indicată în figura de
3) 3
B1. Alege-ți doritul Țesutul muscular neted, spre deosebire de striat,
1) este format din fibre multicore
2) este format din celule alungite cu un nucleu oval
3) are o viteză mai mare și reducerea energiei
4) constituie baza mușchiului scheletului
5) este situat în pereții organelor interne
6) scade lent, ritmic, involuntar
C1. Care sunt funcțiile sistemului musculo-scheletice.
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 29.
A1 Fricția la mișcarea oaselor într-o articulație este redusă din cauza
1) sac articular 2) presiune negativă în interiorul articulației
3) fluid articular 4) ligamente articulare
A2. Țesutul muscular striat al unei persoane este format din
1) fibre multinucleate lungi 2) celule cu procese scurte și lungi
3) celule mononucleare fusiforme 4) celule cu o cantitate mare de substanță intercelulară
A3. Flexibilitatea coloanei vertebrale umane se realizează prin conectarea vertebrelor
1) rostogolire 2) discuri de cartilaj 3) sutură osoasă 4) procese
B1. Stabiliți corespondența dintre osul craniului și departamentul din care face parte.
DEPARTAMENTUL CULOASEI OASE
Temporal A) facial
Zigomatic B) cerebral
parietal
frontal
arc
Testarea pe tema „Sistemul musculo-scheletic” B - 30
A1. Fuziunea oaselor în timpul unei fracturi se datorează
1) cartilaj elastic între oasele articulare
2) straturi de țesut conjunctiv între oasele articulare
3) periostul format din țesut conjunctiv dens
4) cartilaj care acoperă capul oaselor tubulare
A2. La om, un os este atașat de scapula și claviculă
A3. Care dintre acești mușchi se contractă mai lent?
1) antebraț 2) picioare inferioare 3) pereții stomacului 4) picioare
B1. În ce secvență sunt localizate părțile scheletului membrului inferior la o persoană, începând cu oasele centurii?
A) oasele degetelor B) metatarsul C) coapsa D) shinul E) tarsul E) oasele pelvine
C1. Ce caracteristici structurale ale articulației o fac mobilă și reduc frecarea între oase?
Lucrări de verificare la tema „Sistemul musculo-scheletic” B - 31
A1. Oasele antebrațului la om sunt conectate la
1) clavicula 2) sternul 3) omoplatul 4) humerusul
A2. Conexiunea semi-mobilă a oaselor coloanei vertebrale asigură
1) straturi cartilaginoase 2) procese osoase 3) suturi osoase 4) deschideri care formează canalul
A3. Tibia este indicată în figură.
3) 3
B1. Alege-ți doritul Țesutul muscular neted, spre deosebire de striat,
1) este format din fibre multicore
2) este format din celule alungite cu un nucleu oval
3) are o viteză mai mare și reducerea energiei
4) constituie baza mușchiului scheletului
5) este situat în pereții organelor interne
6) scade lent, ritmic, involuntar
C1. Care sunt funcțiile sistemului musculo-scheletice
SUPORT MOTOR
Una dintre cele mai importante funcții ale corpului și manifestarea vieții sale este mișcarea, care poate fi considerată o alternativă la acțiunea forțelor gravitaționale. Printre diferitele tipuri de mișcare la câini, predomină mușchiul, a cărui dezvoltare este asociată cu formarea unui aparat biomecanic special, format din două componente anatomice:
oasele și articulațiile lor;
mușchii care funcționează sincron ca un întreg.
Sistem osos formează un schelet care îndeplinește o serie de funcții vitale. Acesta este, în primul rând, un cadru mecanic solid, fundamentul întregului organism, protecție fiabilă pentru creierul ușor vulnerabil, inima, plămânii, precum și un sistem de pârghie complex al sistemului musculo-scheletic. În prezent, nu numai funcția musculo-scheletică prioritară este asociată cu scheletul, ci și trofică (hrănitoare), hematopoietică și electrolitică. Ca „depozit” de săruri minerale, oasele participă la metabolismul calciului și fosforului, de aceea sunt asociate cu toate celelalte părți ale metabolismului sării, în primul rând cu organele digestive și excretoare, sistemele endocrine și nervoase. Țesutul osos, care participă la schimb, este un tampon care stabilizează compoziția ionică a mediului intern.
Scheletul este format din soiuri de țesuturi trofice de sprijin - osos și cartilaj, care constă din celule și o substanță intercelulară densă (matrice). Osul și cartilajul sunt strâns legate de o structură, origine și funcție comune. Majoritatea oaselor (oasele bazei craniului, membrelor, vertebrelor) se dezvoltă din cartilaj, creșterea lor este asigurată de proliferarea celulelor cartilaginoase. În schimb, oasele acoperișului craniului, maxilarul inferior se formează fără participarea cartilajului, pe baza țesutului conjunctiv. Unele cartilaje (auricule, căi respiratorii) nu sunt asociate cu osul de-a lungul vieții, în timp ce altele (cartilaj articular, menisci, buze articulare) sunt asociate funcțional cu acesta. În embrion, scheletul cartilaginos reprezintă aproximativ 50% din greutatea corporală totală, iar la adult, doar aproximativ 2%. Cartilajele îndeplinesc o serie de funcții mecanice: acoperirea suprafețelor articulare, creșterea rezistenței lor la uzură, absorbția și redistribuirea forțelor compresive și de tracțiune și formarea pereților cavității (cartilajele căilor respiratorii și ale urechii exterioare).
cartilaj conține aproximativ 70-80% de apă, 10-15% de substanțe organice, 4-7% de săruri. Aproximativ 50-70% din materia uscată a cartilajului este reprezentată de proteine \u200b\u200b- colagen.
Principalele celule de cartilaj specializate care produc toate componentele matricei cartilajului sunt condrocite. Sunt înconjurate de substanță intercelulară, sunt localizate în cavități (goluri) și formează o unitate structurală și funcțională a țesutului cartilaginos - hondron.
Cartilajul nu are propriile vase de sânge, alimentația lor se realizează prin metoda de compresie prin difuzie din țesuturile înconjurătoare. Cartilajul este acoperit cu un perichondru format din două straturi: exteriorul, format din țesut conjunctiv fibros, care are un aparat neurovascular dezvoltat, iar interiorul, condrogenic, în care se află celule tinere de cartilaj. În cartilajul articular perichondrul este absent. Procesul de osificare și înlocuire a cartilajului cu os începe la câini începând cu a 5-a săptămână de dezvoltare a fătului și se termină pentru oasele craniene cu 2 ani, pentru scheletul axial (vertebre, coaste) - cu 8 luni, pentru membre - cu 1 an. Trebuie menționat că câinii din rase ornamentale diferă în unele infantilități morfologice în dezvoltarea scheletului și în perioadele ulterioare de osificare.
Cel mai mare interes practic sunt datele privind momentul osificării oaselor pelvine în legătură cu diagnosticul de displazie de șold. Această patologie are o predispoziție genetică și afectează articulațiile mari în principal la rasele de câini uriași. Prima sinostoză (osificare) se manifestă la câini între oasele pubiene și sciatice până la 3 luni. (după 4 luni. displazia se poate manifesta clinic). Acetabulul este format de 6 luni. (până la această vârstă, displazia este detectată radiografic). Tuberculul sciatic crește până la oasele pelvine la vârsta de 1 an, iar tuberculul iliac (macrou) - la 4-5 ani în rase de serviciu și 7-8 ani în ornament.
oseminte format din țesut osos extrem de specializat, ale cărui proprietăți mecanice determină caracteristicile funcționării lor. Țesutul osos este extrem de labil, este singurul țesut care se poate recupera complet de la deteriorare. Esența restructurării care are loc în os se află în două procese diametral opuse care apar constant în el - distrugere și creare (regenerare). Procesele de modelare și remodelare osoasă apar sub influența forțelor mecanice care apar în perioada staticii și dinamicii animalului. Acestea asigură reînnoirea substanței osoase, eliminând posibilitatea uzurii acesteia. În acest caz, sub acțiunea unei încărcări mecanice, în oase apar deformări elastice, care servesc ca sursă de generare a potențialelor lor energetice (piezoelectricitate).
Ca organ, osul este format din componente strâns legate: tesutul ososprevăzut compact și spongios, periostul, măduva osoasă și cartilajul articular. Substanța osoasă poate fi formată în două direcții:
* unde este necesară o rezistență mai mare la fractură osoasă, se construiește un strat gros de substanță compactă sau compactă;
în zonele în care forțele de compresie și tracțiune acționează asupra osului, un burete este construit sub un strat subțire de compact substanță osoasăcare posedă proprietăți deformative mai pronunțate decât cele compacte.
S-a constatat că în timpul deformării datorită prezenței structurilor cristaline în os care sunt similare în structură cu apatitul natural, un curent electric slab apare în el sub acțiunea stresului mecanic, în timp ce secțiunile concave ale osului sunt încărcate negativ și sunt de obicei „construite” de țesutul osos și convex - pozitiv. și în ele, de regulă, țesutul osos este distrus (resorbție). Acest fapt servește ca o confirmare clară a faptului că osul este un sistem de autoreglare care se construiește, inducând un curent electric de diferite forțe, frecvență și tensiune sub acțiunea unei sarcini mecanice.
Țesutul osos este format din celule și substanță intercelulară. Celulele osoase sunt reprezentate de osteoblaste, osteocite și osteoclaste.
osteoblaste - celule formatoare de oase care sintetizează și secretă o substanță intercelulară (matrice), pe măsură ce se acumulează, devin imurizate în ea și devin osteocite. O funcție auxiliară a osteoblastelor este participarea la procesul de calcifiere a matricei.
osteocite - celule osoase mature. Ele asigură integrarea structurală și metabolică a osului. Se crede că aceste celule sunt implicate în formarea componentei proteice a osului și în liza matricei non-mineralizate intracelulare.
osteoclastelor - celule gigant multinucleate care apar în locuri de resorbție a structurilor osoase. Funcția osteoclastelor este de a elimina produsele de descompunere osoasă și liza structurilor osoase mineralizate. Sunt formate din celule ale măduvei osoase.
Substanță intercelulară reprezentată de o substanță amorfă. Fibrele de colagen sunt orientate în direcția forțelor de tracțiune, care determină cristalizarea fibrei de colagen, care este capabilă să depună săruri anorganice pe suprafața sa.
O substanță amorfă umple golurile dintre celule și fibre. Conține minerale și procese metabolice. Sărurile minerale sunt situate între fibrilele de colagen și sunt fixate ferm de ele.
Osul conține 98% din toate substanțele anorganice, inclusiv 99% calciu, 87% fosfor, 58% magneziu. Structura cristalină a mineralelor osoase este similară cu cea a hidroxiapatitei.
Stratul osos compact are o structură de osteon. Sistemul Osteon sau arers reprezintă un sistem de plăci osoase localizate concentric în jurul canalului Haversian. Acesta din urmă conține vase, care, conectându-se între ele, pătrund în substanța compactă. Ozonul din același os are diferite grade de maturitate, ceea ce determină un nivel diferit al mineralizării lor, care crește proporțional cu vârsta. Pe periosteal (orientat cu periostul) și endostal (cu care se confruntă zona măduvei osoase) suprafețele sunt amplasate paralel cu rândurile de lungime osoasă ale sistemelor de plăci generale externe și interne, iar între osteoni - plăci de inserție (interstițiale), care sunt rămășițele osteonilor resorbite. Sistemele plăcilor principale sunt penetrate de canale care conțin și vase și se conectează la canale haversiene. În cele din urmă, plăcile osoase generale exterioare sunt acoperite periost, care este format din două straturi - fibroase externe și osteogene interne, adiacente direct țesutului osos - și este bogat în vase de sânge și limfă, precum și nervi. În procesul de creștere, periostul construiește un os, așezându-se pe el tot mai multe rânduri de plăci osoase. Vasele și nervii trec intracostic de-a lungul periostului, deci fără el osul este mort. Datorită periostului, osul este restaurat în timpul fracturilor. Strat spongios osul este reprezentat de fascicule osoase și trabecule formând o rețea închisă. Are mai multe structuri osoase nemorealizate decât într-o substanță compactă. Acest lucru se datorează faptului că în părțile spongioase ale osului, procesele metabolice se desfășoară mai intens. Grinzile osoase ale substanței spongioase sunt direcționate paralel cu liniile de efort, astfel încât osul să reziste la sarcini mecanice mari.
Măduva osoasă este localizată în cavitățile interne ale oaselor și celulelor substanței spongioase căptușite cu endostomie (un strat de celule plate osteogene). În timpul dezvoltării intrauterine și la nou-născuții din toate cavitățile osoase există o măduvă osoasă roșie care îndeplinește funcții hematopoietice și de protecție. La animalele adulte, măduva osoasă roșie este conținută numai în celulele substanței spongioase, iar cavitățile măduvei osoase (în corpul oaselor tubulare) sunt umplute cu un creier galben, a cărui culoare se datorează prezenței celulelor grase.
SKELETONUL DOGULUI
Scheletul câinelui este împărțit în axial (coloană vertebrală, piept, craniu) și scheletul membrelor (schelet periferic).
Coloana vertebralaeste împărțit în col uterin, toracic, lombar, sacral și caudal.
vertebră - un element structural al coloanei vertebrale și este format dintr-un corp și un arc. Pe corp există un cap îndreptat cranial și o fosa a vertebrei direcționată caudal. Procesele conectate la arc sunt folosite pentru a conecta vertebrele una cu cealaltă (craniene și caudale) și pentru a atașa mușchii și coastele (costale transversale sau transversale) și procesele spinoase. Arcul împreună cu corpul formează foramenul vertebral, a cărui combinație constituie canalul spinal în care se află măduva spinării. Se formează un foramen intervertebral între două vertebre adiacente, prin care intră vasele și ies din nervi. În regiunea toracică, coastele sunt conectate cu vertebrele, pentru care există suprafețe articulare pe corp și procesul transvers al vertebrei toracice: fose costale.
Deci, procesele împerecheate sunt anterioare și posterioare (craniene și caudale) și transversale;
nepereche - spinal (dorsal), spinos.
coloanei vertebrale de col uterin este format din șapte vertebre. Vertebrele cervicale sunt împărțite în tipice (3,4,5) și atipice (1,2,6,7).
Prima vertebră cervicală - atlanta.Corpul vertebral este modificat într-un arc ventral, deci are două arcade, procesele costale transversale au crescut împreună și au format aripile atlasului. Suprafața craniană a atlasului împreună cu procesele articulare modificate formează fosa articulară, care include condilii osului occipital, formând o articulație mobilă atlanto-occipitală. Suprafața caudală împreună cu procesele articulare formează două suprafețe articulare pentru conectarea cu a 2-a vertebră cervicală.
A 2-a vertebră cervicală - epistrophe (Axial). Capul este transformat într-un proces cilindric asemănător unui dinte. Procesul spinos s-a transformat într-o creastă care atârnă cranial peste procesul asemănător cu dinții. Creasta ventrală se pronunță bine. Procesul costal transvers are dimensiuni mici, cu o gaură transversală în bază. Procesele articulare craniene formează suprafețe articulare pentru prima vertebră.
3 - 5 vertebre cervicale - procesele articulare tipice - pronunțate sunt bine definite, procesele transversale sunt bifurcate pe un plan orizontal (pentru o zonă mai mare de atașament muscular). La baza proceselor transversale se află deschideri transversale. Procesul cervical spinos la câini este slab exprimat în vertebrele a 3-a și a 4-a, iar în al cincilea - procesul spinos este mare și puternic (la rasele decorative este slab dezvoltat).
6 vertebră cervicală. Procesul costal formează o placă ventrală oblică din față înapoi. Procesul spinos este bine definit și direcționat caudal.
A 7-a vertebră cervicală nu are foramen transvers. Nu există un proces costal. Procesul spinos este perpendicular și are o formă asemănătoare punctului. Pe suprafața caudală a corpului, o fosa costală caudală instabilă pentru fixarea primei coaste.
Toate vertebrele cervicale sunt extrem de mobile în direcții diferite (procese articulare bine dezvoltate și distanțate pe scară largă) și au o suprafață mare pentru atașarea mușchilor gâtului (corp alungit, procese costale transversale bifurizate bine dezvoltate care formează o deschidere transversală pentru vasele vertebrale și nervii cu corpul). Procesul costal transvers este format ca urmare a fuziunii procesului transvers și a coastei cervicale subdezvoltate, iar pe această bază procesele transversale ale vertebrelor cervicale sunt numite costale transversale. Mobilitatea extremă a gâtului se explică prin prezența unui cap pe el cu organe senzoriale, care necesită informații constante despre lumea din jurul nostru și duce la schimbări în primele două vertebre care asigură mișcarea capului în trei planuri.
Lungimea medie a vertebrei cervicale la câinii cu dimensiuni medii este de 3 cm, iar lungimea gâtului este de la 8 la 30 cm, în funcție de rasă. Lungimea gâtului este un indicator exterior important și joacă un rol principal în îndepărtarea centrului de greutate al corpului cu mers rapid, în timp ce lungimea gâtului este invers proporțională cu masa capului. Un parametru de rasă important este setul de gât, în funcție de care se disting rasele cu gât înalt (mastile) și gâtul scăzut (câinii ciobănești caucazieni). Unghiul mediu de înclinare este de 45 de grade.
Departamentul toracicreprezentată de 13 vertebre și coaste care se formează împreună cu osul sânului ribcage. Primele cinci vertebre formează vopsele exterioare, restul de opt spate.
Vertebrele toraciceservesc ca un sprijin puternic pentru torace și membrele toracice, prin urmare, se caracterizează printr-o mobilitate redusă (procesele articulare sunt slab exprimate, capul și fosa vertebrei sunt aplatizate) și o zonă mare de atașare a mușchilor care servesc la mișcarea coastelor și a membrelor (procesul spinos este bine definit). Vertebrele au trei perechi de suprafețe articulare (fațete) pentru atașarea coastelor, dintre care două perechi pe corp (pentru articularea cu capul coastei) și o pereche pe procesul transversal (pentru conectarea cu tuberculul coastei). Procesele spinoase de la bază sunt curbate și direcționate caudal. Procesele spinoase pe primele cinci vertebre toracice sunt mai pronunțate.
torace format din corpuri ale vertebrelor toracice, os (9-10 perechi de adevărate și 3-4 perechi de false) și coaste cartilaginoase și stern. Pieptul închide cavitatea toracică și este locul de atașare al numeroșilor mușchi ai centurii extremității toracice și a rezervorului de organe respiratorii și circulatorii.
nervură constă din os costal și cartilaj costal. Osul costal are un cap cu o suprafață articulară bisectificată, un gât și un corp. Pe cap există fațete pentru unirea cu corpurile vertebrelor toracice. Capul este întotdeauna îndreptat în față și se conectează la fațetele costale ale 2 vertebre adiacente. La granița dintre corp și gât, există un tubercul cu nervuri cu fațetă convexă care se conectează la fața procesului transvers al vertebrei. Costurile care se conectează la stern sunt numite adevărate sau sternale. Pe corpul coastei osoase se află două rigole: în afara (lateral) jgheabul muscular, în interior (medial) - jgheabul neurovascular. Capătul dorsal este atașat de coloana vertebrală. Primele 3-4 coaste dintre ele sunt mai puțin mobile și sunt numite suportpentru că susțin în principal organele interne, restul sunt mai mobile, participă la mecanismul respirației și sunt numite respirator (respirator). Costurile care nu sunt conectate direct la stern sunt numite false, abdominale sau asternale. Ultima coastă se află pe mușchii abdominali și se numește liber sau plutitor. La un câine adult sănătos, cu o stare bună, ultimele 1-2 coaste trebuie să iasă în relief, iar la rasele de vânătoare, chiar și ultimele 3 coaste pot proemina.
ster se dezvoltă din procesele coastelor individuale. Distinge mânerul (cranial), corpul și procesul xifoidului (caudal) și cartilajul xifoid sub forma unei plăci rotunjite. 9 perechi de coaste cartilaginoase sunt atașate de corpul sternului. În general, sternul are o formă prismatică, este comprimat lateral. Mânerul sternului trebuie să iasă în mod normal sub formă de tubercul articulația umărului. La scurtarea sternului, lungimea pasului scade, ceea ce afectează calitățile de viteză ale animalului, iar atunci când se prelungește, aceasta crește, ceea ce duce la oboseală rapidă și la scăderea rezistenței animalului.
Forma pieptului este un indicator exterior important care determină nu numai aspectul pieptului, ci afectează și unghiul de atașare a membrelor toracice ale pieptului și, prin urmare, mecanica mișcării. În funcție de formă, se distinge un piept normal, având o adâncime suficientă (sternul este la nivelul articulațiilor cotului); în formă de butoi, care duce la o întoarcere a umărului și a cotului spre exterior; scurt, ceea ce duce la convergența coatelor; plat, care nu creează suficient volum pentru plămâni și inimă.
lombareste reprezentat de 7 vertebre, care servesc drept bază pentru mușchii membrelor și mușchii peretelui abdominal. Prin urmare, au dezvoltat procese spinoase direcționate cranial, transversal costos - cranioventral și suplimentar - caudal ..
Anumite mișcări ale corpului depind de procesele articulare bine dezvoltate. Pe procesele articulare craniene există procese mastoide.
Datorită cerințelor funcționale ale coloanei lombare, lungimea acesteia joacă un rol semnificativ în mișcarea animalului. Lungirea acestei secțiuni reduce productivitatea mișcărilor de translație, deoarece se depune mult efort pentru mobilitatea excesivă a spatelui inferior, iar scurtarea acesteia reduce volumul cavității abdominale, ceea ce împiedică funcționarea normală a organelor situate în ea (reproducătoare). În plus, un lombat scurt reduce calitățile de lucru ale animalului.
Departamentul sacral este format din trei vertebre și formează sacrul. Ele sunt un suport pentru oasele pelvine și, prin urmare, s-au dezvoltat împreună într-un singur os, care are aripi pentru conectarea cu oasele pelvine folosind suprafețele în formă de ureche direcționate lateral. În acest caz, corpul sacrului este format din corpurile vertebrelor, aripile lor sunt procese transversale costale, creasta mediană este procesele spinale, care sunt fuzionate doar de bazele lor. Lungimea sacrului la adulți este de la 1,8 până la 7 cm. Sacrul este conectat la nivelul lombarului într-un unghi de 45 de grade.
Secțiune de coadă Se formează 20 până la 23 de vertebre. Ei suferă o simplificare a structurii (reducere) și sunt locul de atașare a mușchilor care conduc coada. Toate detaliile anatomice tipice dispar treptat pe vertebre, rămân doar corpurile, pe 5-15 vertebre de pe suprafața ventrală există procese hemale, care pe 5-8 vertebre formează arcade hemale închise, formând un canal pentru trecerea vasului principal caudal.
Scheletul, oasele pelvine și primele două oase caudale formează scheletul șrot - un important parametru exterior al câinilor. Panta gropii spre orizontală ar trebui să fie de aproximativ 30 de grade, schimbarea sa este strâns corelată cu lungimea membrelor pelvine. Crupul scurt duce la slăbiciunea lor, o creștere a unghiului de înclinare duce la scăderea productivității mișcărilor de translație, deformare a spatelui inferior, a pune membrele pelvine dedesubt, a întoarce șoldurile și a apropia articulațiile, iar scăderea acesteia duce la un set asemănător sabrelor membrelor pelvine și o încălcare a biomecanicii.
Scheletul capului (craniu)
Oasele craniului sunt de obicei împărțite în oase ale creierului și secțiuni faciale.
Oase ale creierului formează cavitatea craniană în care este plasat creierul. Această împărțire este formată din 3 oase pereche (frontală, parietală, temporală) și 5 nepereche (occipital, inter-parietal, sfenoid, pterigoid și etmoid).
Acoperișul craniului este format din trei oase (parietală, inter-întunecată și frontală); pe osul parietal și inter-parietal pot fi mijlocul crestei sagitale (dimensiunea sa depinde de rasa);
peretele din spate - os occipital. Creasta occipitală este exprimată pe ea și gradul de severitate depinde de rasă;
pereții laterali constau din două oase: sfenoid (anterior) și temporal (posterior);
fundul creierului este format din oasele occipitale și sfenoide;
peretele frontal este format din osul etmoid.
Osul occipital se află în jurul formenului occipital mare și formează partea posterioară a craniului și parțial peretele inferior (partea inferioară) a cavității cerebrale.
Osul sfenoidia parte la formarea fundului cavității creierului și, în parte, a pereților laterali ai acesteia. Suprafața interioară a osului poartă o șa turcească.
pterygoids reprezentată de o placă subțire care se află între procesele osului sfenoid și cel palatin. El ia parte la formarea peretelui lateral al coanului.
Osul temporal este format din trei părți: stâncoase, tambur și solzi.
Partea pietroasă este o carcasă osoasă pentru un analizor static-acustic (cohlee, canale semicirculare). Partea inferioară exterioară a părții pietroase iese la suprafața craniului și se numește proces mastoidde care este atașat osul hioid.
Partea tamburului este o carcasă osoasă pentru cavitatea timpanică (urechea medie). Ocupă partea inferioară și partea din spate a osului temporal și constă dintr-un canal auditiv extern.
Scări ale osului temporal - partea exterioară a osului temporal, format prin procesul zigomatic, care este implicat în formarea arcului zigomatic. Marja dorsală formează o creastă temporală.
Osul interdentar în formă de inimă, pe suprafața interioară are un mușchi cerebelos osos.
Osul parietal este format din trei părți. Una delimitează craniul de sus, iar două laterale - din laterale. La granița dintre ele există o linie temporală sau creasta temporală.
Osul frontal ia parte la formarea craniului, orbitei, fosei temporale și cavității nazale.
Osul etmoid, acoperit afară de oasele nazale, frontale și lacrimale, se află în fața craniului și formează peretele frontal al cavității creierului. Cea mai mare parte a osului face parte din labirintul osos al cavității nazale. În cavitatea craniană, osul formează o fosă olfactivă, iar această parte a osului este numită placă perforată. În cavitatea nazală, o placă perpendiculară se îndepărtează de osul etmoid. Alcătuiește spatele septului osos al nasului. Cavitatea nazală este umplută cu numeroase oase subțiri, răsucite sub formă de scoici, care formează labirintul olfactiv al cavității nazale. Acest labirint este alcătuit din bucle înălțate, care sunt împărțite între ele prin pasaje trisate.
Oase faciale formează cavitățile nazale și orale și includ următoarele oase: nazală, zigomatică, lacrimală, palatină, maxilară, incisivă, concha nazală superioară și inferioară, deschizător, mandibular și hipoid, dintre care vomerul și mandibularul sunt nepereche, iar restul sunt împerecheate.
Cavitatea nazală:
acoperișul cavității nazale este format din oasele nazale, trecerea la oasele frontale este netedă și pronunțată;
pereții laterali sunt formați de maxilarul superior;
fundul este format din trei oase: incisiv, plăci palatine (maxilarul superior) și os palatin.
Intrarea în cavitatea nazală - nări formate din incisiv și oase nazale; calea de ieșire - choans - este formată din oasele palatine și pterygoid.
În interiorul cavității nazale se află concha nazală (dorsală și ventrală).
Cavitatea bucală:
acoperișul cavității bucale este partea inferioară a cavității nazale (palatul osos);
pereți laterali - maxilarul inferior.
Osul lacrimal foarte subțire, conturează o parte a suprafeței anterioare a orbitei și face parte din peretele lateral al cavității nazale. Suprafața orbitală duce la deschiderea lacrimală ca început al canalului lacrimal și micul său expansiune în formă de pâlnie - fosa sacului lacrimal.
Osul nazal lung, subțire Este laterală convexă curbă spre exterior, are o creastă a conchaului nazal dorsal.
Osul zigomatic situat pe spatele obrajilor, conturează marja orbitală inferioară, participă la formarea arcului zigomatic și separă orbita de fosa temporală.
Concha nazală reprezentată de trei oase: concha nazală dorsală, concha nazală mijlocie și concha nazală ventrală. Toate sunt formate din plăci osoase subțiri lungi și lungi situate în cavitatea nazală.
vomer reprezintă un os subțire lung nepereche. Sub ea are forma unei plăci ascuțite care se diverge de sus sub formă de jgheab, care include septul cartilaginos al nasului. În față, deschizătorul conectează marginea inferioară a osului maxilar și rămâne un decalaj între acesta și palatină. Deschizătorul împarte cavitatea nazală în 2 părți.
Osul maxilar formează peretele lateral al capului. În exterior, intră în contact numai cu oasele lacrimale și zigomatice din spate și nazale - în partea superioară. Împreună cu incisivul și oasele palatine formează un cer osos. La nivelul maxilarului se disting corpul și procesele: dentare, palatine și zigomatice. Pe suprafața exterioară a corpului, este bine dezvoltată o fosa canină (canină), în care începe mușchiul cu același nume și se deschide foramenul infraorbitar, care încheie canalul infraorbitar. Procesul dentar (alveolar) se încheie cu o margine dentară (alveolară), iar pe el sunt așezate alveole dentare. Procesul palatin este o placă orizontală.
Osul inciziv (intermaxilar) împreună cu osul nazal conturează deschiderea nazală anterioară. Osul este format dintr-un corp și două procese - nazal și palatin, între care se formează fisura palatină.
Osul palatin situat în partea din spate a palatului dur și ia parte la formarea cerului osos, peretele lateral al cavității nazale.
Osul mandibular constă dintr-un corp și o ramură. Corpul poartă alveole pentru dinți și se conectează la partea opusă cu ajutorul simfizei. Pe suprafața exterioară are 2 sau mai multe găuri de bărbie, care sunt ieșirea canalului mandibular. Corpul se încheie cu un unghi în care există un proces unghiular. Pe ramura maxilarului inferior se disting 2 procese: condilar cu suprafață articulară pentru conectarea cu osul temporal și coronarian pentru fixarea mușchiului maseter, precum și 2 gropi pentru mușchiul maseter de pe suprafața laterală. Între procese există o crestătură mandibulară.
Osul hioid constă dintr-un corp și două perechi de coarne: mari, care merg către cartilajul tiroid al laringelui și mici, atașate de procesul mastoid al osului temporal. Coarnele mici constau din trei segmente. Osul hioid este situat în cavitatea bucală.
INTRODUCERE
1.1 Anatomia generală a scheletului
1.2 structura osoasă
1.3 Clasificarea oaselor
1.4 Dezvoltare și creștere osoasă
2. Structura scheletului
2.1 coloana vertebrală
2.2 Caracteristici de vârstă ale coloanei vertebrale
2.3 Piept
2,5 structura craniului
2.6 Modificări legate de vârstă în craniu
3. Scheletul membrelor
3.1 Funcțiile membrelor
4. SISTEMUL MUSCULAR
4.1 Structura musculară
CONCLUZIE
INTRODUCERE
Anatomia și fiziologia sunt cele mai importante științe despre structura și funcțiile corpului uman. Fiecare medic, fiecare biolog trebuie să știe cum funcționează o persoană, cum „funcționează” organele sale și, în plus, anatomia și fiziologia aparțin științelor biologice.
Omul, ca reprezentant al lumii animale, se supune legilor biologice inerente tuturor lucrurilor vii. În același timp, omul diferă de animale nu numai în structura sa. Se distinge prin gândirea dezvoltată, inteligența, prezența vorbirii articulate, condițiile de trai sociale și relațiile sociale. Munca și mediul social au avut un impact mare asupra caracteristicilor biologice ale unei persoane, le-a modificat semnificativ.
Anatomia umană(din greacă anatome - disecție, dezmembrare) este știința formelor și a structurii, a originii și dezvoltării corpului uman, a sistemelor și organelor sale. Anatomia studiază formele externe ale corpului uman, organele sale, structura lor microscopică și ultramicroscopică. Anatomia studiază corpul uman în diferite perioade de viață, pornind de la nuclearea și formarea organelor și sistemelor din embrion și fătul de vârstă senilă, studiază o persoană sub influența mediului extern.
Fiziologia umană (din greacă. fizică - natură, logos - știință) studiază procesele vieții și tiparele de funcționare ale corpului uman, ale sistemelor sale individuale, ale organelor, țesuturilor și celulelor. Anatomia și fiziologia omului studiază caracteristicile structurii și funcțiilor vitale ale organismului în procesul dezvoltării individuale. Un organism (din Lat. Organiso - aranjați, dați un aspect zvelt) este un sistem biologic integral durabil al unei ființe vii individuale. Toate cunoștințele moderne despre structura și activitatea corpului uman arată că complexitatea, ordinea și logica dispozitivului său depășesc toate ideile de perfecțiune imaginabile!
Dezvoltarea și realizările anatomiei și fiziologiei umane moderne sunt asociate cu utilizarea diferitelor metode moderne de cercetare: microscopie electronică, fizică (tomografie, ecografie, radiografie etc.) și metode biochimice.
Una dintre cele mai importante proprietăți ale unui organism viu este mișcarea sa în spațiu. Această funcție la mamifere (și la oameni) este îndeplinită de sistem de propulsie. Sistemul musculo-scheletic (aparatul de susținere și mișcare) combină oasele, articulațiile oaselor și mușchii. Sistemul musculo-scheletic împărțit în părți pasive și active. K parte pasivăinclud oasele și articulațiile osoase. Partea activă alcătuiesc mușchii care, datorită capacității lor de a se contracta, mișcă oasele scheletului.
1. ÎNVĂȚAREA BONURILOR ȘI A COMPUSURILOR LOR (OSTEOARTROLOGIE)
1.1 Anatomia generală a scheletului
Scheletul (din grec. Schelet - uscat, uscat) este un complex de oase care îndeplinesc funcții de susținere, de protecție, locomotorii. Scheletul include peste 200 de oase, dintre care 33-34 sunt nepereche. Scheletul este împărțit în mod convențional în două părți: axial și suplimentar. K axialscheletul aparține coloana vertebrală(26 oase) craniul(29 oase) torace(25 oase); la dobavochnomu- oasele superioare(64) și inferior(62) membrelor(fig. 1). Masa scheletului „viu” la nou-născuți este de aproximativ 11% din greutatea corporală, la copiii de vârste diferite - de la 9 la 18%. La adulți, raportul dintre masa scheletului și greutatea corporală până la vârstnici, vârsta senilă rămâne la nivelul de până la 20%, apoi scade ușor.
Oasele scheletului sunt pârghii conduse de mușchi. Drept urmare, părți ale corpului schimbă poziția în raport cu celălalt și mișcă corpul în spațiu. Ligamentele, mușchii, tendoanele, fascia sunt atașate de oase. Scheletul formează containere pentru organele vitale, protejându-le de influențele externe: creierul este localizat în cavitatea craniană, măduva spinării în canalul spinal, inima și vasele mari din piept, plămânii, esofagul etc., și organele urogenitale din cavitatea pelvină. Oasele sunt implicate în metabolismul mineral, sunt un depozit de calciu, fosfor, etc. Osul viu conține vitamine A, D, C, etc. componente minerale. Ele determină proprietățile fizico-chimice ale țesutului osos (duritate și elasticitate). Țesutul osos conține aproximativ 33% de substanțe organice (colagen, glicoproteine \u200b\u200betc.) și 67% de compuși anorganici. Acestea sunt în principal cristale de hidroxiapatită. Rezistența la tracțiune a oaselor proaspete este aceeași ca a cuprului și de 9 ori mai mare decât plumbul. Osul poate rezista la compresia de 10 kg / mm (similar cu fontă). Și rezistența la tracțiune, de exemplu, a coastelor pentru ruperea PO kg / cm2. Există două tipuri de celule osoase: osteoblaste și osteocite. osteoblaste- Aceasta este o formă poligonală, cubică, a celulelor osoase tinere, bogate în elemente ale reticulului citoplasmatic granular, ribozomi și un complex Golgi bine dezvoltat. osteocite- Celule mature cu mai multe procese care se află în goluri osoase, fiind imurizate în substanța osoasă principală. Procesele lor se contactează între ele, iar tubulele în care trec procesele pătrund în substanța osoasă. Osteocitele nu se divid, organelele din ele sunt slab dezvoltate. În plus față de aceste celule în țesutul osos se găsesc osteoclastelor- Celule mari multinucleate care distrug oasele și cartilajul.
Fig. 1. Scheletul uman. Vedere din față: / - craniu, 2 - coloana vertebrală 3 - claviculă 4 - coaste, 5 - stern, 6 - humerusului, 7 - raza 8 - cubitus, 9 - oasele încheieturii 10 - metacarpiene, 11 - falangele degetelor; 12 - iliac, 13 - sacrum 14 - os pubian, 15 - ischion, 16 - osul coapsei 17 - patella, 18 - tibia 19 - peroneu, 20 - oase tarsale 21 - oasele metatarsiene; 22 - falangele degetelor de la picioare
1.2 structura osoasă
Fiecare os ca organ constă din toate tipurile de țesuturi, dar locul principal este ocupat de țesutul osos, care este un tip de țesut conjunctiv.
Compoziția chimică a oaselor este complexă. Osul este format din substanțe organice și anorganice. Substanțele anorganice constituie 65% - 70% din masa osoasă uscată și sunt reprezentate în principal de săruri de fosfor și calciu. În cantități mici, osul conține mai mult de 30 de alte elemente. Materia organică numită osseină constituie 30-35% din masa osoasă uscată. Acestea sunt celule osoase, fibre de colagen. Elasticitatea, fermitatea osului depinde de substanțele sale organice și duritatea sărurilor minerale. Combinația de substanțe anorganice și organice în osul viu îi conferă o rezistență extraordinară și elasticitate. Prin duritate și elasticitate, osul poate fi comparat cu cupru, bronz, fontă. La o vârstă fragedă, la copii, oasele sunt mai elastice, rezistente, au mai multe substanțe organice și mai puțin anorganice. La vârstnici, la bătrâni, substanțele anorganice predomină în oase. Oasele devin mai fragile.
Fiecare os este izolat dens (compact)și cancelloussubstanță. Distribuția substanței compacte și spongioase depinde de locul din corp și de funcția oaselor.
Substanță compactălocalizate în acele oase și în acele părți care îndeplinesc funcțiile de sprijin și mișcare, de exemplu, în diafiza oaselor tubulare.
Substanță spongioasăse găsește și în oasele scurte (spongioase) și plate. Plăcile osoase se formează în ele grosime inegală a traverselor (grinzilor), intersectându-se între ele în direcții diferite. Cavitățile dintre traversele (celulele) sunt umplute cu măduva osoasă roșie. În oasele tubulare măduva osoasăsituat în canalul osos numit cavitatea măduvei osoase.La un adult se disting măduva osoasă roșie și galbenă. Măduva osoasă roșie umple substanța spongioasă a oaselor plate și a epifizelor glandelor pineale. Măduva galbenă (obeză) este localizată în diafiza oaselor tubulare.
Toate oasele, cu excepția suprafețelor articulare sunt acoperite periost,sau periost.
1.3 Clasificarea oaselor
Există oase tubulare (lungi și scurte), spongioase, plate, mixte și aerisite (Fig. 2). în părțile scheletului, unde mișcările sunt efectuate la scară largă (de exemplu, la membre). Osul tubular distinge partea alungită (partea mijlocie cilindrică sau triedică) - corpul osului sau diafiză,și capete îngroșate - glandele pineale.Pe epifize se află suprafețele articulare acoperite cu cartilaj articular, care servesc la conectarea cu oasele vecine. Zona oaselor situată între diafiză și glanda pineală este numită metafizeaza.Dintre oasele tubulare, se disting oasele tubulare lungi (de exemplu, humerusul, femurul, antebrațul și oasele inferioare ale picioarelor) și cele scurte (oasele metacarpale, metatarsalele, falangele degetelor). Diafiza este realizată din compact, glanda pineală este realizată din os cancellos, acoperită cu un strat subțire de compact.
Oase spongioase (scurte)compus dintr-o substanță spongioasă acoperită cu un strat subțire substanță compactă. Oasele spongioase au forma unui cub sau poliedru neregulat. Astfel de oase sunt situate în locuri unde o sarcină mare este combinată cu o mare mobilitate. Oasele plate participă la formarea cavităților, brâurilor membrelor și îndeplinesc funcția de protecție (oasele acoperișului craniului, sternului, coastelor). Muschii sunt lipiți de suprafața lor.
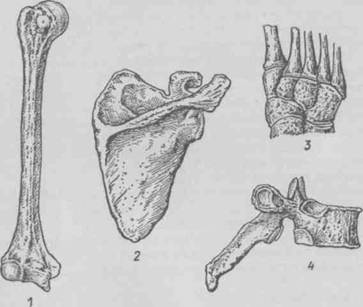
Fig. 2. Diferite tipuri de oase:
1 - os lung (tubular), 2 - os plat, 3 - oase spongioase (scurte), 4 - os mixt
Oase mixteau o formă complexă. Ele constau din mai multe părți având o structură diferită. De exemplu, vertebre, oase de la baza craniului.
Oase de aerau în corpul lor o cavitate căptușită cu o membrană mucoasă și umplută cu aer. De exemplu, frontal, sfenoid, os etmoid, maxilar superior.
1.4 Dezvoltare și creștere osoasă
În ontogeneza umană, majoritatea oaselor scheletului trec prin trei etape în dezvoltarea lor. Este patul web, cartilaginosși osetapă. Așa-numitele oase integumentare (oasele bolții craniene, fața, clavicula) sunt trecute de stadiul cartilaginos.
Inițial, rudimentele cartilaginoase ale oaselor viitoare apar în țesutul conjunctiv embrionar (mezenchim) al scheletului membranos în a doua săptămână de dezvoltare (stadiul cartilaginos al dezvoltării scheletului).Apoi, începând cu a 8-a săptămână a vieții fetale, țesutul cartilaj de la locul oaselor viitoare începe să fie înlocuit cu țesutul osos. Primele celule osoase, puncte de osificare apar în diafiza oaselor tubulare. Formarea țesutului osos la locul modelelor cartilaginoase ale oaselor poate apărea în trei moduri. Acestea sunt osificarea perichondrală, periostală și enchondrală. Osificare periostuoasă(formarea oaselor) se observă atunci când periostul format produce celule osoase tinere, Osificare enchondralăapare atunci când țesutul osos se formează în interiorul cartilajului. Vasele de sânge și țesutul conjunctiv încolțesc în cartilajul din periost. Cartilajul în aceste locuri începe să se prăbușească. O parte din celulele țesutului conjunctiv încolțit în cartilaj se transformă în celule osteogene, care cresc sub formă de șuvițe care formează substanța sa spongioasă în adâncimea osului.
Diafiza oaselor tubulare se osifică în perioada prenatală. Punctele de osificare care au apărut în ele; numit primar. Epifizele oaselor tubulare încep să se osifice fie chiar înainte de naștere, fie deja în perioada prenatală a vieții unei persoane. Astfel de puncte formate în epifizele cartilajului sunt numite puncte de osificare secundare. Substanța osoasă a glandelor pineale este formată prin metodele endocondrale, perichondrale și periosteale. Cu toate acestea, la granița glandelor pineale cu diafiza, placa cartilaginoasă (epifizei), care este înlocuită de țesutul osos în 16-24 de ani, rămâne o perioadă destul de lungă, iar glandele pineale fuzionează cu diafiza. Datorită plăcii epifizei, oasele tubulare cresc în lungime. După înlocuirea acestor plăci cu țesut osos, creșterea oaselor în lungime se oprește.
1.5 Modificări osoase legate de vârstă
Țesutul osos este dinamic, are capacitatea de a fi actualizat constant și, pe parcursul vieții unei persoane, raportul cantitativ și calitativ între substanțele organice și cele anorganice se schimbă în el. Mai mult, fiecare perioadă a vieții este caracterizată de propriile relații (în funcție de acestea, în special, vârsta este determinată).
La un copil de un an din țesutul osos, substanțele organice prevalează asupra anorganicului, ceea ce determină în mare parte moliciunea, elasticitatea oaselor sale. La urma urmei, materia organică și chiar apa sunt cele care oferă extensibilitate osoasă, elasticitate. Amintiți-vă experiența școlară: o bucată de os este introdusă într-un vas cu acid clorhidric și după un timp devine atât de moale încât poate fi chiar înnodată. Și acest lucru se întâmplă deoarece, sub influența acidului clorhidric, se dizolvă aproape toate substanțele minerale, în timp ce substanțele organice rămân.
Pe măsură ce o persoană crește, procentul de substanțe anorganice din țesutul osos crește și oasele în creștere devin din ce în ce mai dure. De la 1 la 7 ani, creșterea osoasă este accelerată în lungime datorită cartilajului epifizic situat între corpul osului și capul său, și în grosime - datorită îngroșării apositive a substanței osoase compacte în legătură cu funcția de formare osoasă a periostului. După 11 ani, oasele scheletului încep din nou să crească rapid, se formează procese osoase (apofize), cavitățile măduvei își dobândesc forma finală în. Când creșterea se termină și se întâmplă cu aproximativ 20-25, cartilajul este înlocuit complet de țesutul osos. Creșterea osoasă a grosimii are loc prin aplicarea unor noi mase de substanță osoasă din periost.
În țesutul osos continuă să apară procese de creare și distrugere interconectate. Unele osteon sub influența celulelor mari de osteoclast multinucleate sunt distruse, formând cavități numite lacune de resorbție. În paralel, alte celule osteoblaste „construiesc” noi osteoni. Cel puțin astfel de cifre indică cât de mare este rata de reînnoire a substanțelor osoase. În experiment, s-a constatat că în termen de 50 de zile, aproximativ 29% din compoziția minerală totală anorganică a osului în glandele pineale (secțiuni extinse extinse ale oaselor lungi) și până la 7% în diafiză (secțiuni medii ale oaselor lungi) sunt reînnoite. Procesele de restructurare, în mod clar depanate, asigură reînnoirea constantă a țesutului osos, previn uzura osoasă. Totuși, acest lucru continuă până la o anumită vârstă.
Atunci când o persoană traversează pasul de patruzeci de ani, așa-numitele procese involutive încep în țesutul osos, adică distrugerea osteilor este mai intensă decât crearea lor. Aceste procese în viitor pot duce la dezvoltarea osteoporozei, în care spațiile osoase ale substanței spongioase devin mai subțiri, o parte din ele se dizolvă complet, spațiile inter-fascicul se extind și, ca urmare, cantitatea de substanță osoasă scade, iar densitatea osoasă scade.
Odată cu vârsta, aceasta devine nu numai mai mică decât substanța osoasă, dar și procentul de substanțe organice din țesutul osos scade. Și pe lângă asta, conținutul de apă din țesutul osos scade, se usucă, așa cum era. Oasele devin fragile, fragile și chiar cu efort fizic normal, pot apărea fisuri în ele.
Oasele unei persoane în vârstă sunt caracterizate de creșteri osoase marginale. Acestea sunt cauzate de modificări legate de vârstă, care guvernează țesutul cartilaginos care acoperă suprafețele articulare ale oaselor și, de asemenea, constituie baza discurilor intervertebrale. Odată cu vârsta, stratul intermediar de cartilaj devine mai subțire, ceea ce afectează negativ funcția articulațiilor. Ca și cum ar încerca să compenseze aceste modificări, pentru a crește aria de susținere a suprafețelor articulare, osul crește. Creșterile osoase marginale pot fi mici, dar ajung uneori la dimensiuni mari.
În mod normal, modificările legate de vârstă în oase se dezvoltă foarte lent, treptat. Semnele osteoporozei sunt de obicei detectate după 60 de ani. Cu toate acestea, este adesea necesar să observați persoane la care nu sunt exprimate semnificativ la vârsta de 70/75.
2. Structura scheletului
Scheletul uman include coloana vertebrala, coasteși ster- oasele corpului; un craniu; oasele superioareși membre inferioare.Caracteristicile structurale ale scheletului și ale oaselor sale individuale au fost formate în legătură cu postura verticală, dezvoltarea creierului și a organelor senzoriale, a diferitelor funcții ale extremităților superioare și inferioare. Oasele scheletului sunt interconectate folosind diferite tipuri de articulații.
2.1 coloana vertebrală
Coloana vertebrală (coloană vertebrală), columna vertebralis, este formată prin suprapunerea succesivă a vertebrelor, care sunt interconectate de discuri, ligamente și articulații intervertebrale. Formând un schelet axial, coloana vertebrală îndeplinește o funcție de susținere, servește ca axa flexibilă a corpului, participă la formarea peretelui posterior al toracelui și cavităților abdominale și pelvisului și este un recipient pentru măduva spinării. În canalul vertebral, canalis vertebralis, se află măduva spinării. Astfel, coloana vertebrală este implicată în protejarea măduvei spinării și a organelor interne de deteriorare. În poziție verticală, coloana vertebrală formează un suport pentru cap, organele toracului și cavitățile abdominale. În coloana vertebrală se disting cinci secțiuni: col uterin, toracic, lombar, sacral și coccis. Doar partea sacrală a coloanei vertebrale este nemișcată, restul secțiilor sale având diferite grade de mobilitate.
Vertebrele individuale care formează coloana vertebrală sunt interconectate folosind toate tipurile de articulații - articulații, articulații continue și jumătăți. Odată cu contracția mușchilor atașați la vertebre, există o schimbare a poziției coloanei vertebrale în ansamblul său sau a părților sale individuale. Astfel, vertebrele individuale joacă rolul de pârghie osoasă.
Lungimea coloanei vertebrale la un bărbat adult variază de la 60 la 75 cm, la femei - de la 60 la 65 cm, ceea ce reprezintă aproximativ 2/5 din lungimea corpului unui adult. La bătrânețe, lungimea coloanei vertebrale scade cu aproximativ 5 cm sau mai mult din cauza creșterii coturilor coloanei vertebrale și a scăderii grosimii discurilor intervertebrale.
Cel mai mare diametru (11-12 cm) al coloanei vertebrale se află la baza sacrului. Lățimea vertebrelor scade de jos în sus, la nivelul vertebrei toracice a XII-a, este de 5 cm. Apoi, există o creștere treptată a lățimii coloanei vertebrale până la 8,5 cm la nivelul vertebrei toracice I, care este asociată cu atașarea membrelor superioare la acest nivel. Apoi, din nou, se observă o scădere a lățimii coloanei vertebrale până la prima vertebră cervicală. De la baza sacrului în jos, se observă o scădere a diametrului coloanei vertebrale datorită scăderii gravitației și transmiterii acesteia prin oasele pelvine către capetele femurului.
Coloana vertebrală nu ocupă o poziție strict verticală. Are coturi în planurile sagital și frontal. Coturile coloanei vertebrale, convexe înapoi, se numesc cifoze, convexitate înainte - lordose și convexitate la dreapta sau la stânga - scolioză. Distingeți coturile fiziologice ale coloanei vertebrale observate la o persoană sănătoasă și patologice, care se dezvoltă ca urmare a diferitelor procese dureroase sau ca urmare a aterizării necorespunzătoare a copilului la biroul școlii. Se disting următoarele îndoituri fiziologice: lordoză cervicală și lombară, cifoză toracică și sacrală, scolioză toracică (aortică). Lordozele fiziologice și cifozele sunt formațiuni permanente, scolioza aortică apare în 1/3 din cazuri, este localizată la nivelul III-IV și V al vertebrelor toracice sub forma unei ușoare umflături la dreapta și este cauzată de trecerea aortei toracice la acest nivel.
2.2 Caracteristici de vârstă ale coloanei vertebrale
Coloana vertebrală a nou-născutului are aspectul unui arc blând, concavă în față. Coturile încep să se formeze abia începând de la 3-4 luni din viața unui copil, când începe să țină capul. Inițial, apare lordoza cervicală. Când bebelușul începe să stea (4-6 luni de viață), se formează cifoza toracică. Ulterior, apare lordoza lombară, care se formează în momentul în care copilul începe să stea și să meargă (9-12 luni după naștere). În același timp, se formează cifoza sacrală. Coturile coloanei vertebrale devin clar vizibile după 5-6 ani, formarea lor finală se termină prin adolescență, tinerețe.
Odată cu dezvoltarea neuniformă a mușchilor din partea dreaptă sau stângă a corpului, poziția greșită a studenților la pupitru, sportivii ca urmare a muncii musculare asimetrice pot experimenta îndoituri patologice ale coloanei vertebrale spre laturi - scolioză.
Lungimea coloanei vertebrale a unui nou-născut este de 40% din lungimea corpului său. În primii doi ani, lungimea coloanei vertebrale aproape se dublează. Diferite părți ale coloanei vertebrale a unui nou-născut cresc inegal. În primul an de viață, regiunea lombară crește mai repede, cele cervicale, toracice și sacre cresc ceva mai lent. Secțiunea coccegeală crește cel mai lent. Până la începutul pubertății, creșterea coloanei vertebrale încetinește. O nouă accelerare a creșterii sale este observată la băieți de 13-14 ani, la fete de 12-13 ani.
Discurile intervertebrale la copii sunt relativ mai groase decât la adulți. Odată cu vârsta, grosimea discurilor intervertebrale scade treptat, devin mai puțin elastice, miezul gelatinos scade în dimensiune. La vârstnici, din cauza scăderii grosimii cifozei, lungimea coloanei vertebrale scade cu 3-7 cm. Există o diluare generală a substanței osoase (osteoporoză), calcifierea discurilor intervertebrale și a ligamentului longitudinal anterior. Toate acestea reduc proprietățile arcului coloanei vertebrale, precum și mobilitatea și rezistența acesteia.
2.3 Piept
Pieptul este o formațiune osoasă cartilaginoasă formată din vertebre toracice, 12 perechi de coaste și stern, interconectate folosind diferite tipuri de compuși. În piept, există 4 pereți (față, spate și două laterale) și două găuri (deschideri superioare și inferioare). Peretele frontal este format din stern și cartilaj costal, spate - de vertebrele toracice și capetele posterioare ale coastelor, iar lateral - de coaste. Coastele sunt separate una de cealaltă prin spații intercostale. Diafragma superioarădelimitată de marginea superioară a sternului, primele coaste și suprafața frontală a primei vertebre toracice.
Marja anterolaterală diafragma inferioarăformat prin conectarea capetelor frontale ale nervurilor VII-X, numite arcul costal.Arcurile costale din dreapta și din stânga se limitează lateral infrasternalunghiul deschis spre partea inferioară. Pe laturile din spate, deschiderea inferioară este delimitată cu douăsprezece coaste și o a douăsprezecea vertebră toracică. Traheea, esofagul, vasele de sânge, nervii trec prin orificiul superior. Deschiderea inferioară este închisă de o diafragmă, care are deschideri pentru trecerea aortei, esofagului și vena cava inferioară.
Pieptul uman în formă seamănă cu un con trunchiat în formă neregulată. Este extins în direcție transversală și aplatizat în anteroposterior, în față este mai scurt decât în \u200b\u200bspate.
2.4 Caracteristici de vârstă ale pieptului
La nou-născuți, pieptul are formă conică. Diametrul anteroposterior este mai mare decât transversul, coastele sunt situate aproape orizontal. În primii doi ani de viață există o creștere rapidă a pieptului. La vârsta de 6-7 ani, creșterea sa încetinește, iar la 7-18 ani, secțiunea mijlocie a pieptului crește cel mai puternic.
Creșterea sporită a pieptului la băieți începe de la 12 ani, iar la fete - de la 11 ani. Până la vârsta de 17-20 de ani, pieptul își ia forma finală. La persoanele de tipul brahimorfic al pielii, pieptul este conic, la indivizii din fizicul dolichomorf, pieptul este mai plat.
La bătrânețe, ca urmare a creșterii cifozei toracice, colivia este scurtată și scăzută.
Exercitiul fizic nu numai ca intareste muschii pectorali, dar creste si gama de miscare a articulatiilor coastelor, ceea ce duce la o crestere a volumului toracic in timpul respiratiei si a capacitatii vitale a plamanilor.
2,5 structura craniului
Craniul, format din oase pereche și nepereche, protejează creierul și organele senzoriale de influențele externe și oferă sprijin părților inițiale ale sistemului digestiv și respirator.
Craniul este împărțit condiționat în cerebral și facial. Craniul creierului este receptacul pentru creier.
Craniul facial este indisolubil legat de acesta, servind ca bază osoasă a feței și secțiunile inițiale ale tractului digestiv și respirator și formând receptacule pentru simțuri.
Partea creierului a craniului include: osul frontal, două oase parietale, două oase temporale, două oase sfenoide, osul occipital. Partea facială a craniului este formată din: maxilarul superior, două oase nazale, osul zigomatic, maxilarul inferior.
2.6 Modificări legate de vârstă în craniu
Craniul suferă modificări semnificative în ontogeneză. Osul occipital al unui copil nou-născut este format din patru părți: bazilar, două laterale și solzi, separate prin plăci cartilaginoase. Fuziunea lor începe în al doilea an de viață. În primul rând, apare fuziunea solzelor cu părțile laterale. Fuziunea părții bazilare cu părțile laterale începe la 3-4 ani și se termină la 6-10 ani. Numele părților sunt păstrate pentru osul adult, pe care granițele lor sunt de obicei invizibile. La vârsta de 16-17 ani, osul occipital fuzionează cu sfenoidul întins în fața lui, dar urmele cartilajului care se găsea aici rămân de obicei sesizate.
Osul sfenoid în momentul nașterii este format din trei părți: centrală, formată dintr-un corp și aripi mici; aripi mari, cu o placă laterală a procesului pterygoid și placa medială a procesului pterygoid, care cresc împreună în perioada 3-8th de viață. La un nou-născut, sinusul sfenoid este o cavitate mică care crește în organism os sfenoid. La vârsta de 8-10 ani, sinusul este localizat în interiorul corpului acestui os, ulterior (11-15 ani) ajunge la dimensiunea sinusului adult.
La un copil nou-născut, labirinturile osului etmoid, împreună cu placa perpendiculară cartilaginoasă, sunt părți independente, care la 5-6 ani de viață cresc împreună într-un singur os etmoid. La un nou-născut, se exprimă doar 3-4 celule frontale rotunjite ale labirintului etmoidal, ulterior forma lor devine mai diversă, iar cea finală se stabilește la vârsta de 12-14 ani.
Osul temporal la un nou-născut este format din trei părți: solzoase, timpanice și pietroase. Fuziunea părților osului temporal începe înainte de naștere și se termină cu 13-14 ani. Partea de tambur la nou-născut are forma unui inel deschis pe care se întinde timpanul. În primii ani de viață, dimensiunea transversală a inelului crește, se transformă într-un tub și, așa cum era, împinge partea pietroasă în direcția medială. Acest tub se extinde și formează partea inferioară posterioară a meatului auditiv osos extern, al cărui acoperiș este format din partea solzoasă. Fosa mandibulară a nou-născutului este netezită, se formează în sfârșit doar la vârsta de 6 ani, iar la bătrânețe este din nou aplatizată. Tuberculul articular apare la vârsta de 7-8 luni, dar ia o formă permanentă numai după schimbarea dinților de lapte cu cei permanenți. Marginea superioară a solzilor osoase temporale la nou-născut este aproape dreaptă.
La un nou-născut, osul frontal este format din două jumătăți legate de sutura frontală (metopică). Procesul de fuziune a ambelor jumătăți începe la mijlocul suturii la a 6-a lună după naștere, apoi se răspândește în sus și în jos, sfârșind la sfârșitul celui de-al treilea an de viață. Sinusul frontal la un nou-născut are forma unei benzi care atinge dimensiunea unui bob de mazăre până la sfârșitul anului 4, la vârsta de 7-8 ani crește ușor, la 9-11 face 50% din valoarea finală. Numai la vârsta de 12-14 ani forma petalei este aplatizată din față în spate.
Maxilarul superior. Sinusul maxilar la nou-născut este slab dezvoltat. Forma sa rotundă neregulată finală se formează la vârsta de 7 ani. Arcul alveolar al unui nou-născut arată ca o jgheabă largă și scurtă. După naștere, arcul alveolar se prelungește, care este asociat cu dinții, iar tuberculul maxilar crește.
Până la naștere, ambele jumătăți ale maxilarului inferior sunt interconectate de țesutul fibros. Fuziunea lor osoasă începe în a treia lună după naștere și se termină la vârsta de 2 ani. La nou-născuții și copiii din primul an de viață, maxilarul inferior are o formă mai rotunjită, ramura este scurtă, pătrată, se întinde odată cu vârsta, unghiul maxilarului inferior este plictisitor (140-150 °). La vârsta adultă, dimensiunile unghiului se apropie de o linie dreaptă. La vârstele vârstnice și senile, la persoanele care și-au pierdut dinții, ramura devine mai scurtă, unghiul crește, partea alveolară se atrofiază. Fuziunea părților osului hioid într-un singur os are loc la vârsta de 25-30 de ani.
Un nou-născut nu are articulații între oase, spațiul este umplut cu țesut conjunctiv. În zonele în care converg mai multe oase, există 6 fontanele închise prin plăci de țesut conjunctiv: 2 nepereche (anterior și posterior) și 2 perechi (sfenoid și mastoid). Cea mai mare este din față,sau frontan fontanelare o formă de diamant. Este situat acolo unde jumătățile drepte și stângi ale oaselor frontale și parietale converg. spate,sau occipital,plasat unde converg oasele parietale și occipitale. Fontanel în formă de panăsituat pe lateral în colțul format din aripa frontală, parietală și mare a osului sfenoid. Mastoid fontanelsituat în locul unde se întâlnesc oasele occipitale, parietale și procesul mastoid al osului temporal. Datorită prezenței fontanelelor, craniul nou-născutului este foarte elastic, forma sa se poate schimba în timpul trecerii capului fetal prin canalul de naștere în timpul nașterii. Formarea suturilor se încheie în principal în al 3-5-lea an de viață, timp în care fontanelele sunt închise. În a 2-3-a lună după naștere, fontanelele posterioare (occipitale) și mastoide se închid, cu 1,5 ani, fontanela anterioară, doar până în anul 3, fontanelul în formă de pană dispare definitiv.
Volumul cavității creierului unui nou-născut este în medie de 350-375 cm3. În primele 6 luni din viața unui copil, acesta se dublează, se triplă cu 2 ani, la un adult este de 4 ori mai mare decât volumul cavității creierului creierului unui nou-născut. Glabella la nou-născut este absentă, se formează până la vârsta de 15 ani. Cerebrala si craniu facial la adult și la nou-născut sunt diferite. Fața nou-născutului este scurtă și lată. În norma laterală, raportul dintre zonele craniului facial și creier (granița dintre ele este linia care leagă nasiunea, cu marginea finală procesul articular al maxilarului inferior) la un nou-născut este 1: 8, un copil de 2 ani 1: 6, la un copil de 5 ani 1: 4, 10 ani 1: 3, femeie adultă - 1: 2,5; bărbat adult - 1: 2.
După naștere, creșterea craniului are loc neuniform. În ontogeneza postnatală se disting trei perioade de creștere și dezvoltare a craniului.
1. Perioada creșterii active viguroase- de la naștere până la 7 ani. În primul an de viață, craniul crește mai mult sau mai puțin uniform. De la un an la 3 ani, craniul crește în special în mod activ în urmă, acest lucru se datorează tranziției copilului din cel de-al doilea an de viață la o poziție verticală. De la 3 la 7 ani, creșterea întregului craniu continuă, în special baza acestuia. Până la vârsta de 7 ani, creșterea bazei craniului în lungime se termină practic și atinge aproape aceeași dimensiune ca la un adult.
2. Perioada de creștere lentă- de la 7 la 12-13 ani (începutul pubertății). În acest moment, arcul craniului creierului crește în principal, volumul cavității acestuia din urmă ajunge la 1200-1300 cm3.
3. În a treia perioadă- după 13 ani, regiunea frontală a creierului și a craniului facial crește activ. Trăsăturile sexuale ale craniului se manifestă: la bărbați, craniul facial crește mai mult decât la femei, fața se întinde. Creșterea suturii începe la vârsta de 20-30 de ani, la bărbați ceva mai devreme decât la femei. Sutura sagitală depășește vârsta de 22-35 de ani, sutura coronariană la 24-41 ani, sutura lambdoidă la 26-42 ani, sutura mastoid-occipitală la 30-81 ani, sutura solzoasă, de regulă, nu se suprapune.
Este indicat să evidențiați a 4-a perioadă - perioada de transformare a craniului, la bătrânețe și senile.Procesele alveolare ale părților superioare și alveolare ale maxilarului inferior sunt reduse, funcția de mestecare este slăbită, mușchii se atrofiază parțial, ușurarea fălcilor se schimbă, devin mai puțin masivi, relieful oaselor craniului este netezit, iar substanța spongioasă este resorbită parțial.
3. Scheletul membrelor
3.1 Funcțiile membrelor
Scheletul membrelor în procesul evoluției umane a suferit modificări semnificative. Membrele superioare au devenit organe ale muncii, iar cele inferioare, păstrând funcțiile de susținere și mișcare, țin corpul uman într-o poziție verticală.
Membrul superior ca organ al muncii în procesul de filogeneză a dobândit o mobilitate semnificativă. Prezența unei clavicule la o persoană - singurul os care leagă membrul superior cu oasele trunchiului, face posibilă producerea de mișcări mai ample. În plus, oasele părții libere a membrului superior se articulează între ele, în special în zona antebrațului și a mâinii, adaptate la diferite tipuri de forțe complexe.
Membrul inferior ca organ de susținere și mișcare a corpului în spațiu este format din oase mai groase și mai masive, a căror mobilitate unul față de celălalt este mai puțin semnificativă decât cea a membrului superior.
În scheletul extremităților superioare și inferioare ale unei persoane se disting o centură și o parte liberă.
Centura membrului superior (centura toracică) este formată din două oase ale claviculei și a scapulei.
Partea liberă a membrului superior este împărțită în trei secțiuni: 1) humerusul proxim; oasele de mijloc - antebraț, sunt formate din două oase: radial și ulnar; 3) scheletul membrului distal - oasele mâinii, la rândul lor, sunt împărțite în oase ale încheieturii, oase metacarpiene (I-V) și oase ale degetului (falange). Centura extremă inferioară (brâu pelvin) este formată dintr-un os pelvian împerecheat. Oasele pelvine din spate sunt articulate cu sacrul, unul în fața celuilalt și cu partea liberă proximală (femurală) a membrului inferior.
Scheletul părții libere a membrului inferior este similar în plan cu scheletul membrului superior și constă, de asemenea, din trei părți: 1) femurul proxim (coapsa); 2) osul mijlociu al tibiei: tibia și fibula. În zona articulației genunchiului se află un os sesamoid mare - patella; 3) partea distală a membrului inferior - piciorul - este, de asemenea, împărțită în trei părți: oasele tarsului, oasele metatarsiene (I-V) și oasele degetelor (falange).
3.2 Caracteristicile de dezvoltare și vârstă ale scheletului membrelor
Toate oasele extremităților, cu excepția claviculelor, care se dezvoltă pe baza țesutului conjunctiv, suferă trei etape de dezvoltare: țesut conjunctiv, cartilaj și os.
Lopatka. În gâtul scapulei viitoare la sfârșitul celei de-a 2-a luni a vieții fetale, se pune punctul principal de osificare. Din acest moment, corpul și coloana vertebrală a scapulei sunt osificate. La sfârșitul primului an de viață al copilului, un punct de osificare independent este stabilit în procesul coracoid, iar la 15-18 în acromion. Fuziunea procesului coracoid cu scapula are loc în anii 15-19. Punctele suplimentare de osificare care apar în scapula de lângă marginea medială la vârsta de 15-19 ani se contopesc cu cele principale în anii 20-21.
Clavicula. Se rigidizează devreme. Punctul de osificare apare la 6-7a săptămână de dezvoltare în mijlocul primordiului țesutului conjunctiv (osificare endemică). Din acest moment, se formează corpul și capătul acromial al claviculei, care la nou-născut este aproape complet construit din țesut osos. Cartilajul se formează în capătul sternal al claviculei, în care miezul osificării apare abia în anii 16-18 și crește împreună cu corpul osului până la 20-25 de ani.
Humerusul. În glanda pineală proximală, se formează trei puncte secundare de osificare: în cap mai des în primul an de viață al copilului, în tuberculul mare la 1-5 ani și în tuberculul mic la 1-5 an. Aceste puncte de osificare cresc împreună cu 3-7 ani și se alătură diafizei la 13-25 de ani. În capul condilului humerusului (glanda pineală distală), punctul de osificare este stabilit din perioada neonatală până la 5 ani, în epicondilul lateral - la 4-6 ani, în medial - la 4-11 ani; toate părțile cu diafiza osului cresc împreună până la 13-21.
Ulna. Punctul de osificare din glanda pineală proximală este stabilit la 7-14 ani. Din el apare un proces ulnar cu o crestătură în formă de bloc. În glanda pineală distală, punctele de osificare apar la vârsta de 3-14 ani, țesutul osos crește și formează procesul capului și stiloidului. Odată cu diafiza, glanda pineală proximală crește împreună la 13-20 de ani, iar cea distală la 15-25 de ani.
Osul radial. În epifiza proximală, punctul de osificare este stabilit la 2,5-10 ani și crește la diafiză la 1325 de ani.
Încheietura. Osificarea cartilajului, din care se dezvoltă oasele încheieturii, începe după naștere. La 1-2 ani de viață a unui copil, punctul de osificare apare în capitate și oase în formă de cârlig, la a 3-a (6 luni - 7,5 ani) - în triedic, la al 4-lea (6 luni - 9,5 ani) - lunate, pe al cincilea (2,5-9 ani) în scafoid, pe 6-7 (1,5-10 ani) - în trapez și osul trapezului și pe 8 (6,5-16) , 5 ani) - în osul pisiform. (Variabilitatea perioadei de osificare este prezentată între paranteze.)
Oase metacarpiene. Depunerea oaselor metacarpale are loc mult mai devreme decât oasele carpiene. În diafiza oaselor metacarpiene, punctele de osificare sunt așezate în săptămâna a 9-a a 10-a a vieții intrauterine, cu excepția primului os metacarpial, în care punctul de osificare apare în săptămâna a 10-a. Punctele de osificare a epifizei apar în oasele metacarpiene (în capul lor) de la 10 luni la 7 ani. Glanda pineală (capul) crește împreună cu diafiza osului metacarpial la vârsta de 15-25 de ani.
Phalanx. Punctele de osificare din diafiza falangelor distale apar la mijlocul celei de-a 2-a luni a vieții fetale, în falangele proximale - la începutul lunii a 3-a și la mijloc - la sfârșitul lunii a 3-a. La baza falangei, punctele de osificare sunt așezate la vârsta de 5 luni la 7 ani și cresc la corp în anii 14-21. În oasele sesamoide ale primului deget al mâinii, punctele de osificare sunt determinate în anul 12-15.
Osul pelvin. Fila cartilaginoasă a osului pelvin este osificată din cele trei puncte primare de osificare și mai multe adaosuri. În primul rând, în luna a IV-a a vieții intrauterine, apare un punct de osificare în corpul osului sciatic, în luna V - în corpul osului pubian și în luna a VI-a - în corpul ilumului. Straturile cartilaginoase dintre oase în acetabul sunt păstrate până la 13-16 ani. La vârsta de 13-15 ani, punctele de osificare secundare apar în creasta, coloana vertebrală, în cartilajul din apropierea suprafeței în formă de ureche, în tuberculul sciatic și în tuberculul pubian. Cu osul pelvin, cresc împreună la 20-25 de ani.
Osul coapsei. În glanda pineală distală, punctul de osificare este stabilit cu puțin timp înainte de naștere sau cu puțin timp după naștere (până la 3 luni). În glanda pineală proximală, în primul an, un punct de osificare apare în capul femural (de la neonatalitate la 2 ani), la 1,5–9 ani în trohanterul mai mare și în 6-14 ani, în micul trochanter. Sinastaza diastezică cu epifizele și apofizele femurului apare în perioada cuprinsă între 14 și 22 de ani.
Rotula. Este osificat din mai multe puncte care apar la 2-6 ani de la naștere și se contopește într-un os la 7 ani din viața unui copil.
Tibia. În glanda pineală proximală, punctul de osificare este stabilit cu puțin timp înainte de naștere sau după naștere (până la 4 ani). În glanda pineală distală, apare până în al doilea an de viață. Odată cu diafiza, glanda pineală distală crește împreună la vârsta de 14-24 de ani, iar glanda pineală proximală - la vârsta de 16 la 25 de ani.
Fibula. Punctul de osificare din glanda pineală distală este stabilit înainte de al 3-lea an de viață al copilului, în zona proximală - în anul II-6. Glanda pineală distală fuzionează cu diafiza la 15-25 de ani, iar cea proximă la 17-25 de ani.
Oasele tarsului. Nou-născutul are deja trei puncte de osificare: în calcaneu, talus și oase cuboide. Punctele de osificare apar în această ordine: în calcaneu - la luna a VI-a a vieții fetale, în talus - la VII-VIII, în cuboid - la luna IX. Marcajele cartilajelor rămase ale oaselor se osifică după naștere. În osul sfenoid lateral, punctul de osificare se formează la 9 luni și 3,5 ani, în sfenoidul medial - la 9 luni - 4 ani, în sfenoidul intermediar - la 9 luni - la 5 ani; scafoidul se osifică în perioada cuprinsă între a treia lună a vieții fetale și până la 5 ani. Un punct de osificare suplimentar în tuberculul calcaneal este stabilit în al 5-lea an și crește împreună cu calcaneul în anii 12-22.
Oase metatarsiene. Punctele de osificare din glandele pineale apar la 1,5–7 ani, iar glandele pineale cresc împreună cu diafiza după 13–22 ani.
Phalanx. Diafiza începe să se osifice la a III-a lună a vieții fetale, punctele de osificare de la baza falangelor apar în 1,5-7,5 ani, epifizele cresc până la diafiză în 11-22 de ani.
La nou-născuți, membrele inferioare cresc mai repede și devin mai lungi decât cele superioare. Cea mai mare rată de creștere a extremităților inferioare a fost observată la băieții cu vârsta cuprinsă între 12-15 ani, la fete, o creștere a lungimii picioarelor apare la vârsta de 13-14 ani.
În ontogeneza postnatală, o modificare a formei și dimensiunii pelvisului are loc sub influența gravității greutății corporale, a organelor abdominale, sub influența mușchilor și, de asemenea, sub influența hormonilor sexuali. Ca urmare a acestor diferite efecte, dimensiunea anteroposterioră a pelvisului crește (de la 2,7 cm la nou-născut la 9,5 cm la 12 ani), dimensiunea transversală a pelvisului crește, care la 13-14 ani devine aceeași ca la adulți. Diferența de formă a pelvisului la băieți și fete devine vizibilă după 9 ani. La băieți, pelvisul este mai înalt și mai îngust decât la fete.
Dezvoltarea articulațiilor sinoviale (articulații) începe la a 6-a săptămână de dezvoltare embrionară. Capsulele articulare ale articulațiilor nou-născutului sunt strâns întinse, majoritatea ligamentelor încă nu s-au format. Cea mai intensă dezvoltare a articulațiilor și ligamentelor are loc înainte de vârsta de 2-3 ani datorită creșterii activității motorii a copilului. La copii cu vârsta cuprinsă între 3-8 ani, gama mișcărilor la toate articulațiile crește, în timp ce procesul de colagenare a capsulelor și ligamentelor articulare este accelerat. Formarea suprafețelor articulare, capsulelor și ligamentelor este finalizată în principal în adolescență (13-16 ani).
4. SISTEMUL MUSCULAR
4.1 Structura musculară
Mușchii scheletici sunt o parte activă a sistemului musculo-scheletice, sunt construiți din fibre musculare striate (striate). Mușchii se atașează de oasele scheletului și, atunci când se contractă (se scurtează), pun manetele osoase în mișcare. Ei mențin poziția corpului și a părților sale în spațiu, mișcă pârghiile osoase la mers, alergând și alte mișcări, execută mișcări, înghițire și respirație, participă la articularea vorbirii și expresiilor faciale, generează căldură.
În corpul uman există aproximativ 600 de mușchi, majoritatea fiind împerecheți. Masa mușchiului scheletului la un adult atinge 35-40% din greutatea corporală. La nou-născuți și la copii, mușchii reprezintă până la 20-25% din greutatea corporală. La vârstele vârstnice și senile, masa musculară nu depășește 25-30%.
Mușchii scheletici au proprietăți precum excitabilitate, conductivitateși contractilitatea.Mușchii sunt capabili să fie excitați sub influența impulsurilor nervoase, pentru a ajunge într-o stare activă. În acest caz, excitația se răspândește rapid (este) de la terminațiile nervoase
sistemul nervos central. Ca urmare, mușchiul se contractă, pune în mișcare pârghiile osoase.
Mușchii disting partea contractilă abdomen,construit din țesut muscular muscular striat și capete de tendon - tendon,care sunt atașate de oasele scheletului. Cu toate acestea, la unii mușchi, tendoanele sunt țesute în piele (mușchii faciali), atașate de globul ocular. Tendoanele sunt formate din țesut conjunctiv fibros dens format și sunt foarte durabile. Mușchii localizați la membre au tendoanele înguste și lungi. Mulți mușchi asemănătoare cu panglici au tendoane largi numite aponeuroses.
Fiecare mușchi este un organ integral (separat) având o anumită formă, structură și funcție, dezvoltare și poziție în corp. Muschii sunt alimentati din abundenta de vase de sange si nervi. Fiecare mișcare implică mai mulți mușchi. Mușchii care acționează împreună în aceeași direcție și provoacă un efect similar se numesc sinergiști, iar cei care efectuează mișcări direcționate opus sunt numiți antagoniști. De exemplu, un flexor articulația cotului este mușchiul biceps al umărului (biceps), iar extensorul este tricepsul (triceps) - Contracția mușchilor flexori ai articulației cotului este însoțită de relaxarea mușchilor extensori. Cu toate acestea, cu o încărcare constantă pe articulație (de exemplu, când țineți greutatea într-un braț întins pe orizontală), mușchii flexori și extensorii articulației cotului nu mai acționează ca antagoniști, ci ca sinergici. Astfel, acțiunile musculare nu pot fi reduse la îndeplinirea unei singure funcții, deoarece sunt multifuncționale. Deoarece mușchii ambelor grupuri sunt implicați în fiecare mișcare, mișcările noastre sunt corecte și netede.
Prin natura principalelor mișcări efectuate și acțiunea asupra articulației, se disting următoarele tipuri de mușchi: flexori și extensori, conducători și răpiri, rotire, ridicare și coborâre, etc. Se disting și mușchii mimici, mestecători și respiratori.
4.2 Reglarea nervoasă a activității musculare
În majoritatea mișcărilor, mulți mușchi sunt implicați, iar contracția și relaxarea diferitelor grupuri musculare are loc într-o anumită ordine și cu o anumită forță. Această coordonare a mișcărilor se numește coordonarea mișcărilor. Este efectuat de sistemul nervos. Mușchii scheletici sunt inervați de departamentul somatic al sistemului nervos. Fiecare mușchi are unul sau mai mulți nervi care pătrund în grosimea sa și se ramifică în numeroase procese mici care ajung la fibrele musculare. Prin nervi, mușchii sunt conectați la sistemul nervos central, care reglează orice acte motorii (mersul, alergarea, mișcările de mâncare etc.) și tensiunea musculară pe termen lung - un ton care menține o anumită poziție a corpului în spațiu. Activitatea musculară este de natură reflexă. Reflexul muscular poate fi declanșat prin iritarea receptorilor localizați în mușchiul propriu sau în tendoane sau prin iritarea receptorilor vizuali, auditivi, olfactivi, tactili.
Cerebelul ia parte la reglarea mișcărilor reflexe necondiționat. Realizează coordonarea mișcării, reglarea tonusului muscular, ajută la menținerea echilibrului și a posturii corpului. Când cerebelul este afectat, funcțiile motorii sale de reglare sunt afectate.
Când se contractă, mușchiul acționează asupra osului ca o pârghie și execută o muncă mecanică. Energia este cheltuită pentru munca mușchiului, care este generată ca urmare a descompunerii și oxidării substanțelor organice care intră în celula musculară. Principala sursă de energie este ATP. Sângele furnizează mușchilor nutrienți și oxigen și transportă produsele de disimilare rezultate (dioxid de carbon etc.). Odată cu munca prelungită, oboseala și scăderea performanței musculare apar din cauza unei nepotriviri între aportul său de sânge și cererea crescută de nutrienți și oxigen. Munca sistematică musculară îmbunătățește aprovizionarea cu sânge la șoarece și oasele de care sunt atașate. Aceasta duce la o creștere masa musculară și creșterea creșterii osoase. Mușchii puternici face față cu ușurință menținerii corpului în poziția corectă, rezistă la dezvoltarea piciorului, curburii coloanei vertebrale.
CONCLUZIE
Scheletul este foarte mare . Sistemul osos îndeplinește o serie de funcții care au fie o semnificație predominant mecanică, fie predominant biologică. Luați în considerare funcțiile având valoare predominant mecanică.Toate vertebrele sunt caracterizate printr-un schelet intern, deși printre ele există specii care, împreună cu scheletul intern, au și un schelet extern mai mult sau mai puțin dezvoltat, care apare la nivelul pielii (solzi osoase la nivelul pielii peștilor). La începutul apariției sale, scheletul solid a servit pentru a proteja organismul de influențele externe dăunătoare (scheletul exterior al nevertebratelor). Odată cu dezvoltarea schelet interior la vertebrate, a devenit pentru prima dată un suport și cadru pentru țesuturile moi. Părțile individuale ale scheletului s-au transformat în pârghii conduse de mușchi, în urma cărora scheletul a dobândit o funcție locomotorie. Ca urmare, funcțiile mecanice ale scheletului se manifestă prin capacitatea sa de a oferi protecție, sprijin și mișcare.
suportobținut prin atașarea țesuturilor moi și a organelor la diferite părți schelet. mișcareposibil datorită faptului că oasele sunt pârghii lungi și scurte conectate de articulații mobile și conduse de mușchi controlați de sistemul nervos.
în cele din urmă, protecțieefectuat de educație de la individ
oasele canalului osos - vertebral, protejând măduva spinării, cutia osoasă - craniul, protejând creierul; celula osoasă - pieptul, protejând organele vitale ale cavității toracice (inimă, plămâni, ficat, stomac, splină, parțial rinichii etc., adică cele mai importante organe ale diferitelor sisteme); receptacul osos - pelvisul care protejează organele reproductive importante pentru continuarea speciei.
Funcția biologicăsistemul scheletului este asociat cu participarea scheletului în metabolism, în special în metabolismul mineral (scheletul este un depozit de săruri minerale - fosfor, calciu, fier etc.). Acest lucru este important de luat în considerare pentru înțelegerea bolilor metabolice (rahitism, etc.) și pentru diagnosticare folosind energie rezistentă la radiații (raze X, radionuclizi). În plus, scheletul are și o funcție hematopoietică. În acest caz, osul nu este doar un caz protector pentru măduva osoasă, dar acesta din urmă constituie partea organică a acestuia. O anumită dezvoltare și activitate a măduvei osoase se reflectă în structura substanței osoase și, invers, factorii mecanici afectează funcția hematopoiezei: mișcarea crescută promovează hematopoieza, prin urmare, atunci când se dezvoltă exerciții fizice, este necesar să se țină seama de unitatea tuturor funcțiilor scheletului.
Anatomie și fiziologie umană (cu caracteristici legate de vârstă ale corpului copilului): manual. indemnizație pentru studenți. medii. PED. Proc. instituții. - ediția a III-a, Stereotip. - M.: Centrul de Editură „Academia”, 2002. - 448 p.
Schelet uman
(1) Scheletul corpului are o structură complexă. Este format din vertebre vertebrale, coaste și stern. (2) Coloana vertebrală este formată din 32 - 34 vertebre: 7 cervicale, 12 toracice, 5 lombare, 5 sacrale și 3 - 5 coccigiene.
Vertebrele sunt interconectate folosind discuri, ligamente și articulații intervertebrale. Vertebrele sacrale fuzionați împreună pentru a forma sacrul, iar coccisul - coccisul. (3) Fiecare vertebră are un corp îndreptat în față, un arc situat în spatele ei și procesează: trei perechi și unul nepereche. Procesul spinos nepereche este direcționat posterior, procesele transversale sunt direcționate către părțile laterale. Corpurile și arcadele vertebrelor limitează orificiile vertebrale, care formează împreună canalul spinal unde se află măduva spinării. La joncțiunea arcului vertebral cu corpul, există crestături vertebrale superioare și inferioare, care în coloana vertebrală limitează deschiderile intervertebrale pe unde trec nervii și vasele de sânge. (4) Vertebrele diferitelor departamente au o structură specifică. (5) Vertebrele cervicale au o structură diferită. Prima vertebră cervicală, atlasul, nu are corp. Este format din arcadele din față și din spate. Restul au un corp mic, un foramen vertebral relativ mare, un proces spinos scurt și găuri în procesele transversale. A doua vertebră cervicală - vertebră axială - are propriile sale caracteristici. Conține un proces suplimentar (dinte) care se articulează cu suprafața articulară a atlasului anterior al atlasului. (6) Vertebrele lombare cuprind un corp masiv și un scurt proces spinos gros. Acest proces este situat pe orizontală. (7) Sacrul este format prin fuziunea a 5 vertebre sacrale. Sacrul este situat astfel: baza sa este orientată în sus, vârful este îndreptat în jos, suprafața frontală (pelviană) este îndreptată în cavitatea pelvisului mic. Sacrul se conectează la alte vertebre după cum urmează: baza sacrului se articulează cu a cincea vertebră lombară, vârful se conectează la coccis, părțile laterale ale sacrului sunt conectate la oasele pelvine. (8) Coccisul este format ca urmare a fuziunii a 3 până la 5 vertebre coccisice. 9) Se formează pieptul toracice coloana vertebrală, douăsprezece perechi de coaste și stern. Fiecare dintre cele douăsprezece perechi de coaste este formată din partea din față - cartilajul costal - și partea osoasă a coastei, care se află în spatele acesteia. În cele șapte coaste superioare, cartilajul costal este conectat la stern; în 8 - 10 nervuri, capetele frontale sunt conectate cu cartilajul nervurii situate deasupra, formând un arc costal; 9 - 12 coaste se termină liber în mușchii peretelui abdominal. (10) Sternul include procesul de prindere, corp și xifoid. Sunt interconectate prin sincondroză (până la 30 de ani), care sunt transformate ulterior în articulațiile osoase (Sinostoză). Mânerul și corpul sternului au nervuri pe părțile laterale - locuri pentru articularea cu coastele. În partea superioară a mânerului există o crestătură jugulară nepereche, pe părțile laterale ale acesteia se află crestături claviculare împerecheate pentru articularea cu clavicule.
Oase de craniu
(1) Forma craniului este determinată de funcția sa principală: craniul servește drept receptacul celui mai important organ - creierul. Craniul uman este format din creier (craniul creierului) și cel facial (craniul facial). Volumul craniului creierului este de 1500 cm³. Greutatea lui ajunge la 13, 1% din greutatea scheletului. Este în medie egală cu 1590. Craniul creierului este format din mai multe oase - sfenoid, occipital, parietal, etmoid, frontal și temporal. Oasele sfenoide și etmoide sunt situate la baza craniului, occipital, parietal, frontal și osul temporal formează arcul craniului.
(2) Osul sfenoid are forma cea mai complexă. pe apariție seamănă cu o insectă zburătoare. Poate de aceea părțile sale au primit astfel de nume: aripi mari și mici; procese pterygoid; corpul. Pe suprafața corpului osului sfenoid există și canale, caneluri și deschideri. Lățimea sa este de 9-10 cm (3) Osul occipital este format din patru părți: solzii occipitali, partea bazilară și două părți laterale. În osul occipital există un foramen occipital mare, pe laturile acestuia există condilii occipitale, cu care craniul se conectează la coloana vertebrală. (4) Forma osului parietal este relativ simplă, datorită funcției sale: funcția de apărare. Osul parietal are forma unei plăci quadrangulare convexe. Există o gaură în osul parietal. Suprafața interioară a osului este încovoiată. Osul parietal are următoarele dimensiuni: lățimea sa atinge 13 cm și înălțimea sa este de 12 cm. (5) Osul etmoid are o formă T: linia verticală este placa perpendiculară 2,5-3 cm înălțime, iar cea orizontală este placa etmoidă, pe laturile de care atârnă două labirinturi învelite. Cel mai interesant relief este suprafața plăcii cu spalier. Acesta, ca o sită, este pătruns de mici găuri (de unde și numele acestuia), iar o creastă se desfășoară de-a lungul liniei medii. (6) Osul frontal este format din patru părți: solzii frontali, două părți orbitale și partea nazală. Solzii frontali se osifică din două puncte de osificare - tuberculi frontali, care se observă chiar și la un adult. Doar o persoană are aceste movile. Ei lipsesc nu numai în maimuțele antropoide, ci chiar și în formele umane dispărute. Sub tuberculele frontale se află arcadele superciliare, iar pe laturi sunt liniile temporale. Pe linia mediană a suprafeței interioare există o canelură care trece în creasta frontală. Gropile mici sunt vizibile în apropierea brazdei.
Metabolism (1 parte)
(1) Metabolism și energie sau metabolism ( greacă. metabolol - schimbare) este una dintre trăsăturile care disting viața de non-viață. Sub metabolism se înțelege totalitatea reacțiilor chimice, adică toate modificările substanțelor și energiei care apar în celule. Acest proces continuă continuu în toate organele, țesuturile și celulele și asigură autoînnoirea lor. (2) Esența metabolismului este următoarea. Diverse compuși intră în organism cu ajutorul alimentelor. În compoziția lor chimică, acestea diferă de substanțele care alcătuiesc organismul. Prin urmare, în organism, acești compuși suferă modificări și transformări. Drept urmare, ele sunt asemănate cu substanțele corporale și intră în structurile morfologice ale acestuia, dar numai temporar. După o anumită perioadă, substanțele asimilate suferă distrugere, eliberând energie, iar produsele de descompunere sunt eliminate în mediul extern. Metabolismul constă din două procese opuse: asimilarea și disimilarea. Ambele joacă un rol la fel de important în metabolism. (3) Prin asimilare se înțelege totalitatea reacțiilor de biosinteză din fiecare celulă vie. Ca urmare a acestui proces, substanțele complexe sunt create din substanțe simple și din substanțe cu greutate moleculară mare până la substanțe cu greutate moleculară mare. Din substanțele care provin din mediul extern, sunt sintetizate substanțe organice ale celulei: proteine, acizi nucleici, carbohidrați, grăsimi etc. Aceste substanțe sunt utilizate pentru a construi organele celulare, enzime, hormoni și substanțe de rezervă. Toate reacțiile de biosinteză vin cu absorbție de energie. Astfel, esența asimilării este asimilarea substanțelor care intră într-o celulă cu substanțe specifice caracteristice unei celule date.
Metabolism (2 părți)
(4) În același timp cu sinteza în celulă, moleculele se descompun. Ansamblul proceselor de descompunere a substanțelor celulare, care sunt însoțite de eliberarea de energie, se numește disimilare. Esența procesului de disimilare este aceea că proteinele, grăsimile și carbohidrații organismului se descompun în substanțe mai simple, ca urmare a cărora este necesară energia necesară pentru asimilare și alte procese vitale (mișcare, menținerea temperaturii corpului etc.). Substanțele formate în timpul disimilării sunt, de asemenea, ulterior transformate. (5) Clivajul principalelor substanțe din celulă este împărțit în trei etape. În prima etapă, moleculele organice mari se descompun în blocurile lor structurale specifice. Deci, polizaharidele sunt defalcate în hexoze sau pentoze, proteine \u200b\u200bla aminoacizi, acizi nucleici la nucleotide și nucleozide, lipide la acizi grași, glicerol și alte substanțe. Toate aceste reacții se desfășoară în principal hidrolitic. În a doua etapă a disimilării, se formează molecule și produse chiar mai simple. A treia etapă se numește oxidare terminală sau ciclul Krebs. În această etapă, toate produsele sunt oxidate la dioxid de carbon și apă. (6) Există două tipuri de disimilare - respirația și fermentarea. Esența respirației se reduce la faptul că carbohidrații, proteinele și grăsimile sunt oxidate (descompuse) la cele mai simple produse finale - dioxid de carbon și apă - folosind oxigen. Acest tip de disimilare este observat în organismele aerobe, adică. majoritatea animalelor și oamenilor. Esența procesului de fermentare este că se desfășoară cu ajutorul enzimelor fără participarea oxigenului liber. Produsele sale finale sunt substanțe mai complexe: alcoolul, acidul lactic, precum și dioxidul de carbon și apa. Fermentarea este inerentă organismelor anaerobe - unele tipuri de bacterii, ciuperci și protozoare. În funcție de produsul final, se disting două tipuri de fermentație: acidul alcoolic și lacticul. Fermentarea alcoolică are loc în drojdie, iar acidul lactic este observat la ciupercile kefirului. (7) În procesul de dezvoltare istorică, fiecare tip de organism are propriile sale caracteristici ale metabolismului. Intensitatea și direcția metabolismului depind de condițiile externe. Metabolismul se poate schimba în timpul vieții unei persoane. Orice boală provoacă, de asemenea, modificări metabolice. În acest felAcest fenomen se bazează pe metode biochimice precise pentru diagnosticarea mai multor boli.
Ce este o boală?
(1) Majoritatea oamenilor de știință și medicii încă cred că o boală este o condiție patologică specială a unui organism viu. Apare atunci când un iritant patogen este expus corpului și se caracterizează prin noi caracteristici calitative. Această afecțiune se manifestă în dezechilibrul dintre mediu și corp, ceea ce duce la scăderea capacității de muncă a persoanei.
(2) Fiecare boală are propria etiologie. etiologie (Aitia greacă - cauza și logos - predare) - o secțiune de medicament care studiază cauzele și condițiile bolii. Cauza este factorul care determină apariția bolii. De exemplu, cauza unei boli infecțioase poate fi impactul ciupercilor patogene, protozoarelor, microbilor sau virusurilor (pentru ei există un termen special - agenți patogeni). Distingi extern (exogenă) și intern ( endogen) cauzele bolii. Exogenele includ substanțe chimice (acțiunea substanțelor toxice), fizice (acțiunea curentului electric, căldură, frig), mecanice (vânătăi, răni, ruperea țesuturilor), biologice (agenți patogeni vii - bacterii) și factori sociali. Endogen, adică motivele interne sunt ereditatea, constituirea unei persoane (trăsături structurale ale corpului său).
(3) Condițiile, spre deosebire de cauze, nu provoacă neapărat boală. Condițiile care contribuie la apariția bolilor includ o încălcare a alimentației, hipotermie sau supraîncălzire, suprasolicitare, caracteristici legate de vârstă (de exemplu, copilărie timpurie sau senilitate) etc. Condițiile care împiedică dezvoltarea bolii sunt echilibrate, suficiente în cantitate și aportul de calorii, un regim zilnic organizat corespunzător, fitness și întărire.
(4) Fiecare boală se manifestă prin anumite semne, care sunt împărțite în simptome și sindroame. simptom - acesta este un simptom caracteristic acestei boli, de exemplu, setea de diabet, tuse cu afectarea bronhiilor sau a plămânilor, lipsa respirației cu boli ale sistemului cardiovascular etc. Simptomele sunt împărțite condiționat în obiective și subiective. Simptomele obiective sunt determinate prin examinarea unui pacient: de exemplu, murmure cardiacă, ficat mărit, modificări ale tensiunii arteriale și deformarea organelor. Simptomele subiective sunt senzațiile pacientului, despre care acesta îi spune medicului despre, de exemplu, dureri în abdomen, piept, greață. sindromul- Aceasta este o combinație de simptome diferite, dar strâns legate. De exemplu, cu hipertensiunea arterială la pacienți există nu numai o durere de cap, ci și amețeli, greață și vărsături.
Sistemul musculo-scheletic
(1) Mișcarea sau mișcarea în spațiu este o funcție esențială a organismului. Pentru implementarea sa, corpul are un sistem musculo-scheletic.
(2) Sistemul musculo-scheletic include oase care formează miezul interior al corpului, diverse tipuri de articulații osoase, printre care articulațiile și mușchii sunt cele mai mobile.
(3) Oasele formează scheletul. În corpul uman există mai mult de 200 de oase. Osul este construit în principal din țesut osos.
(4) Țesutul osos este format din celule (osteocite, osteoblaste și osteoclaste), precum și substanță intercelulară. Osteocitele sunt celule mature. Au un nucleu compact și o citoplasmă. Citoplasma conține o cantitate mică de mitocondrii și un complex de placă subdezvoltată. Osteoblastele sunt celule tinere. Produc substanțe osoase. Osteoclastele absorb țesutul osos.
(5) Unitatea structurală și funcțională a osului este osteonul. Este format din 5-20 de plăci de substanță osoasă. Aceste plăci înconjoară canalul central în care sunt localizate vasele de sânge și nervi.
(6) Osul conține o substanță compactă și spongioasă. Substanța compactă formează straturile exterioare ale osului. În ea, osteii sunt strâns adiacenți între ei. În substanța spongioasă, ostonii formează traverse osoase. Între barele osoase există o măduvă osoasă roșie. În exterior, osul este acoperit cu periost.
(7) Diferite tipuri de oase au structuri diferite.
(8) Oasele tubulare sunt împărțite în corp (diafiză) și două capete (glandele pineale). Diafiza este formată în principal dintr-o substanță compactă, iar glandele pineale sunt spongioase. În interiorul corpului osului tubular este gol. Această cavitate conține măduvă osoasă galbenă.
(9) Spongy și oase plate construite în principal din materie spongioasă.
(10) Principalul tip de conexiune osoasă este articulațiile. În fiecare articulație se disting suprafețele articulare ale oaselor articulare, capsula articulară și cavitatea articulară.
(11) Partea activă a aparatului motor este mușchii. Mușchiul scheletului este construit în principal din țesutul muscular striat. Fibra musculară striată este o formare cu mai multe nuclee (symplast). Conține un set complet de organele de importanță generală, precum și organele speciale, miofibrilele, care provoacă contracția fibrei musculare. Compoziția mușchiului include și țesut conjunctiv, vase de sânge și nervi.
(12) Fibrele musculare sunt de obicei localizate în partea de mijloc a mușchiului (corpului sau abdomenului). Pentru atașarea la oase, mușchii au tendoane, care sunt formate de țesut conjunctiv dens.
Funcția musculo-scheletică
(1) Sistemul musculo-scheletic include oasele, articulațiile oaselor și mușchilor.
(2) Sistemul schelet îndeplinește funcții mecanice: asigură protecție, sprijin și mișcare. În plus, scheletul îndeplinește funcții biologice și hematopoietice.
(3) Funcția de protecție se manifestă prin faptul că din oasele individuale ale scheletului se formează: canalul spinal care protejează măduva spinării; craniu care protejează creierul; piept, protejând organele vitale ale cavității toracice (inimă, plămâni); pelvisul care protejează organele reproducătoare.
(4) Funcție de referință constă în faptul că țesuturile moi și organele sunt atașate la diverse părți ale scheletului.
(5) Funcția locomotorie a scheletului se manifestă prin faptul că oasele servesc ca pârghii lungi și scurte. Sunt conectate cu articulații mobile și sunt puse în mișcare de mușchi controlați de sistemul nervos.
(6) Funcția biologică a scheletului se manifestă prin faptul că participă la metabolism, în special în metabolismul mineral. Scheletul este un depozit al sărurilor minerale din fosfor, calciu, fier etc.
(7) Funcția hematopoietică se datorează faptului că măduva osoasă roșie este conținută în interiorul oaselor. Celulele sanguine se formează în ea.
(8) Mușchii sunt o parte activă a aparatului de mișcare și îndeplinesc diferite funcții. De exemplu, mușchii membrului superior efectuează mișcările brațului necesare pentru îndeplinirea funcției sale de organ al muncii.
(9) Astfel, funcționalitatea sistemului musculo-scheletic este determinată de:
1) amplitudinea mișcărilor în articulații;
2) capacități compensatorii ale departamentelor vecine;
3) forța musculară.
Structura osoasă
Principalele părți ale sistemului musculo-scheletice suntoseminte, mușchișiarticulațiile. Cea mai puternică și mai grea parte a corpului este oasele.
Osul este un organ complex format din țesut osos, periosteum, măduva osoasă, sânge și vase limfatice, nervi.
Osul, cu excepția suprafețelor de legătură, este acoperit de periost. Aceasta este o membrană subțire a țesutului conjunctiv, care este bogat în nervi și vase, care pătrunde din ea în os prin deschideri speciale. Ligamentele și mușchii sunt atașați de periost. Stratul interior al periostului este format din celule care cresc și se înmulțesc, asigurând creșterea osoasă în grosime, iar în caz de fracturi - formarea calusului osos.
Dacă tăiați un os tubular de-a lungul unei axe lungi, puteți vedea că la suprafață există o substanță densă (compactă), iar sub ea, în profunzime, spongioasă. În oasele scurte, cum ar fi vertebrele, predomină o substanță spongioasă. Grosimea stratului de substanță compactă este diferită și depinde de sarcina experimentată de os.
Substanță spongioasă este format din fascicule osoase foarte subțiri. Bara transversală este orientată paralel cu liniile tensiunilor principale, ceea ce permite osului să reziste la sarcini grele.
Stratul dens de os are o structură lamelară asemănătoare cu un sistem de cilindri introduceți unul în celălalt. Acest lucru conferă forței și ușurinței oaselor. Ca toate țesuturile corpului uman, țesutul osos are o structură celulară. Celulele osoase se află între plăcile osoase. Plăcile osoase sunt o substanță intercelulară a țesutului osos format din fibre de colagen și umplute cu depuneri de săruri anorganice de calciu și fosfor. Fibrele de colagen conferă rezistenței la tracțiune osoasă, sărurile compușilor anorganici - compresia.
Factorii care afectează dezvoltarea și creșterea oaselor
(1) Osul este unul dintre organele suficient de plastice ale corpului nostru, care suferă modificări semnificative în procesul vieții. Aceste modificări sunt asociate cu diverși factori externi și interni: activitatea sistemului nervos, a sistemului circulator și a glandelor endocrine, stilul de viață, vârsta persoanei și bolile de care suferă, precum și dieta.
(2) Activitatea sistemului nervos are un efect semnificativ asupra dezvoltării și creșterii oaselor. . Acest lucru este confirmat de experimente speciale, în urma cărora s-a stabilit că atunci când funcția trofică a sistemului nervos este îmbunătățită, mai mult os este depus în os și devine mai dens. Acest fenomen se numește osteoscleroză. Când această funcție a sistemului nervos slăbește, există o rarefecție a osului - osteoporoza. Sistemul nervos afectează dezvoltarea oaselor și prin mușchi, a căror contracție controlează. În plus, diverse părți ale sistemului nervos central și periferic afectează forma oaselor înconjurătoare și adiacente.
(3) Dezvoltarea osoasă depinde, de asemenea, strâns de sistemul circulator: osul este format, „construit” în jurul vaselor. Procesul de osificare are loc cu participarea directă a vaselor de sânge. Pătrundând în cartilaj, vasele contribuie la distrugerea și înlocuirea țesutului osos. Plăcile osoase sunt depuse într-o anumită ordine în jurul vaselor de sânge, formând osteoni cu un canal central pentru vasul corespunzător.
(4) Un factor important care afectează creșterea și dezvoltarea oaselor este vârsta persoanei. Când o persoană crește, toate organele sale, inclusiv oasele, cresc și ele ca mărime. În urma procesului de îmbătrânire, oasele devin mai subțiri și mai ușoare, iar mărimea și forma craniului se schimbă.
(5) Dezvoltarea oaselor este afectată și de bolile umane. Deci, guta provoacă o creștere a dimensiunii și a deformării oaselor piciorului . Cu acromegalie, unele oase ale feței sau ale membrelor pot crește semnificativ.
(6) Dieta oferă o mare influență asupra creșterii și dezvoltării oaselor. De o importanță deosebită sunt următoarele: prezența în dieta umană a produselor care conțin calciu, precum și vitaminele A, D și C. Dacă o persoană nu consumă suficiente produse care conțin vitamina D, atunci calciul provenit din alimente este slab absorbit în tractul gastro-intestinal. Cu o lipsă de vitamina C, formarea fibrelor de colagen este suprimată, activitatea osteoclastelor este slăbită. Acest lucru împiedică formarea plăcilor osoase în jurul osteoblastelor, creșterea normală a oaselor și provoacă fragilitatea acestora.
(7) Activitatea glandelor endocrine are, de asemenea, un efect semnificativ asupra creșterii și dezvoltării osoase. Cu hiperfuncția glandei paratiroide (cu un exces din hormonul acesteia), se observă resorbția osoasă și formarea țesutului fibros care conține un număr mare de osteoclaste, ceea ce duce la o afecțiune patologică cunoscută sub numele de osteită fibroasă. Odată cu hipofuncția glandei tiroide și o scădere a concentrației hormonilor acesteia, activitatea osteoclastelor este suprimată, ceea ce determină o încetinire a creșterii oaselor tubulare lungi. Regenerarea osoasă în aceste cazuri este slabă și incompletă.
(8) Stilul de viață al unei persoane are o importanță deosebită. În absența activității fizice, chiar și la o vârstă fragedă, o persoană poate scurta coloana vertebrală. În prezența unei activități fizice suficiente, care determină contracția musculară prelungită și sistematică, se observă o creștere a cantității de substanță osoasă.
istorie
Datele anamnestice includ informații despre vârsta, profesia, prescripția și dezvoltarea bolii.
Pentru răni sunt stabilite în detaliu circumstanțele și timpul vătămării, sunt stabilite în detaliu mecanismul și natura agentului traumatic, volumul și conținutul primului ajutor, caracteristicile transportului și imobilizarea transportului. Dacă vătămarea a fost ușoară sau nu a existat deloc și s-a produs o fractură osoasă, ar trebui să vă gândiți la o fractură pe fundalul unui proces patologic în os.
La examinarea pacienților cu boli ale sistemului musculo-scheletic este necesar să aflăm o serie de întrebări specifice pentru acest grup de boli.
Cu deformări congenitale se specifică istoricul familiei. Este necesar să se clarifice prezența unor astfel de boli la rude, cursul sarcinii și particularitățile nașterii la mamă, pentru a stabili natura dezvoltării deformării.
Cu boli inflamatorii este important să aflăm natura debutului procesului (acut, cronic). Este necesar să se stabilească care a fost temperatura corpului, natura curbei de temperatură, dacă au existat boli infecțioase anterioare, întrebați pacientul despre prezența unor boli precum bruceloza, tuberculoza, boli cu transmitere sexuală, reumatism, gută etc.
Cu boli ale sistemului nervos. În cazul deformărilor rezultate din boli ale sistemului nervos, ar trebui să aflăm la ce oră au fost observate aceste modificări, care au precedat dezvoltarea acestei boli (în special cursul nașterii la mamă, boli infecțioase, leziuni etc.), natura tratamentului anterior.
Cu neoplasme este necesar să se stabilească durata și natura cursului bolii, tratamentul anterior (medicamente, radiații, intervenții chirurgicale), date dintr-o examinare anterioară.
Cu procese distrofice binecuvântarea cursului lor ar trebui să fie constatată.
Metode de examinare obiectivă a pacientului
Examinarea pacientului este crucială pentru diagnosticul bolii și diagnosticul diferențial. Trebuie amintit că victimele cu multiple fracturi se plâng de obicei din cele mai dureroase locuri, distragând atenția medicului de la examenul general, ceea ce duce adesea la faptul că alte leziuni nu sunt recunoscute. Nu puteți începe un studiu manual fără a examina pacientul. Se recomandă o comparație a membrului bolnav și sănătos.
La examinare, este necesar să se determine anomaliile în poziția și direcția părților individuale ale corpului. O atenție deosebită trebuie acordată poziției membrului, posturii forțate și caracteristicilor mersului.
O examinare detaliată a pacientului poate dezvălui și semne de violență externă: abraziuni, răni, vânătăi, vânătăi, articulații netede sau o creștere a volumului în comparație cu o articulație sănătoasă etc.
La examinarea pielii determină schimbarea culorii, culoarea, localizarea hemoragiei, prezența abraziunilor, ulcerațiilor, rănilor, tensiunii pielii în timpul edemului, apariția de noi pliuri în locuri neobișnuite.
La examinarea membrelor se determină anomalia direcției (curbură)
La examinarea articulațiilor determinați forma și contururile articulației, prezența excesului de lichid în cavitatea articulației
La examinarea articulației umărului atrofia musculară sau limitarea mișcărilor umărului și brâu de umăr; la examinarea articulației cotului - nodurile subcutanate, restricția mișcărilor, deformarea degetelor.
inspecție articulația genunchiului efectuat în repaus și în timpul exercițiului fizic. Deformarea articulației, instabilitatea ei sunt relevate ..
Examinarea piciorului efectuat în repaus și sub sarcină. Se determină înălțimea arcului longitudinal al piciorului și gradul picioarelor plate, deformarea piciorului.
Examinare în spate efectuate cu boli ale coloanei vertebrale. Pacientul trebuie dezbrăcat și umflat. Inspecția se efectuează în spate, în față și în lateral. Determinați curbura coloanei vertebrale (cifoză, scolioză), coaja.
palpare
După o determinare preliminară a locului de manifestare a bolii, se începe palparea zonei deformate sau dureroase. Palparea, ca metodă de examinare obiectivă, vă permite să identificați o serie de simptome clinice fiabile, caracteristice leziunii traumatice.
Palparea se efectuează cu atenție, cu atenție, cu mâinile calde, pentru a nu provoca o reacție de protecție la manipularea rece și aspră. Trebuie amintit că palparea este palparea, nu presiunea. Atunci când efectuați această manipulare de diagnosticare, se respectă regula - cu o presiune cât mai mică pe țesuturi, palparea se realizează cu ambele mâini, iar acțiunile lor ar trebui să fie separate, adică dacă o mână face o apăsare, cealaltă o percepe.
Palparea se realizează cu întreaga pensulă, vârfurile degetelor și vârful degetului arătător.
În traumatologie și ortopedie, este permis să palpați cu un deget pentru a identifica punctele de durere. Pentru a determina durerile, puteți folosi picături pe coloana vertebrală, articulația șoldului și presiune de-a lungul axei membrului sau sarcină în anumite poziții. Durerea locală este determinată de palparea profundă.
Palparea vă permite să determinați următoarele puncte:
1) creșterea locală a temperaturii;
2) puncte de durere maximă;
3) prezența sau absența umflăturii;
4) coerența formațiunilor patologice;
5) mobilitatea articulațiilor etc.
Circulația sângelui
(1) Circulația sângelui, adică circulația sângelui într-un sistem închis „inimă - vase de sânge”, se desfășoară continuu în fiecare organism viu. Există doi factori principali care asigură mișcarea sângelui prin vase. Primul factor este energia pe care inima o transferă în fluxul de sânge. Al doilea factor este diferența de presiune dintre diferitele părți ale patului vascular. Această diferență este foarte semnificativă. Deci, în aortă, presiunea medie este de 100 mmHg, în arteriole - 40-60 mmHg, în vena cava - 1-3 mmHg, iar în atriul drept, presiunea venoasă centrală este de aproximativ 0 mmHg. Art.
(2) După ce William Harvey a constatat că circulația sângelui în sistemul cardiovascular este continuă, a devenit cunoscut faptul că fluxul de sânge în corpul animalelor cu sânge cald se efectuează în două cercuri. Cercul mic (sau pulmonar) al circulației sângelui face contact direct cu mediul extern, iar cel mare asigură comunicarea cu organele și țesuturile.
(3) Din ventriculul stâng, cea mai mare arteră a corpului - aorta - începe un cerc mare de circulație a sângelui. În aorta din inimă, sângele se ridică ușor în sus, descrie arcul și se grăbește (adică curge cu viteză mare) în jos, trecând prin diafragmă în cavitatea abdominală. Sânge suplimentar intră în artere. Pe numeroase ramuri ale arterelor, ea curge spre solid și țesut moale membrele, capul și organele interne. Arteriala este urmata de o microvasculatura (artere de calibru mediu si mic, arteriole, capilare si venule), de la care porneste sistemul venos. Sângele curge prin vene din cap, membre, plexuri vertebrale și organe interne, curge în vena cava superioară și revine la inimă, intrând în atriul drept.
(4) De aici, sângele curge în ventriculul drept și începe un mic cerc de circulație a sângelui. Sângele curge prin coloana pulmonară în arterele pulmonare, apoi curge prin arteriole, capilare și venule, apoi prin vene pulmonare și intră în atriul stâng.
(5) Pentru ca fluidul să se miște, este necesar un dispozitiv special - o pompă (pompă). Această funcție în corp este îndeplinită de inimă. Este partea centrală a sistemului circulator. Acesta este un organ gol cu \u200b\u200bpatru camere, care are o masă de 250-300 g și o lungime de 12-15 cm. Mărimea inimii corespunde aproximativ dimensiunii pumnului. Mușchiul cardiac are proprietatea automatizării. O altă proprietate importantă a miocardului este excitabilitatea. Mușchiul cardiac este, de asemenea, caracterizat prin conducere sau prin capacitatea de a conduce excitația și contractilitatea, adică. capacitatea de a reduce.
(6) Inima poate pompa sângele în sistemul vascular prin contracția sincronă periodică a celulelor musculare . Contracția miocardică determină o creștere a tensiunii arteriale și expulzarea acesteia din camerele inimii. Contracția atrială începe la gura vena cava. Gura este comprimată, astfel încât sângele nu se poate întoarce, ea curge într-o singură direcție - în ventriculele prin orificiile atrioventriculare. Ventilele sunt amplasate în aceste găuri. În momentul diastolei și a sistolei ulterioare, clapele valvul se diverg, valvele se deschid și sângele curge din atrii în ventricule. Când ventriculele se contractă, sângele se grăbește spre atrii și închide cuspele valvei. În timpul diastolei, presiunea în camerele inimii scade la zero. Acest lucru duce la faptul că sângele începe să scurgă din vene în atrii și apoi curge în ventricule. Inima este din nou plină de sânge.
(7) Multe procese fiziologice importante apar în organism doar datorită faptului că sângele circulă constant. În primul rând, cu sângele, celulele organismului primesc toate substanțele necesare funcționării lor. În al doilea rând, sângele elimină produsele metabolizate celulare și substanțele nocive. În al treilea rând, mișcarea sângelui asigură o legătură constantă între organe și țesuturi. În al patrulea rând, căldura este schimbată între organe și sistemele lor. Toate aceste procese pot fi realizate numai cu mișcarea continuă a sângelui prin vase. Dacă sângele nu s-ar mișca, era în repaus, prezența lui nu ar avea sens. Prin urmare, putem concluziona că circulația sângelui joacă un rol extrem de important în viața organismului.
Formarea sângelui
Hematopoieza este procesul de formare și dezvoltare a celulelor sanguine.
Celulele roșii din sânge, granulocitele, monocitele și trombocitele se nasc în măduva osoasă roșie. Limfocitele se formează în măduva osoasă roșie, ganglionii limfatici și unele alte organe.
Aproximativ 200 - 250 miliarde de globule roșii apar și se descompun pe zi. Trăiesc în medie de 120 de zile. Distrugerea globulelor roșii are loc în trei moduri. Primul - fragmentare - moartea globulelor roșii ca urmare a vătămării mecanice. Al doilea - fagocitoza - distrugerea globulelor roșii de către celule speciale - fagocite. A treia cale - hemoliza - distrugerea membranei eritrocitare.
Distrugerea și formarea globulelor albe, precum și a celulelor roșii din sânge, are loc continuu. Speranța lor de viață este de la câteva ore la câteva zile. Dar există tipuri de globule albe care există de-a lungul vieții unei persoane.
Numărul de celule sanguine din organism este constant. O modificare a acestei sume este o alarmă: corpul este bolnav. De aceea, un test de sânge este utilizat pe scară largă în practica medicală.
Ce este anemia?
Pentru a înțelege ce se ascunde sub un termen atât de larg precum anemia, este necesar să înțelegem următoarele concepte: hemoglobină - un element de sânge care furnizează țesuturilor cu oxigen (principalul pigment respirator al globulelor roșii); eritrocitul - element sanguin, principalul rol fiziologic al acestuia fiind schimbul de gaze.
Anemia (anemia) este o afecțiune a organismului caracterizată prin dezvoltarea înfometării cu oxigen a țesuturilor (hipoxie), care se manifestă prin lipsa respirației, palpitații și senzații neplăcute în inimă. Cu anemie cauzată de o tulburare a formării sângelui, unele forme sunt atât consecința deficienței de vitamina B12, cât și a deficitului de fier (anemie agastrică, anemie la gravide). Anemia nu este o boală specifică, este doar un simptom, adică anemia trebuie considerată unul dintre indicatorii prezenței uneia dintre diverse afecțiuni patologice.
Care sunt simptomele anemiei? Adesea, anemia apare fără simptome severe. De aceea, o mare importanță în diagnosticul său este acordată analizelor clinice de sânge (test sanguin sau clinic general). Este posibil ca pacienții cu anemie să nu-și dea seama că sunt bolnavi. Diagnosticul în timp util al sângelui ajută la evitarea consecințelor grave ale anemiei.
Simptomele de anemie includ oboseală, stare de rău, scăderea duratei de atenție, respirație, palpitații, tinitus, tulburări de somn, apetit afectat și un ten palid.
Principalele tipuri de anemie:
Anemie cu deficit de fier. Acestea se dezvoltă ca urmare a lipsei de fier în organism cauzată de pierderea de sânge acută și cronică, cheltuieli crescute cu acesta sau absorbție slabă. Acest lucru reduce nivelul de fier din serul din sânge. Necesarul zilnic de fier pentru hematopoieză este asigurat de procesele de descompunere fiziologică a globulelor roșii. O parte semnificativă a fierului eliberat este utilizată ulterior în hematopoieză. Cantitatea lipsă de fier este reumplută în detrimentul fierului alimentar, pentru a cărui absorbție este obligatorie prezența acidului clorhidric liber în stomac, care îl transformă într-o formă acidă. Aceasta din urmă în duoden se combină cu proteina apoferritină, formând feritină, care, atunci când este absorbită în sânge, se leagă de alfa-1-globulină și este transportată sub formă de transferină în măduva osoasă, splină, ficat etc.
Anemia medicamentoasă. Se dezvoltă atunci când luați anumite medicamente.
Anemie cu deficit de B12 (folic). Ele apar din cauza lipsei în organism a factorului antianemic necesar pentru maturarea normală a globulelor roșii. S-a dovedit că factorul extern este vitamina B12 (ciancobalamina), iar factorul intern este gastromucoproteina, produsă de celulele suplimentare ale fundusului stomacului. Vitamina B12 formează instabil
Dezvoltarea sistemului musculo-scheletic
Scheletul și mușchii unei persoane se schimbă de-a lungul vieții. În copilărie, adolescență, cresc rapid și se dezvoltă. Creșterea și osificarea scheletului se finalizează cu 25 de ani. Oasele cresc în lungime până la 23-25 \u200b\u200bde ani, iar în grosime până la 30-35 de ani. Dezvoltarea normală a sistemului musculo-scheletic depinde de o alimentație bună, de prezența vitaminelor și a sărurilor minerale în alimente. Dezvoltarea scheletului este afectată și de activitatea motorie umană. La persoanele care se angajează în muncă fizică, sport, pe oasele din locurile de atașament muscular, se formează proeminențe, tuberculi. Aceasta crește suprafața de contact a tendonului mușchiului cu osul, ceea ce contribuie la rezistența atașamentului. În plus, periostul este furnizat mai mult cu sânge, oasele cresc mai repede. Sunt mai puternici și mai puternici.
Valoarea activității motorii
Fără mișcare este imposibil să ne imaginăm viața și opera omului. Mișcarea este necesară pentru dezvoltarea ei fizică și mentală normală.
În timpul nostru, o parte semnificativă a muncii fizice grele a fost asigurată de diverse mașini și dispozitive. Acest lucru a dus la faptul că persoana a început să se miște mai puțin, încărcarea sa musculară a scăzut.
Inima de obezitate. Includerea grăsimilor în tesut muscular (afișat de numerele 1 și 2)
Lipsa mișcării, adică inactivitate fizică (literal: scăderea puterii) afectează negativ sănătatea umană. Funcționarea inimii și a plămânilor este afectată, rezistența la boli scade și se dezvoltă obezitate . Pentru a menține activitatea motorie, o persoană trebuie să se angajeze constant în muncă fizică, educație fizică și sport.
Valoarea antrenamentului muscular
Când lucrați, mușchii sunt alimentați mai bine cu sânge. Aduce celulelor musculare mai mulți nutrienți și oxigen.
Organismul suferă în mod constant procese metabolice. O parte din substanțele absorbite în intestin se duce la construcția elementelor celulelor și țesuturilor, la sinteza enzimelor. Cealaltă parte se descompune și se oxidează cu eliberarea de energie. Aceste procese sunt strâns legate. Cu cât sunt mai puternice procesele de descompunere și oxidare, cu atât mai intens sunt create substanțe noi.
Dacă există o nepotrivire între aportul de nutrienți și consumul de energie, excesul de substanțe absorbite trece la formarea de grăsimi. Se depune nu numai sub piele, ci și în țesutul conjunctiv, care înlocuiește adesea țesuturile specializate (mușchi, ficat etc.).
Luați în considerare ce se întâmplă cu munca musculară intensă. Oxidarea biologică intensivă a substanțelor organice duce la formarea unui număr mare de molecule de ATP care sunt implicate în munca musculară. Munca musculară se datorează descompunerii moleculelor de ATP odată cu eliberarea de energie. După finalizarea sa, în fibrele musculare rămâne, de obicei, o cantitate semnificativă de molecule de ATP nesecate. Datorită acestor molecule, structurile pierdute sunt restaurate și există mai multe dintre ele decât au existat la începutul lucrării. Acest fenomen se numește efect de antrenament . Apare după o muncă musculară intensă, asigurată suficientă odihnă și alimentație bună. Dar există o limită la orice. Dacă munca este prea intensă și se odihnește după ce este insuficientă, atunci restaurarea distrusului și sinteza noului nu vor fi.
Prin urmare, efectul de antrenament nu se va manifesta întotdeauna. O sarcină prea mică nu va provoca o astfel de descompunere a substanțelor care ar putea acumula multe molecule de ATP și va stimula sinteza de noi structuri, iar munca prea grea poate duce la predominarea descompunerii peste sinteză și la o epuizare suplimentară a corpului. Efectul de antrenament este asigurat doar de încărcătura la care sinteza proteinelor depășește defalcarea lor. De aceea, pentru un antrenament de succes, efortul trebuie să fie suficient, dar nu excesiv. O altă regulă importantă este aceea că, după muncă, este necesară o odihnă obligatorie, permițându-vă să restaurați ceea ce a fost pierdut și să obțineți unul nou.
Exercițiul sistematic ajută la promovarea creșterii și dezvoltării musculare. O persoană devine mai puternică din punct de vedere fizic, mai rezistentă.
În zilele noastre, medicamentul cunoaște substanțe care pot crește dramatic puterea nervoasă și musculară pentru o perioadă scurtă de timp, precum și medicamente care stimulează sinteza proteinelor musculare după expunerea la stres. Primul grup de medicamente a fost numit dopajului . (Pentru prima dată, au început să dea dopaj cailor participanți la curse. Au demonstrat cu adevărat o mare agilitate, dar după curse nu și-au recăpătat niciodată forma anterioară, cel mai adesea au fost împușcați.) În sport, utilizarea acestor substanțe este strict interzisă. Un sportiv care ia dopajul are un avantaj față de cei care nu l-au luat, iar rezultatele sale s-ar putea dovedi a fi mai bune nu datorită perfecțiunii tehnicii, abilității, forței de muncă, ci datorită luării medicamentului și, în afară de aceasta, dopajul are un efect foarte dăunător asupra organismului. O creștere temporară a performanței poate fi urmată de o dizabilitate completă.
Substanțele de cel de-al doilea tip sunt utilizate în medicament, de exemplu, în refacerea activității musculare după turnarea tencuielii după ce o fractură osoasă este îndepărtată. În sport, aceste substanțe au o utilizare limitată.
Cum să distribuiți activitatea fizică? Trebuie să fac exerciții de forță, abia dacă mă trezesc? Se pare că nu. Scopul exercițiilor de dimineață este doar de a trece de la somn la trezire, crește circulația și respirația și crește capacitatea de lucru. De obicei, exercițiile includ cinci până la zece exerciții pentru diferite grupuri musculare. Încărcarea începe cu înghițirea, care ajută la încălzirea mușchilor, articulațiilor și ligamentelor. Apoi, sunt efectuate exerciții pentru brâu de umăr, brațe, trunchi, brâu pelvin și picioare. Încărcarea se încheie cu deplasarea pe loc, mișcări și mișcări de respirație care normalizează circulația sângelui.
 Complexul de exerciții fizice include de obicei static
și dinamic
exerciții. Exercițiile statice includ poziții de înghițire și yoga; la dinamic - toate exercițiile, inclusiv cele sau alte mișcări. Exercitiile statice dezvolta rezistenta, rezistenta, capacitatea de a lucra cu o lipsa de oxigen, dar nu pot dezvolta viteza, precizia si concentrarea miscarilor. Acest lucru se realizează prin exerciții dinamice. Astfel, exercițiile statice și dinamice se completează reciproc și sunt utilizate în raportul potrivit.
Complexul de exerciții fizice include de obicei static
și dinamic
exerciții. Exercițiile statice includ poziții de înghițire și yoga; la dinamic - toate exercițiile, inclusiv cele sau alte mișcări. Exercitiile statice dezvolta rezistenta, rezistenta, capacitatea de a lucra cu o lipsa de oxigen, dar nu pot dezvolta viteza, precizia si concentrarea miscarilor. Acest lucru se realizează prin exerciții dinamice. Astfel, exercițiile statice și dinamice se completează reciproc și sunt utilizate în raportul potrivit.
Același set de exerciții încetează să afecteze corpul uman dacă devine obișnuit. Prin urmare, o dată pe săptămână, complexul de exerciții este de obicei actualizat.
 Sarcina principală a lecțiilor educație fizică la școală - pentru a preda mișcările economice corecte atunci când faci mersul pe jos, alergatul, săriturile, schiul și patinajul, lucrul la echipament sportiv. Dar pentru a obține o astfel de încărcătură care ar da un efect de antrenament, la orele de educație fizică nu este adesea posibil. Prin urmare, sportul este necesar. Alegerea potrivită a sportului are o importanță deosebită pentru fiecare persoană. În acest caz, trebuie să procedăm din condițiile noastre anatomice și fiziologice, abilitățile, vârsta și starea de sănătate.
Sarcina principală a lecțiilor educație fizică la școală - pentru a preda mișcările economice corecte atunci când faci mersul pe jos, alergatul, săriturile, schiul și patinajul, lucrul la echipament sportiv. Dar pentru a obține o astfel de încărcătură care ar da un efect de antrenament, la orele de educație fizică nu este adesea posibil. Prin urmare, sportul este necesar. Alegerea potrivită a sportului are o importanță deosebită pentru fiecare persoană. În acest caz, trebuie să procedăm din condițiile noastre anatomice și fiziologice, abilitățile, vârsta și starea de sănătate.
 Prin dezvoltarea mușchilor, ne antrenăm și sistemul nervos. Mișcările noastre devin mai precise, mai rapide și mai economice. Amintiți-vă cât de penibil au fost primele dvs. mișcări de patinaj și biciclete și cum au devenit atunci când ați învățat să mergeți bine. Exerciții fizice dezvoltați pieptul, mușchii respiratori, consolidați inima, îmbunătățiți sistemul digestiv.
Prin dezvoltarea mușchilor, ne antrenăm și sistemul nervos. Mișcările noastre devin mai precise, mai rapide și mai economice. Amintiți-vă cât de penibil au fost primele dvs. mișcări de patinaj și biciclete și cum au devenit atunci când ați învățat să mergeți bine. Exerciții fizice dezvoltați pieptul, mușchii respiratori, consolidați inima, îmbunătățiți sistemul digestiv.
Este bine să înoți vara. Când înot, toate grupele musculare funcționează. Înotul este un mod minunat de a masa corpul și de a-l întări. Face o persoană rezistentă la răceli. Iarna, asigurați-vă că schiați. În timpul alergării la schi, mușchii picioarelor, brațelor și spatelui și sistemul circulator, respirator și nervos sunt întăriți.
 Pentru a deveni puternic, agil, rezistent și eficient, trebuie să te angajezi în mod regulat în muncă fizică, educație fizică și sport. Antrenamentul crește forța musculară, îmbunătățește coordonarea și automatizarea acțiunilor musculare. Antrenamentul are un efect benefic nu numai asupra mușchilor înșiși, ci și asupra stării scheletului, asupra dezvoltării întregului organism. Munca sporită a mușchilor contribuie la antrenamentul sistemului respirator și cardiovascular, la dezvoltarea mușchiului cardiac și a mușchiului toracic, îmbunătățește starea de spirit, creează o senzație de vigoare și duce în final la o creștere a activității vitale a întregului organism.
Pentru a deveni puternic, agil, rezistent și eficient, trebuie să te angajezi în mod regulat în muncă fizică, educație fizică și sport. Antrenamentul crește forța musculară, îmbunătățește coordonarea și automatizarea acțiunilor musculare. Antrenamentul are un efect benefic nu numai asupra mușchilor înșiși, ci și asupra stării scheletului, asupra dezvoltării întregului organism. Munca sporită a mușchilor contribuie la antrenamentul sistemului respirator și cardiovascular, la dezvoltarea mușchiului cardiac și a mușchiului toracic, îmbunătățește starea de spirit, creează o senzație de vigoare și duce în final la o creștere a activității vitale a întregului organism.
Util pentru antrenament muscular și o varietate de muncă fizică: munca în grădină și grădină, curățarea clasei și apartamentului.
Scheletul și mușchii se schimbă pe parcursul vieții unei persoane. Se îmbunătățesc în timpul antrenamentului și se degradează cu inactivitatea fizică. O creștere a forței musculare apare cu încărcături apropiate de limită, alimentație adecvată și repaus adecvat.
